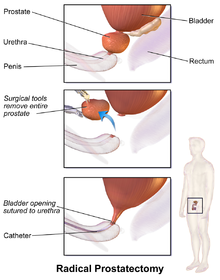
La prostatectomía (del griego προστάτης prostátēs , "próstata" y ἐκτομή ektomē , "escisión") es la extirpación quirúrgica de toda o parte de la glándula prostática . Esta operación se realiza para afecciones benignas que provocan retención urinaria, así como para el cáncer de próstata y otros cánceres de pelvis .
Hay dos tipos principales de prostatectomías. Una prostatectomía simple (también conocida como prostatectomía subtotal) implica la extirpación de solo una parte de la próstata. Los cirujanos suelen realizar prostatectomías simples sólo en casos benignos . [1] Una prostatectomía radical , la extirpación de toda la glándula prostática, las vesículas seminales y los conductos deferentes , se realiza para el cáncer. [2]
Hay múltiples formas de realizar la operación: con cirugía abierta (a través de una gran incisión en la parte inferior del abdomen), por vía laparoscópica con la ayuda de un robot (un tipo de cirugía mínimamente invasiva), a través de la uretra o a través del perineo .
Mediante prostatectomía con láser (HoLEP - enucleación de la próstata con láser de holmio), se utiliza un láser para cortar y eliminar el exceso de tejido prostático que bloquea la uretra. Luego se utiliza otro instrumento para cortar el tejido prostático en trozos pequeños que se extraen fácilmente. HoLEP puede ser una opción para los hombres que tienen una próstata muy agrandada. [3]
Otros términos que se pueden utilizar para describir una prostatectomía incluyen:

Las indicaciones para la extirpación de la próstata en un entorno benigno incluyen retención urinaria aguda, infecciones recurrentes del tracto urinario, hematuria incontrolable , cálculos en la vejiga secundarios a la obstrucción de la salida de la vejiga, síntomas significativos de la obstrucción de la salida de la vejiga que son refractarios a la terapia médica o mínimamente invasiva y enfermedad renal crónica . Enfermedad secundaria a obstrucción crónica de la salida de la vejiga. [5]
Se realiza una prostatectomía radical debido a un cáncer maligno. Para el cáncer de próstata, el mejor tratamiento muchas veces depende del nivel de riesgo que presenta la enfermedad. Para la mayoría de los cánceres de próstata clasificados como "riesgo muy bajo" y "riesgo bajo", la prostatectomía radical es una de varias opciones de tratamiento; otros incluyen la radiación, la espera vigilante y la vigilancia activa. Para los cánceres de próstata de riesgo intermedio y alto, a menudo se recomienda la prostatectomía radical además de otras opciones de tratamiento. La prostatectomía radical no se recomienda en el caso de metástasis conocidas cuando el cáncer se ha diseminado a través de la próstata, a los ganglios linfáticos u otras partes del cuerpo. [6] Antes de decidir la mejor opción de tratamiento para los cánceres de mayor riesgo, se realizan estudios de imágenes mediante tomografía computarizada, resonancia magnética o gammagrafía ósea para asegurarse de que el cáncer no se haya propagado fuera de la próstata.
Estas serían las mismas que las contraindicaciones para cualquier otra cirugía.
Hay varias formas de realizar una prostatectomía:
En una prostatectomía abierta, se accede a la próstata a través de una única incisión grande a través de la parte inferior del abdomen o el perineo. Otros términos descriptivos describen cómo se accede anatómicamente a la próstata a través de esta incisión (retropúbica versus suprapúbica versus perineal). Una prostatectomía retropúbica describe un procedimiento que accede a la próstata atravesando la parte inferior del abdomen y detrás del hueso púbico. Una prostatectomía suprapúbica describe un procedimiento que atraviesa la parte inferior del abdomen y la vejiga para acceder a la próstata. Una prostatectomía perineal se realiza haciendo una incisión entre el recto y el escroto en la parte inferior del abdomen.
Los instrumentos asistidos por robot se insertan a través de varias pequeñas incisiones abdominales y son controlados por un cirujano. Algunos utilizan el término "robótico" para abreviar, en lugar del término "asistido por ordenador". Sin embargo, los procedimientos realizados con un dispositivo asistido por computadora los realiza un cirujano, no un robot. El dispositivo asistido por computadora brinda al cirujano más destreza y mejor visión, pero no ofrece retroalimentación táctil en comparación con la laparoscopia convencional. Cuando la realiza un cirujano específicamente capacitado y con mucha experiencia en laparoscopia asistida por computadora (CALP), puede haber ventajas similares sobre la prostatectomía abierta, incluidas incisiones más pequeñas, menos dolor, menos sangrado, menos riesgo de infección, tiempo de curación más rápido y estancia hospitalaria más corta. [7] [8] El costo de este procedimiento es mayor, mientras que aún no se ha establecido la superioridad funcional y oncológica a largo plazo. [9] [10] [11]
Las complicaciones que ocurren en el período inmediatamente posterior a cualquier procedimiento quirúrgico, incluida una prostatectomía, incluyen riesgo de sangrado, riesgo de infección en el sitio de la incisión o en todo el cuerpo, riesgo de que se forme un coágulo de sangre en la pierna o el pulmón, un riesgo de sufrir un ataque cardíaco o un derrame cerebral y un riesgo de muerte.
Se produce una irritación grave si se inserta un catéter de látex en el tracto urinario de una persona alérgica al látex. Esto es especialmente grave en el caso de una prostatectomía radical debido a la herida abierta allí y la exposición que dura, por ejemplo, dos semanas. Un dolor intenso puede indicar tal situación. [12]
Los hombres pueden experimentar cambios en sus respuestas sexuales después de una prostatectomía radical, incluidas alteraciones del deseo sexual, la morfología del pene y la función orgásmica. [13] [14] Un artículo de 2005 en la revista médica Reviews in Urology enumeró la incidencia de varias complicaciones después de la prostatectomía radical: mortalidad <0,3%, impotencia >50%, disfunción eyaculatoria 100%, disfunción orgásmica 50%, incontinencia <5– 30%, embolia pulmonar <1%, lesión rectal <1%, estenosis uretral <5% y transfusión 20%. [15]
La extirpación quirúrgica de la próstata conlleva una mayor probabilidad de que los pacientes experimenten disfunción eréctil . La prostatectomía radical se asocia con una mayor disminución de la función sexual que la radioterapia de haz externo. La cirugía para preservar los nervios reduce el riesgo de que los pacientes experimenten disfunción eréctil. Sin embargo, la experiencia y la habilidad del cirujano que preserva los nervios son determinantes críticos de la probabilidad de que el paciente tenga una función eréctil positiva. [16] [ se necesita una mejor fuente ]
Después de una prostatectomía, los pacientes no podrán eyacular semen debido a la naturaleza del procedimiento, lo que resulta en la necesidad permanente de técnicas de reproducción asistida en caso de deseos de fertilidad futura. [17] La preservación de la eyaculación normal es posible después de la resección transuretral de la próstata (RTUP), la enucleación abierta o con láser del adenoma y la vaporización con láser de la próstata. Sin embargo, la eyaculación retrógrada es un problema común. La preservación de la eyaculación es el objetivo de algunas técnicas nuevas. [18] Una vez que se extirpan la próstata y las vesículas, incluso si se logra una erección parcial, la eyaculación es una experiencia muy diferente, con poca liberación compulsiva que es común a la eyaculación con esos órganos intactos.
Los pacientes de prostatectomía tienen un mayor riesgo de perder pequeñas cantidades de orina inmediatamente después de la cirugía y a largo plazo, lo que a menudo requiere dispositivos para la incontinencia urinaria , como catéteres condones o protectores para pañales. Un amplio análisis de la incidencia de la incontinencia urinaria encontró que 12 meses después de la cirugía, el 75% de los pacientes no necesitaban toalla sanitaria, mientras que entre el 9% y el 16% sí la necesitaban. Los factores asociados con un mayor riesgo de incontinencia urinaria a largo plazo incluyen edad avanzada, IMC más alto, más comorbilidades, próstatas más grandes extirpadas quirúrgicamente, así como la experiencia y la técnica del cirujano. [19]
Las opciones de tratamiento quirúrgico para la incontinencia urinaria secundaria a prostatectomía incluyen la implantación de cabestrillos perineales y esfínteres urinarios artificiales . [20] Aunque hay datos limitados sobre los resultados a largo plazo en los hombres, los cabestrillos perineales se ofrecen para la incontinencia postprostatectomía de leve a moderada. [21] [22] En un estudio retrospectivo, la tasa de éxito de la colocación de un cabestrillo perineal en la incontinencia urinaria después de una prostatectomía alcanzó el 86 % con una mediana de seguimiento de 22 meses. [23] Los esfínteres urinarios artificiales se ofrecen para la incontinencia urinaria de moderada a grave en hombres y han demostrado buena eficacia y seguridad a largo plazo. [22] [21] [24] [25] El uso de esfínteres urinarios artificiales para la incontinencia posprostatectomía está respaldado por las recomendaciones de la Asociación Europea de Urología y la Consulta Internacional sobre Incontinencia. [21] [22]
La inyección transuretral de agentes de volumen tiene poca función en el tratamiento de la incontinencia posprostatectomía y existe evidencia débil de que estos agentes puedan ofrecer alguna mejora. [21] [22] El entrenamiento de los músculos del suelo pélvico puede acelerar la recuperación de la incontinencia urinaria después de una prostatectomía. [22]
Muy pocos cirujanos afirmarán que los pacientes vuelven a la experiencia eréctil que tenían antes de la cirugía. Las tasas de recuperación eréctil que los cirujanos citan a menudo están condicionadas por la adición de sildenafil al régimen de recuperación. [26]
Los remedios para el problema de la disfunción sexual posoperatoria incluyen: [27]
El uso de la prostatectomía radical como tratamiento para el cáncer de próstata aumentó significativamente entre 1980 y 1990. [28] En 2000, la edad promedio de los hombres sometidos a prostatectomía radical por cáncer de próstata localizado era 62 años. [28]
Aunque es un procedimiento muy común, el nivel de experiencia del cirujano que realiza la operación es importante para determinar los resultados, la tasa de complicaciones y los efectos secundarios. Cuantas más prostatectomías realice un cirujano, mejores serán los resultados. Esto es cierto para las prostatectomías realizadas como procedimientos abiertos [29] y aquellas realizadas mediante técnicas mínimamente invasivas. [30]
A William Belfield , MD generalmente se le atribuye el mérito de realizar la primera prostatectomía intencional por vía suprapúbica en 1885, 1886 o 1887 en el Cook County Hospital en Chicago. [31] [32] Hugh H. Young MD, en colaboración con William Stewart Halsted MD, desarrollaron las prostatectomías abiertas, radicales y perineales en 1904 en el Instituto Urológico Johns Hopkins Brady, la primera versión del procedimiento que se volvió generalmente factible. [33] El cirujano irlandés Terence Millin , MD (1903–1980) desarrolló la prostatectomía retropúbica radical en 1945. [34] El urólogo estadounidense Patrick C. Walsh, MD (1938-presente) desarrolló la prostatectomía retropúbica moderna, que preserva los nervios y requiere mínimos pérdida de sangre. [35] La primera prostatectomía laparoscópica fue realizada en 1991 por William Schuessler, MD y colegas en Texas. [36]
Una encuesta de 2014 sobre los honorarios de prostatectomía para pacientes sin seguro en 70 hospitales de Estados Unidos encontró una tarifa promedio por instalación de $34,720 y honorarios promedio de cirujanos y anestesiólogos de $8,280. [37]
{{cite journal}}: CS1 maint: multiple names: authors list (link){{cite journal}}: CS1 maint: multiple names: authors list (link){{cite journal}}: CS1 maint: multiple names: authors list (link)