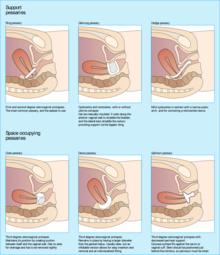
El prolapso uterino es una forma de prolapso de órganos pélvicos en el que el útero y una porción de la parte superior de la vagina sobresalen hacia el canal vaginal y, en casos graves, a través de la abertura de la vagina. [4] La causa más frecuente es una lesión o daño a las estructuras que mantienen el útero en su lugar dentro de la cavidad pélvica. [2] Los síntomas pueden incluir plenitud vaginal, dolor durante las relaciones sexuales , dificultad para orinar e incontinencia urinaria . [4] [1] Los factores de riesgo incluyen edad avanzada, embarazo , parto vaginal , obesidad , estreñimiento crónico y tos crónica. [1] Se estima que la prevalencia, basada únicamente en el examen físico, es de aproximadamente el 14 %.
El diagnóstico se basa en la historia de los síntomas y el examen físico, incluido el examen pélvico . [4] Los esfuerzos preventivos incluyen el manejo de los factores de riesgo médicos, como las enfermedades pulmonares crónicas, dejar de fumar y mantener un peso saludable. [1] El tratamiento de los casos leves de prolapso uterino incluye terapia del suelo pélvico y pesarios. Los casos más graves pueden requerir una intervención quirúrgica, incluida la extirpación del útero o la fijación quirúrgica de la parte superior de la vagina a una estructura pélvica cercana. [4] Los resultados después del tratamiento son generalmente positivos y se informa una mejora en la calidad de vida. [5]

Si bien el prolapso uterino rara vez pone en peligro la vida, los síntomas asociados con el prolapso uterino pueden tener un impacto significativo en la calidad de vida . [2] La gravedad de los síntomas del prolapso no necesariamente se correlaciona con el grado del prolapso, y uno puede experimentar pocos o ningún síntoma molesto incluso con un prolapso avanzado. [2] [3] Además, diferentes formas de prolapso de órganos pélvicos a menudo se presentan con síntomas similares. [2]
La mayoría de las mujeres que experimentan prolapso de órganos pélvicos no presentan síntomas. [2] Cuando hay síntomas presentes, los síntomas más comunes y más específicos del prolapso uterino (y del prolapso de órganos en general) hacia la vagina son los síntomas de abultamiento, como presión pélvica, plenitud vaginal o un abultamiento vaginal palpable, y estos síntomas son A menudo es más común y más grave si el prolapso llega al himen vaginal . [2] [3] También pueden presentarse síntomas urinarios, como pérdida incontrolable de orina o dificultad para orinar. [3] El prolapso uterino completo en el que el útero sobresale a través del himen vaginal se conoce como procidencia. [6] En ausencia de tratamiento, los síntomas de procidencia pueden incluir flujo vaginal purulento, ulceración y sangrado. [1] [6] Las complicaciones de la procidencia incluyen obstrucción urinaria. [6]
Las personas también pueden informar síntomas de disfunción sexual, como dolor durante las relaciones sexuales y disminución de la libido. [4] [2] Hay datos contradictorios sobre el efecto del prolapso de órganos pélvicos sobre la función sexual. [2] [3] La gravedad de los síntomas asociados con el prolapso parece tener un efecto negativo sobre la actividad sexual y la satisfacción reportada. El prolapso leve o asintomático no parece estar asociado con síntomas sexuales, mientras que un prolapso más sintomático se asocia con síntomas sexuales más negativos. [3]
El factor de riesgo más común asociado con el prolapso uterino es el parto vaginal . [2] [6] [7] El riesgo de prolapso aumentó con cada parto vaginal, y las personas que han tenido partos vaginales múltiples tienen más probabilidades de desarrollar prolapso en comparación con aquellas que han tenido un solo parto vaginal. [2] Se ha descubierto que el parto vaginal operatorio, especialmente cuando se utilizan fórceps obstétricos , aumenta las probabilidades de prolapso de órganos pélvicos en comparación con el parto vaginal no quirúrgico. [2] [7]
La edad también juega un papel importante en el prolapso uterino, y la prevalencia aumenta con cada década de la vida debido en parte a los cambios relacionados con la edad en las estructuras de soporte pélvico y la reducción de los niveles de estrógeno relacionada con la menopausia. [2] Además, las afecciones que aumentan crónicamente la presión dentro del abdomen también pueden predisponer a las personas al prolapso uterino. [2] [1] [7] Esto incluye la enfermedad pulmonar obstructiva crónica (EPOC) , la obesidad, la tos crónica, el esfuerzo debido al estreñimiento crónico y el levantamiento de objetos pesados de forma repetitiva. [2] [7] Se ha descubierto que fumar tabaco está correlacionado con el prolapso de órganos pélvicos debido al riesgo de desarrollar afecciones pulmonares que provocan tos crónica o EPOC, así como a los efectos negativos de los químicos del tabaco en el tejido conectivo. [2]

Normalmente, el útero se mantiene en su lugar mediante el esfuerzo combinado de los músculos del suelo pélvico, varios ligamentos, la fascia pélvica y la pared vaginal . [2] [6] El músculo elevador del ano desempeña el papel más importante en el soporte de los órganos pélvicos al actuar como una canasta que mantiene los órganos pélvicos suspendidos. [2] Los ligamentos uterosacros son especialmente importantes para brindar soporte al útero al unir y sujetar el útero, el cuello uterino y la parte superior de la vagina al sacro . [2] [3]

El prolapso uterino ocurre cuando hay una alteración de cualquiera de las estructuras mencionadas anteriormente que ayudan a mantener el útero en su lugar. [2] [6] El debilitamiento de los músculos elevadores del ano puede ocurrir durante el parto vaginal, en el cual partes del músculo pueden desprenderse de la pelvis ósea, o a través de cambios en la musculatura relacionados con la edad, y esto puede llevar a una pérdida de apoyo para el útero. [2] El embarazo, el parto vaginal o las lesiones también pueden estirar y debilitar los ligamentos uterosacros, lo que provoca una mala suspensión o posición del útero, de modo que ya no está sostenido por los músculos del suelo pélvico. [3] Los problemas con la pared vaginal, como un traumatismo o la pérdida del soporte del músculo liso en la pared, pueden provocar que el útero colapse hacia abajo debido a la pérdida de soporte. [2] Cuando el útero se prolapsa, también arrastra consigo la porción superior de la vagina (la vagina apical) debido a su relación anatómica con la vagina apical. [6]
Además, la musculatura pélvica y los tejidos conectivos son sensibles a los estrógenos y responden a los cambios en el nivel de estrógeno. [2] La deficiencia de estrógeno, que puede ocurrir durante la menopausia , puede afectar la producción de colágeno que se necesita para construir el tejido conectivo que forma los ligamentos y la fascia, lo que puede contribuir al prolapso uterino. [2] Esta es también una razón por la que los trastornos del tejido conectivo pueden predisponer a ciertas personas al prolapso uterino. [2]
El diagnóstico de prolapso uterino se basa en una historia de síntomas, que puede incluir cuestionarios sobre síntomas y un examen físico. [1] [2] Por lo general, el examen físico implica un examen vaginal, a menudo con un espéculo , y un examen pélvico . [2] [6] El alcance y la gravedad del prolapso se documentan comúnmente mediante el sistema de cuantificación del prolapso de órganos pélvicos (POP-Q) . [1] [2]
El tratamiento del prolapso uterino puede ser conservador o quirúrgico, según factores como las preferencias personales, la gravedad de los síntomas y la extensión del prolapso. [2] Además, el tratamiento de las afecciones médicas existentes que pueden contribuir al prolapso, como las afecciones pulmonares crónicas o la obesidad, es importante para prevenir la progresión del prolapso uterino y reducir la carga de síntomas. [6]
Las opciones conservadoras incluyen pesarios y ejercicios de fortalecimiento de los músculos del suelo pélvico. [6] [2] Se ha descubierto que el entrenamiento de los músculos del suelo pélvico (PFMT) , también conocido como ejercicio de Kegel, mejora el volumen y los síntomas urinarios asociados con el prolapso de órganos pélvicos y mejora la calidad de vida cuando se realiza de manera consistente y correcta. [2] [8] Los pesarios son un tratamiento mecánico que sostiene la vagina y eleva el útero prolapsado a su posición anatómicamente correcta. [9] Los pesarios se ofrecen con frecuencia como una opción de tratamiento de primera línea para el prolapso uterino, especialmente entre las personas que no pueden o no desean someterse a una cirugía, debido a su asequibilidad y perfil de bajo riesgo en comparación con procedimientos más invasivos. [6] Se ha descubierto que, cuando se ajustan correctamente, los pesarios mejoran los síntomas de volumen y presión asociados con el prolapso y mejoran las medidas de calidad de vida. [3] [5]
Hay muchas opciones quirúrgicas disponibles para el tratamiento del prolapso uterino, que pueden realizarse mediante un procedimiento vaginal o a través del abdomen. [2] [10] Generalmente, los procedimientos vaginales se consideran menos invasivos, ofrecen una recuperación más rápida y tienen un tiempo operatorio más corto en comparación con los procedimientos abdominales, pero los procedimientos abdominales ofrecen resultados a más largo plazo y potencialmente reducen el riesgo de dolor vaginal posoperatorio con coito. [2] Los abordajes laparoscópicos y robóticos para los procedimientos abdominales en la cirugía de prolapso se han vuelto más comunes ya que requieren sitios de incisión más pequeños, producen menos pérdida de sangre y tienen estadías hospitalarias más cortas. [2] [10]
La suspensión de la bóveda vaginal (conocida como colpopexia), en la que la porción superior de la vagina se conecta quirúrgicamente a otra estructura de la pelvis, se realiza comúnmente en el tratamiento del prolapso uterino. [2] [10] Las formas de colpopexia incluyen sacrocolpopexia, en la que la bóveda vaginal se une al sacro mediante una malla quirúrgica ; fijación del ligamento sacroespinoso, en la que la parte superior de la vagina se une a los ligamentos sacroespinosos ; y suspensión de la bóveda vaginal del ligamento uterosacro, en la que la parte superior de la vagina está unida a los ligamentos uterosacros. [2] La colpopexia se puede realizar con o sin histerectomía . Si se realiza sin histerectomía, el procedimiento se conoce como histeropexia. Los procedimientos de histeropexia incluyen sacrohisteropexia e histeropexia sacroespinosa. [2]
En casos graves de prolapso en los que la persona ya no desea tener relaciones sexuales vaginales y tiene contraindicaciones para una cirugía más invasiva, se pueden ofrecer procedimientos de cierre vaginal. [10] Estos incluyen la colpocleisis parcial de LeFort y la colpocleisis completa, en la que la vagina se sutura para cerrarla. [10]
También se tiene en cuenta antes de la cirugía el uso de tejido nativo o propio frente a una malla sintética. Generalmente, se puede considerar la malla en casos en los que el tejido conectivo es débil o está ausente, si hay un espacio vacío en el sitio quirúrgico que necesita ser puenteado o si existe un alto riesgo de recurrencia del prolapso. [2] La malla sintética está indicada y utilizada para procedimientos de sacrocolpopexia y sacrohisteropexia. [2] Sin embargo, el uso de malla sintética por vía transvaginal o dentro del propio tejido vaginal no está indicado y no se utiliza de forma rutinaria para el prolapso vaginal o uterino apical debido a la falta de datos de seguridad y eficacia, una mayor tasa de exposición a la malla en comparación con reparación del tejido nativo y falta de datos sobre los resultados a largo plazo y las tasas de complicaciones. [3] [2] [10]
En general, parece que se encontró que la calidad de vida mejoró significativamente en las personas con prolapso de órganos pélvicos después del tratamiento quirúrgico o con pesario. [5]
Puede resultar difícil determinar el éxito cuando se analizan los resultados de la intervención quirúrgica para el prolapso de órganos pélvicos debido a múltiples factores que pueden definir el éxito, como el éxito anatómico versus las medidas de resultado informadas por el paciente. [10] La mejora de los síntomas del abultamiento vaginal después de la cirugía parece ser más una medida de éxito para las propias pacientes que el éxito anatómico por sí solo. [3]
La tasa de recurrencia del prolapso de órganos pélvicos después de la cirugía depende de varios factores, siendo el más importante la edad del paciente (los pacientes menores de 60 años tienen mayor probabilidad de recurrencia), el estadio POP-Q (POP-Q mayor que 3 tiene mayor probabilidad de recurrencia) , la experiencia del cirujano al realizar el procedimiento y los antecedentes de cirugía pélvica. [11] [12] Además, el tipo de cirugía, por ejemplo vaginal versus abdominal, también afecta la tasa de recurrencia. [3] [13] Las tasas de reintervención después de una cirugía de prolapso de órganos pélvicos oscilan entre 3,4% y 9,7%. [3] Las tasas de reoperación parecen ser más altas con la reparación con malla transvaginal en comparación con otros procedimientos, debido en parte a complicaciones como la exposición de la malla. [3]
Los valores numéricos con respecto a la prevalencia del prolapso uterino difieren según si el estudio epidemiológico en cuestión utiliza un examen físico o un cuestionario de síntomas para determinar la presencia de prolapso. [3] Se encontró que la prevalencia del prolapso de órganos pélvicos era consistentemente mayor cuando se utilizaba el examen físico (para el prolapso uterino, esto fue del 14,2 % [14] en un estudio y del 3,8 % en otro [3] ) en comparación con una determinación basada en síntomas. en el que la prevalencia de cualquier tipo de prolapso, incluido el prolapso uterino, fue del 2,9 % al 8 % en los EE. UU. [3] Utilizando datos de Women's Health Initiative , la incidencia de prolapso uterino de grados 1 a 3 fue de aproximadamente 1,5/100 mujeres-año y Se encontró que la progresión del prolapso uterino era aproximadamente del 1,9%. [3]
La primera mención del prolapso uterino en la literatura médica fue en el papiro Kahun , alrededor de 1835 a. C., que decía: "de una mujer cuya parte posterior, el vientre y la ramificación de sus muslos son dolorosos, di que es la caída del útero". el utero." [15] El tratamiento de la época, documentado en el papiro de Ebers , consistía en frotar al afectado con una mezcla de "aceite de tierra [y] forraje", [15] o petróleo y estiércol.
A lo largo de la historia occidental, los avances en el tratamiento del prolapso uterino se han visto obstaculizados por una mala comprensión de la anatomía pélvica femenina. [15] Durante la era hipocrática, aproximadamente 460 a. C., se pensaba que el útero era similar a un animal. [15] Por lo tanto, los tratamientos comunes incluían fumigación, colocando un objeto maloliente cerca del útero para convencerlo de que se moviera hacia la vagina; el uso de astringentes tópicos, como el vinagre; y sucusión, en la que se ataba a una mujer boca abajo y se la sacudía hasta que se reducía el prolapso. [15]
Durante el siglo I d.C., el médico griego Sorano no estaba de acuerdo con muchas de estas prácticas y recomendaba el uso de lana, mojada en vinagre o vino e insertada en la vagina, para levantar el útero y devolverlo a su lugar. [15] También recomendaría la extirpación quirúrgica de las porciones gangrenosas de un útero prolapsado. [15] Sin embargo, estas ideas no se convirtieron en prácticas comúnmente aceptadas durante esa época, y la Edad Media provocó un retorno a las creencias y prácticas anteriores para el prolapso uterino. [15] En 1603, por ejemplo, se recomendó que quemar el útero prolapsado con un hierro caliente lo asustaría de regreso a la vagina. [15]
.jpg/440px-De_humani_corporis_fabrica_(16).jpg)
Hacia finales del siglo XVI, los pesarios se volvieron más comunes en el tratamiento del prolapso uterino, debido en parte a los avances en el conocimiento anatómico del tracto genitourinario femenino a principios de siglo. [15] Los pesarios generalmente estaban hechos de cera, metal, vidrio o madera. La invención del caucho vulcanizado por Charles Goodyear a mediados del siglo XIX hizo posible producir pesarios que no se descomponían. [15] Sin embargo, incluso en el siglo XIX, todavía se utilizaban prácticas alternativas, como el uso de duchas vaginales con agua de mar, ejercicios posturales y sanguijuelas . [15]
Aunque el uso de la cirugía en el tratamiento del prolapso uterino ya había sido descrito anteriormente, en el siglo XIX se produjeron avances en las técnicas quirúrgicas. [15] Durante mediados y finales del siglo XIX, los intentos quirúrgicos para controlar el prolapso uterino incluyeron el estrechamiento de la bóveda vaginal, la sutura del perineo y la amputación del cuello uterino. [15] En 1877, LeFort describió el proceso de una colpocleisis parcial. [15] En 1861, Choppin en Nueva Orleans informó del primer caso en el que se realizó una histerectomía vaginal por prolapso uterino. Antes de eso, las histerectomías vaginales se realizaban principalmente por tumores malignos. [15]
Tras la publicación de Alwin Mackenrodt en 1895 de una descripción completa del tejido conectivo del suelo pélvico femenino, Fothergill comenzó a trabajar en la cirugía Manchester-Fothergill con la creencia de que los ligamentos cardinales y uterosacros eran estructuras de soporte clave para el útero. [15] En 1907, Josef Haban y Julius Tandler teorizaron que los músculos elevadores del ano también eran muy importantes para el soporte del útero. [15] Combinadas con una mejor comprensión del tejido conectivo del piso pélvico femenino, estas ideas continuarían influyendo en los enfoques quirúrgicos para el tratamiento del prolapso uterino. [15]
A principios del siglo XX se describieron y realizaron diferentes técnicas de histerectomías vaginales. Como resultado, el prolapso de la cúpula vaginal posterior a la histerectomía se volvió más común y una preocupación creciente para algunos cirujanos, y se intentaron nuevas técnicas para corregir esta complicación. [15] En 1957, Arthure y Savage del Hospital Charing Cross de Londres, sospechando que el prolapso uterino no podía curarse sólo con histerectomía, publicaron su técnica quirúrgica de histeropexia sacra. [15] Su técnica todavía se utiliza en la práctica moderna con la adición de un injerto. [15]
Los kits de malla vaginal se introdujeron en el mercado de EE. UU. en 2004 a través de la vía de la Administración de Alimentos y Medicamentos de EE. UU. (FDA) que no requería que las empresas demostraran tanto la seguridad como la eficacia del producto si podían demostrar que su producto era similar a productos anteriores. ya en el mercado. [3] [18] Sin embargo, hubo preocupación por los informes de mayores tasas de complicaciones posoperatorias en los próximos años. Que, además de la falta de datos disponibles de que los productos de malla transvaginal eran superiores a otras formas de intervención quirúrgica [18] y el proceso acelerado con el que se introdujeron en el mercado los kits de malla vaginal, la FDA publicó una Comunicación de seguridad en 2011 que describía complicaciones graves asociadas con la malla transvaginal como "no raras". [3] En 2019, la FDA ordenó a los fabricantes que suspendieran las ventas de mallas transvaginales destinadas a reparar el prolapso de órganos pélvicos. [3] [19] Esto no incluye la malla quirúrgica utilizada durante los procedimientos de sacrocolpopexia, sacrohisteropexia o cabestrillo transuretral . [19]
Desde 2008, se han presentado y resuelto varias demandas colectivas contra varios fabricantes de mallas transvaginales después de que personas informaron complicaciones después de la cirugía. [20]