
El sistema de salud de Nueva Zelanda ha experimentado cambios significativos a lo largo de las últimas décadas. De un sistema esencialmente público basado en la Ley de Seguridad Social de 1938 , las reformas han introducido elementos de mercado y de seguro médico principalmente desde la década de 1980, creando un sistema mixto público-privado para brindar atención médica. [1] [2]
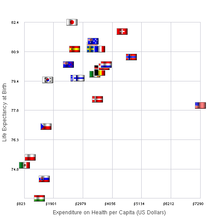
En 2012, Nueva Zelanda gastó el 8,7% del PIB en atención sanitaria, o 3.929 dólares per cápita. De eso, aproximadamente el 77% fue gasto público. [7] En un estudio de 2010, se demostró que Nueva Zelanda tenía el nivel más bajo de uso de medicamentos entre 14 países desarrollados (es decir, usaba menos medicamentos en general), y también gastaba la cantidad más baja en atención médica entre la misma lista de países, con US$2510. (3460 dólares) per cápita, en comparación con los 7290 dólares de los Estados Unidos. [8] [9]
Hasta mucho después del contacto europeo, los maoríes utilizaban medicinas naturales y curaciones espirituales. Entre los colonos europeos, la atención médica profesional era costosa y la mayoría de la gente se diagnosticaba a sí misma o buscaba un tratamiento alternativo. [10] A mediados del siglo XIX , el gobernador George Gray creó los primeros hospitales públicos de Nueva Zelanda y estaban disponibles para aquellos que no podían permitirse un médico privado. [11] [12]
La Ley de Salud Pública de 1872 introdujo juntas de salud de las autoridades locales. Estos fueron financiados principalmente por los contribuyentes locales y subsidiados por el gobierno nacional. Todavía se dependía en gran medida de la caridad privada para compensar cualquier déficit. A partir de 1909, los distritos más pobres recibieron una financiación desproporcionadamente mayor del gobierno nacional. [11] En 1938, la Ley de Seguridad Social del Primer Gobierno Laborista intentó proporcionar atención médica financiada por el gobierno a todos. La visión detrás de la Ley de Seguridad Social de 1938 fue un sistema de salud gratuito, con hospitales y otros servicios de salud universalmente disponibles para todos los neozelandeses. Esto nunca se hizo realidad debido a las disputas en curso entre la profesión médica y el Gobierno. Los servicios de salud evolucionaron como un sistema dual de atención médica pública y privada subsidiada a través de una serie de acuerdos conocidos como beneficios del Servicio Médico General (GMS), establecidos en 1941. Esto permaneció prácticamente sin cambios hasta finales de los años setenta. De 1984 a 1993, los entonces gobiernos nacionales laboristas introdujeron cambios importantes diseñados para lograr que las juntas de salud de área (más tarde empresas de salud de la Corona) imitaran las fuerzas del mercado . [11] [13] Se introdujeron cargos a los usuarios por las recetas en febrero de 1985, pero políticas controvertidas más amplias introducidas por el Cuarto Gobierno Nacional entre 1991 y 1993 terminaron efectivamente con la prestación en gran medida gratuita de atención primaria de salud, ya que dichos servicios se enfocaban en función de los ingresos, mientras que el servicio comunitario Las tarjetas (introducidas el 1 de febrero de 1992) proporcionaron apoyo adicional. [14] [15] [16] Los cargos hospitalarios públicos de 50 dólares por pernoctaciones se implementaron brevemente, pero luego se abandonaron a medida que se acercaban las elecciones de 1993. [17]
Nueva Zelanda ha tenido numerosas campañas e iniciativas de salud pública. [18] Los niños recibieron leche gratis entre 1937 y 1967, pero estas fueron abolidas debido a restricciones presupuestarias, [19] se agrega flúor a la mayor parte del agua potable del país y ha habido muchas medidas contra el consumo de alcohol (desde la década de 1870) y contra el tabaquismo. campañas (desde la década de 1960). [20] [21]
El 21 de abril de 2021, el Ministro de Salud, Andrew Little, anuncia un plan radical para centralizar la atención médica, abolirá las 20 Juntas de Salud de Distrito y creará una organización de salud única llamada Health New Zealand , en un plan amplio para centralizar el fragmentado sistema de salud de Nueva Zelanda y poner fin a lo que ha sido caracterizado como una " lotería de códigos postales " de cuidados. Health New Zealand seguirá el modelo del Servicio Nacional de Salud del Reino Unido . El Ministerio de Salud también creará una Autoridad de Salud Maorí con poder adquisitivo y una nueva Autoridad de Salud Pública para centralizar el trabajo de salud pública. [22] [23]
En octubre de 2021, el Sexto Gobierno Laborista presentó el proyecto de ley Pae Ora (Futuros Saludables) para reemplazar las juntas de salud de distrito del país por la nueva Health NZ. La legislación también establece formalmente la Autoridad Sanitaria Maorí y una nueva agencia de salud pública. El Ministerio de Salud también desempeñará un papel rector dentro del sistema de salud reformado. [24] El proyecto de ley pasó su tercera lectura el 7 de junio de 2022. [25]
En noviembre de 2023, una investigación mostró que los niños con traumatismos graves tenían el doble de probabilidades de morir en el hospital en comparación con Victoria , Australia. [26]
En la actualidad, el Ministerio de Salud es responsable de la supervisión y financiación de las veinte juntas distritales de salud (DHB). Estos son responsables de organizar la atención médica en el distrito y cumplir con los estándares establecidos por el Ministerio de Salud. Veintiún DHB nacieron el 1 de enero de 2001 y los DHB de Southland y Otago se fusionaron con Southern DHB el 1 de mayo de 2010.
Las juntas de cada junta de salud de distrito se eligen en elecciones celebradas cada tres años, con excepción de uno de los ocho miembros de la junta, que es nombrado por el Ministerio de Salud.
Los DHB supervisan las cuarenta y seis organizaciones de salud primaria establecidas en todo el país. Estos se crearon por primera vez en julio de 2002, con el mandato de centrarse en la salud de las comunidades. Originalmente había 81 de ellos, pero se redujo a 46 en 2008. Están financiados por DHB y deben ser organismos democráticos, sin fines de lucro, que respondan a las necesidades de sus comunidades. Casi todos los neozelandeses están inscritos en una PHO, ya que existen incentivos financieros para que los pacientes se inscriban.
Los DHB de la Región Norte también utilizan servicios compartidos proporcionados por la Agencia de Apoyo del DHB del Norte y HealthAlliance. Estos servicios ofrecen iniciativas de salud a nivel regional y servicios de TI y logística compartidos.
En Christchurch, la Junta de Salud del Distrito de Canterbury ha logrado rediseñar los servicios para reducir el uso de los hospitales. Parte de esta transformación fue precipitada por los terremotos de 2010 y 2011 , cuando varios edificios de atención médica resultaron dañados o destruidos, y también por la masacre de la mezquita de 2019 como respuesta de varios servicios de salud a los ataques terroristas. Ahora tiene tasas más bajas de admisiones médicas agudas, duraciones promedio de estadía bajas, menos reingresos en cuidados intensivos, menos admisiones planificadas canceladas y más afecciones tratadas fuera del hospital. [27]
La atención hospitalaria y especializada en Nueva Zelanda está totalmente cubierta por el gobierno si el paciente es remitido por un médico general o familiar y esto se financia con gastos gubernamentales (aprox. 77%). [7] Los pagos privados realizados por particulares también desempeñan un papel importante en el sistema general, aunque el coste de estos pagos es comparativamente menor. Aquellos que ganan menos de ciertas cantidades, dependiendo del número de dependientes en su hogar, pueden calificar para una Tarjeta de Servicios Comunitarios (CSC). Esto reduce el costo de las visitas al médico fuera del horario de atención y las tarifas de recetas, así como el costo de las visitas al médico habitual de una persona.
Las lesiones que se producen como resultado de "accidentes", que van desde físicos menores hasta graves, pero que incluyen traumas psicológicos por abuso sexual, generalmente están cubiertas por la Corporación de Compensación por Accidentes (ACC). Esto puede incluir cobertura para visitas al médico y pagos de suma global.
En el sistema de salud pública de Nueva Zelanda es típico que las citas médicas, en particular las cirugías, tengan una lista de espera. Las juntas de salud de distrito suelen ser juzgadas por los medios de comunicación y por el gobierno, en parte basándose en la extensión de estas listas. En 2016 se infirió que muchas personas requirieron cirugía pero no fueron incluidas en la lista oficial. [28] La investigación proyectó que de todas las personas a las que se les había dicho que necesitaban cirugía, menos de la mitad estaban en la lista oficial. Sin embargo, la principal preocupación observada por los observadores de la industria de la salud fue el aumento general del tiempo de espera, alrededor de 304 días. [29]
En 2018, las juntas de salud de los distritos de la Región Norte , Northland, Waitemata, Auckland y los condados de Manukau desarrollaron un sistema de telesalud con una plataforma unificada de video, audio, intercambio de contenido y chat proporcionada por Zoom Video Communications, cuyo objetivo es conducir a un sistema de salud más integrado en la Región Norte. Esto debería permitir consultas en tiempo real entre los médicos del hospital, la atención primaria y la comunidad, y entre los pacientes y sus proveedores de atención. [30]
La lista de organizaciones sanitarias conocidas en Nueva Zelanda es: [31] – Geneva Healthcare – Counties Manukau Homecare Trust – Healthcare of New Zealand Holdings Ltd – Healthvision – Life Plus Ltd – Healthcare NZ – Royal District Nursing Service New Zealand
El aborto es legal previa solicitud en Nueva Zelanda. [32] Según cifras publicadas por Statistics New Zealand , el número de abortos aumentó de 8,5 por cada 1.000 mujeres de entre 15 y 44 años en 1980 a 14 por cada 1.000 mujeres en 1990. En 2000, esta cifra había aumentado a 18,7 por cada 1.000 mujeres de edad. 15 a 44 años, pero desde entonces ha disminuido a 13,5 por cada 1.000 mujeres en 2018. [33]
La Agencia de Gestión Farmacéutica de Nueva Zelanda (PHARMAC) se creó en 1993 para decidir qué medicamentos subsidiará el gobierno. En general, PHARMAC seleccionará un medicamento eficaz y seguro de una clase de medicamentos y negociará con el fabricante del medicamento para obtener el mejor precio. Hay aproximadamente 2.000 medicamentos incluidos en la lista nacional que están total o parcialmente subvencionados.
En una muestra de 13 países desarrollados, Nueva Zelanda ocupó el decimotercer lugar en el uso ponderado de medicamentos en 14 clases en 2009 y también en 2013. Los medicamentos estudiados se seleccionaron sobre la base de que las afecciones tratadas tenían una alta incidencia, prevalencia y/o mortalidad. causaba una importante morbilidad a largo plazo y generaba elevados niveles de gasto, y en los últimos diez años se habían logrado importantes avances en materia de prevención o tratamiento. El estudio observó dificultades considerables en la comparación transfronteriza del uso de medicamentos. [34]
Sildenafil fue reclasificado en Nueva Zelanda en 2014 para que pudiera comprarse sin receta en un farmacéutico. Se cree que esto redujo las ventas a través de Internet y fue más seguro ya que los hombres podrían ser remitidos para recibir asesoramiento médico si fuera necesario. [35]
La mayor parte del transporte en ambulancia de emergencia y no urgente lo realiza la organización benéfica St John New Zealand . En Wairarapa y la región de Wellington, los servicios de ambulancia los proporciona la organización Wellington Free Ambulance . [36]
Una investigación sobre la muerte de un paciente en el departamento de urgencias del Hospital Middlemore el 15 de junio de 2022 concluyó que el departamento no era seguro tanto para los pacientes como para su personal. Esa noche había al menos un 30% de exceso de capacidad, pero este "...no fue un día aislado". Tampoco fue inusual. El informe dice: "A medida que los departamentos de emergencia continúan luchando con un número cada vez mayor de presentaciones, retrasos en la admisión de pacientes a las salas y una importante sobrepoblación de los servicios de urgencias, los anuncios en las salas de espera de los servicios de urgencias sobre retrasos en la evaluación/tratamiento se producen con una frecuencia cada vez mayor en todos los servicios de urgencias de Aotearoa, Nueva Zelanda". ". Margie Apa de Te Whatu Ora aceptó las conclusiones del informe. [37]