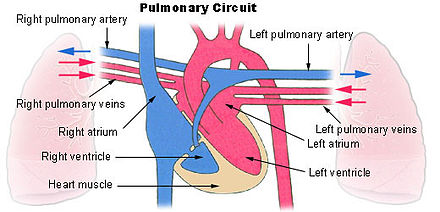
La agenesia de la arteria pulmonar se refiere a una ausencia congénita rara de la arteria pulmonar debido a una malformación en el sexto arco aórtico . Puede ocurrir de forma bilateral, con ausencia de las arterias pulmonares izquierda y derecha, o de forma unilateral, la ausencia de la arteria pulmonar izquierda o derecha (UAPA). Alrededor del 67% de la UAPA se presenta aislada en el pulmón derecho. [1] La ausencia de la arteria pulmonar puede ser un trastorno aislado o estar acompañada de otras lesiones relacionadas, [2] más comúnmente la tetralogía de Fallot . [3]
En 1868, Fraentzel fue el primero en informar sobre la ausencia unilateral aislada de la arteria pulmonar (AUPAP) en la literatura. [4] [5] Posteriormente, la literatura ha documentado un total de 420 casos. [6] La prevalencia estimada de AUPAP es de 1 en 200.000 adultos. [2] No se observa preferencia por sexo. [6] Los pacientes con complicaciones graves suelen ser diagnosticados a una edad temprana, mientras que los pacientes adultos son principalmente asintomáticos. La tasa de mortalidad general alcanza el 7%. [7]
Las personas pueden presentar una variedad de síntomas o pueden no presentar ninguno en absoluto. Las infecciones pulmonares recurrentes y la intolerancia al ejercicio son algunos de los síntomas más comunes. [8] Las complicaciones graves incluyen hemoptisis e hipertensión pulmonar . Estos síntomas no específicos hacen que la UAPA sea difícil de diagnosticar. [9] A menudo se emplean múltiples técnicas de diagnóstico por imágenes en combinación para obtener un diagnóstico integral. [8]
La agenesia de la arteria pulmonar se refiere a la ausencia o mal desarrollo de una o ambas arterias pulmonares en el desarrollo fetal . Esta rara condición congénita surge de la maduración anormal del sexto arco aórtico durante la embriogénesis. [2] En el crecimiento embrionario, el tronco arterioso primordial se divide en aorta y tronco pulmonar por tabicación. [10] Cualquier interrupción en la tabicación puede causar la falla del desarrollo de la rama de la arteria pulmonar a partir del sexto arco aórtico. La patogenia exacta no se entiende completamente. [11]
La tasa de mortalidad general de UAPA en todos los pacientes es de alrededor del 7%. [7] Los recién nacidos con dificultad respiratoria e hipertensión pulmonar grave tienen malos resultados. [12] El 30% de los pacientes permanecen asintomáticos durante toda la vida adulta. [5] [8] El diagnóstico tardío y las intervenciones médicas de seguimiento pueden provocar hipoplasia pulmonar . [8]
La hemorragia pulmonar , las infecciones recurrentes y la hipertensión pulmonar pueden dificultar la posibilidad de supervivencia a largo plazo. [12] La supervivencia es probable hasta que los pacientes alcancen los sesenta años. [13] Las causas comunes de muerte incluyen insuficiencia cardíaca derecha , insuficiencia respiratoria , hemorragia pulmonar masiva y edema pulmonar de gran altitud . [6]
El 40% de los pacientes con UAPA presentan síntomas de intolerancia al ejercicio o disnea durante el esfuerzo. [14] Otros síntomas comunes incluyen hemoptisis en el 20% de los pacientes, dolor torácico, derrame pleural o infecciones pulmonares recurrentes. [15] La UAPA puede causar en raras ocasiones el desarrollo de hemoptisis grave y potencialmente mortal. [16] [17] La hipertensión pulmonar es otra afección potencialmente mortal que afecta al 20% de los pacientes. [18] Los pacientes con IUAPA sin anomalías cardíacas asociadas pueden permanecer en gran medida asintomáticos hasta la edad adulta. [15] Se ha observado que las personas que tienen una ausencia unilateral de la arteria pulmonar derecha en particular son más vulnerables al edema pulmonar de gran altitud. [19]
En los pacientes con IUAPA, se desarrollan arterias colaterales y derivaciones en el pulmón afectado a partir de la red sistémica. La red colateral suministra sangre pulmonar desde el corazón al pulmón afectado en lugar de la arteria pulmonar ausente. [11] La hemoptisis se produce cuando se rompen las paredes delgadas de la extensa red colateral sistémica. La aparición de hemoptisis puede resolverse por sí sola y persistir sin intervención durante muchos años. Sin embargo, también puede provocar una hemorragia pulmonar grave y desenlace fatal. [8]

La UAPA puede causar hipoplasia en el pulmón afectado debido a la interrupción del flujo sanguíneo al pulmón. La disminución del flujo sanguíneo puede interrumpir el desarrollo normal del pulmón, lo que hace que el pulmón sea pequeño e hipoplásico. [2]
La HTP puede ser causada por un exceso de flujo sanguíneo desviado a la arteria pulmonar restante desde la arteria pulmonar ausente. [8] Las sustancias vasoconstrictoras , como la endotelina , se liberan como resultado de la presión de corte causada por el aumento del flujo sanguíneo en la arteria pulmonar no afectada. La constricción persistente debido a las sustancias puede causar remodelación en las arteriolas pulmonares , lo que aumenta la resistencia de la vasculatura pulmonar y causa HTP. [8] Las explicaciones adicionales para la HTP incluyen la elasticidad inadecuada del lecho vascular pulmonar en el lado no afectado para soportar el gasto cardíaco completo y la respuesta anormal a las sustancias vasoconstrictoras. [20]
Los síntomas no específicos y la falta de conocimiento de una condición tan poco común hacen que la UAPA sea difícil de diagnosticar. [9] Las anomalías encontradas en las pruebas de imagen son más sutiles y pueden pasarse por alto en los bebés. [21] Los pacientes con UAPA aislada sin complicaciones suelen tener electrocardiogramas normales . [7] Hacer un diagnóstico requiere una historia clínica completa, una evaluación física y un examen de laboratorio, junto con un alto índice de sospecha. [15] Para obtener una evaluación integral de las condiciones, a menudo se utilizan múltiples modalidades de imágenes en conjunto.
Las radiografías de tórax son a menudo la modalidad de diagnóstico por imágenes inicial utilizada para evaluar a los pacientes con síntomas de enfermedades cardiovasculares. Si bien es posible que no proporcionen una visualización detallada de las arterias pulmonares, ciertos hallazgos que generan sospechas de UAPA podrían detectarse incidentalmente. [8] Los pacientes con UAPA suelen tener campos pulmonares asimétricos en sus radiografías de tórax, con un pulmón hiperlúcido en un hemitórax pequeño ipsilateral . [18] El mediastino y la tráquea se desplazan hacia el lado afectado del pulmón, y la vasculatura hiliar está ausente o significativamente reducida en ese lado. [22] También se pueden observar en las radiografías de tórax marcas vasculares pulmonares disminuidas ipsilaterales, hemidiafragma elevado ipsilateral, pulmón contralateral hiperinsuflado y arteria pulmonar agrandada. [23]
Cuando una radiografía de tórax revela hallazgos sospechosos, se pueden utilizar la RMN y la TC para diagnosticar definitivamente la UAPA. [8] Estas técnicas producen imágenes transversales del tórax y visualizan de manera efectiva la ausencia de una de las arterias pulmonares, que generalmente termina a 1 cm de su origen esperado desde la arteria pulmonar principal. [22] Otras observaciones que sugieren la posibilidad de UAPA a partir de la TC o la RMN incluyen alteraciones parenquimatosas en mosaico , ramas periféricas intactas de la arteria pulmonar, vasos sanguíneos pulmonares reducidos e hipertrofia de la vasculatura colateral ipsilateral. [8] [23]
La ecocardiografía transtorácica sirve como otra herramienta complementaria para confirmar el diagnóstico de UAPA. [18] Tiene la ventaja de poder detectar al mismo tiempo la hipertensión pulmonar y las anomalías cardíacas asociadas. [23]
La angiografía pulmonar es el estándar de oro para el diagnóstico de agenesia de la arteria pulmonar. [18] Es un método invasivo que demuestra directamente la ausencia de una de las arterias pulmonares a través de la inyección de un medio de contraste en la sangre. [23] La angiografía por resonancia magnética (ARM) se puede emplear para evaluar el estado hemodinámico en tiempo real. [24] Con las tecnologías actuales de TC, RM y ARM, la angiografía pulmonar convencional rara vez se lleva a cabo a menos que la embolización sea necesaria para una hemoptisis significativa. [7] La angiografía en cuña venosa pulmonar es especialmente útil para delinear los vasos intrapulmonares hipoplásicos y la arteria pulmonar hiliar ipsilateral antes de la cirugía de revascularización . [21]
No existe un tratamiento específico para esta anomalía. Los planes terapéuticos se individualizan en función de la gravedad, los síntomas y las complicaciones del paciente. [2] [8]
En pacientes asintomáticos sin evidencia de disfunción cardiopulmonar, no se requiere tratamiento. Se recomienda un control regular, [3] por ejemplo una evaluación ecocardiográfica anual , [2] para la detección temprana de hipertensión pulmonar. [1] En pacientes con hemoptisis masiva, infección recurrente de las vías respiratorias inferiores , neumonía o hipertensión pulmonar, es necesario el tratamiento. [8] La hemoptisis se puede tratar mediante neumonectomía [10] o embolización de arterias colaterales sistémicas a pulmonares . [11]
La anastomosis quirúrgica une las ramas intrapulmonares de la arteria pulmonar afectada al hilio del pulmón. [2] [7] Después de la revascularización, el flujo sanguíneo sistémico del corazón al pulmón vuelve a la normalidad. La eliminación de la obstrucción provoca una reducción parcial de las arterias colaterales. [8] La hipertensión pulmonar mejora después de la cirugía. [7] En los recién nacidos, los instrumentos quirúrgicos incluyen materiales protésicos , injertos de vena safena y tubos pericárdicos autólogos . [10] Se ha informado de una revascularización exitosa en pacientes jóvenes. [25] Este procedimiento da mejores resultados en niños. [8] En pacientes adultos, la reconstrucción de la arteria pulmonar no es factible ya que su arteria intrapulmonar puede estar estrecha o completamente obstruida. Se recomienda una biopsia pulmonar antes de la revascularización. No se debe realizar una cirugía de reconstrucción si se observa comunicación arteriovenosa o anatomía vascular anormal. [3]
La neumonectomía se refiere a la extirpación del pulmón del lado de la agenesia de la arteria pulmonar. En ausencia de una arteria pulmonar, el pulmón del lado afectado no participa en la ventilación . En cambio, conduce a síntomas como hemoptisis, hipertensión pulmonar e insuficiencia cardíaca congestiva. [11] La extirpación del pulmón afectado puede tratar las complicaciones relacionadas. Se ha informado de una neumonectomía neonatal exitosa en un bebé de 23 días de edad. [4] No obstante, el resultado de la cirugía es indefinido. Puede ocurrir un sangrado excesivo durante la neumonectomía y aún se puede observar hemoptisis después de la cirugía. [11] Después de la extirpación de un pulmón, puede estar presente el síndrome posneumonectomía. El mediastino se desplaza hacia el lado afectado y comprime las vías respiratorias. [12]
La embolización implica el bloqueo quirúrgico de arterias colaterales selectivas que se desarrollan a partir de la circulación sistémica. [25] La oclusión en la arteria se puede realizar utilizando partículas de Gelfoam e Ivalon con espirales. Se pueden seleccionar tamaños de espiral específicos para la arteria. Los microcatéteres permiten una mayor selectividad durante la cateterización y la embolización. [11] Los posibles efectos secundarios incluyen síndrome posembolizatorio e infarto pulmonar . El procedimiento quirúrgico es más seguro, menos invasivo y tiene efectos secundarios mínimos. Puede ser un tratamiento alternativo a la resección pulmonar. [11] Sin embargo, la embolización puede enfrentar una falta de profesionales y problemas técnicos en la colocación de espirales en las arterias. La tasa de recurrencia crónica es tan alta como el 25% debido a la extensa red colateral. [8]
La hipertensión pulmonar se puede aliviar con medicación a largo plazo con vasodilatadores . [8] [7] Pueden mejorar la supervivencia cuando los procedimientos quirúrgicos no son favorables o cuando la hipertensión pulmonar todavía está presente después de la cirugía.

Los fármacos administrados por vía oral para reducir la hipertensión pulmonar incluyen antagonistas del receptor de endotelina (p. ej. bosentán ) y bloqueadores de los canales de calcio . [7] La inyección parenteral de prostaciclinas también se lleva a cabo de forma continua para estos pacientes. La administración oral o la inyección intravenosa de inhibidores de la fosfodiesterasa actúan como vasodilatadores. [7]
En casos graves de agenesia de la arteria pulmonar, el trasplante de corazón y pulmón puede aumentar significativamente el nivel de oxígeno en sangre. El trasplante de corazón y pulmón puede sugerirse para pacientes con hemoptisis recurrente, hipertensión pulmonar e intolerancia al ejercicio. [25]