Una pancreaticoduodenectomía , también conocida como procedimiento de Whipple , es una operación quirúrgica mayor que se realiza con mayor frecuencia para extirpar tumores cancerosos de la cabeza del páncreas . [2] También se utiliza para el tratamiento de traumatismos pancreáticos o duodenales , o pancreatitis crónica . [2] Debido al suministro de sangre compartido de los órganos en el sistema gastrointestinal proximal, la extirpación quirúrgica de la cabeza del páncreas también requiere la extirpación del duodeno , el yeyuno proximal , la vesícula biliar y, ocasionalmente, parte del estómago . [2]

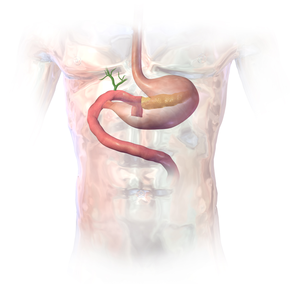
La técnica más común de una pancreaticoduodenectomía consiste en la extirpación en bloque del segmento distal (antro) del estómago, la primera y segunda porciones del duodeno, la cabeza del páncreas , el colédoco y la vesícula biliar . Los ganglios linfáticos de la zona a menudo también se extirpan durante la operación (linfadenectomía). Sin embargo, no todos los ganglios linfáticos se extirpan en el tipo más común de pancreaticoduodenectomía porque los estudios demostraron que los pacientes no se beneficiaron de la cirugía más extensa. [3]
Al comienzo del procedimiento, después de que los cirujanos hayan accedido al abdomen, se inspeccionan las superficies del peritoneo y el hígado para detectar enfermedades que hayan hecho metástasis. Este es un primer paso importante ya que la presencia de enfermedad metastásica activa es una contraindicación para realizar la operación.
El suministro vascular del páncreas proviene de la arteria celíaca a través de la arteria pancreaticoduodenal superior y la arteria mesentérica superior de la arteria pancreaticoduodenal inferior . Hay ramas más pequeñas adicionales que salen de la arteria gástrica derecha , que también se deriva de la arteria celíaca . El motivo de la extirpación del duodeno junto con la cabeza del páncreas es que comparten el mismo suministro de sangre arterial (la arteria pancreaticoduodenal superior y la arteria pancreaticoduodenal inferior). Estas arterias pasan por la cabeza del páncreas, por lo que ambos órganos deben extirparse si se corta el suministro de sangre único. Si solo se extirpara la cabeza del páncreas, se comprometería el flujo sanguíneo al duodeno, lo que provocaría necrosis tisular .
Mientras se deja intacto el suministro de sangre al hígado, se extrae el conducto biliar común . Esto significa que mientras el hígado permanece con un buen riego sanguíneo el cirujano debe realizar una nueva conexión para drenar la bilis producida en el hígado. Esto se hace al final de la cirugía. El cirujano realizará una nueva unión entre el conducto pancreático y el yeyuno o el estómago. Durante la cirugía se realiza una colecistectomía para extirpar la vesícula biliar . Esta porción no se realiza en bloque, ya que la vesícula biliar se extirpa por separado.
La anatomía cercana relevante que no se elimina durante el procedimiento incluye las principales estructuras vasculares del área: la vena porta , la vena mesentérica superior y la arteria mesentérica superior , la vena cava inferior . Es importante considerar estas estructuras en esta operación, especialmente si se realiza para la resección de un tumor ubicado en la cabeza del páncreas. Si el tumor envuelve (envuelve alrededor del 50% o más del vaso) la arteria celíaca, la arteria mesentérica superior o la vena cava inferior, se considera irresecable debido a la falta de beneficio para el paciente con la operación, aunque tiene un riesgo muy alto. [4] [5] Ocasionalmente, una porción de la vena mesentérica superior o la vena porta está unida o es inseparable del tumor. En este contexto , los cirujanos vasculares resecan la porción afectada del vaso y el vaso se repara mediante anastomosis de extremo a extremo, reparación de la pared lateral de la vena o un injerto de vena .
La pancreaticoduodenectomía se realiza con mayor frecuencia como tratamiento curativo para el cáncer periampular , que incluye cáncer de vía biliar, duodeno, ampolla o cabeza de páncreas. [6] El suministro de sangre compartido del páncreas, el duodeno y el conducto biliar común requiere la resección en bloque de estas múltiples estructuras. Otras indicaciones para la pancreaticoduodenectomía incluyen pancreatitis crónica , tumores benignos del páncreas , cáncer metastásico al páncreas, neoplasia endocrina múltiple tipo 1 [7] y tumores del estroma gastrointestinal . [6]
La pancreaticoduodenectomía es la única intervención potencialmente curativa para los tumores malignos del páncreas . [8] Sin embargo, la mayoría de los pacientes con cáncer de páncreas presentan enfermedad metastásica o localmente avanzada irresecable; [9] por lo tanto, sólo entre el 15% y el 20% de los pacientes son candidatos para el procedimiento de Whipple. La cirugía puede seguir a la quimioterapia neoadyuvante , cuyo objetivo es reducir el tamaño del tumor y aumentar la probabilidad de una resección completa. [10] La muerte posoperatoria y las complicaciones asociadas con la pancreaticoduodenectomía se han vuelto menos comunes, con tasas de mortalidad posoperatoria que cayeron del 30 al 10 % en la década de 1980 a menos del 5 % en la década de 2000. [11]
El cáncer ampular surge del revestimiento de la ampolla de Vater. [12]
El cáncer de duodeno surge del revestimiento de la mucosa duodenal. La mayoría de los cánceres de duodeno se originan en la segunda parte del duodeno, donde se encuentra la ampolla. [12]
El colangiocarcinoma , o cáncer del conducto biliar , es una indicación para el procedimiento de Whipple cuando el cáncer está presente en el sistema biliar distal, generalmente el conducto biliar común que drena en el duodeno. Dependiendo de la ubicación y extensión del colangiocarcinoma, la resección quirúrgica curativa puede requerir hepatectomía o extirpación de parte del hígado, con o sin pancreaticoduodenectomía. [13]
El tratamiento de la pancreatitis crónica suele incluir el control del dolor y el tratamiento de la insuficiencia exocrina . El dolor abdominal intratable es la principal indicación quirúrgica para el tratamiento quirúrgico de la pancreatitis crónica. [14] La extirpación de la cabeza del páncreas puede aliviar la obstrucción del conducto pancreático asociada con la pancreatitis crónica. [15]
El daño al páncreas y al duodeno por un traumatismo abdominal cerrado es poco común. En casos raros en los que se ha informado este patrón de traumatismo, se ha observado como resultado del uso del cinturón de seguridad en accidentes automovilísticos. [16] La pancreaticoduodenectomía se ha realizado cuando un traumatismo abdominal ha provocado sangrado alrededor del páncreas y el duodeno, daño al conducto biliar común, fuga pancreática o sección transversal del duodeno. [17] Debido a la rareza de este procedimiento en el contexto de un trauma, no existe evidencia sólida sobre los resultados posoperatorios.
Las contraindicaciones absolutas para el procedimiento son la enfermedad metastásica en la cavidad abdominal o en órganos cercanos. Se encuentran con mayor frecuencia en el peritoneo, el hígado y el epiplón. Para determinar si hay metástasis, los cirujanos inspeccionarán el abdomen al comienzo del procedimiento después de obtener el acceso. Alternativamente, pueden realizar un procedimiento separado llamado laparoscopia de diagnóstico que implica la inserción de una pequeña cámara a través de una pequeña incisión para observar el interior del abdomen. Esto puede ahorrarle al paciente la gran incisión abdominal que se produciría si se sometiera a la parte inicial de una pancreaticoduodenectomía que se canceló debido a una enfermedad metastásica. [18]
Otras contraindicaciones incluyen el revestimiento de vasos principales (como la arteria celíaca, la vena cava inferior o la arteria mesentérica superior), como se mencionó anteriormente.
Los ensayos clínicos no han logrado demostrar beneficios significativos en la supervivencia de la pancreatectomía total , principalmente porque los pacientes que se someten a esta operación tienden a desarrollar una forma particularmente grave de diabetes mellitus llamada diabetes frágil . A veces, es posible que la pancreaticoyeyunostomía no se mantenga correctamente después de completar la operación y la infección puede extenderse dentro del paciente. Esto puede llevar a otra operación poco después en la que se extirpa el resto del páncreas (y a veces el bazo ) para evitar una mayor propagación de la infección y una posible morbilidad . En los últimos años, la pancreaticoduodenectomía con preservación del píloro (también conocida como procedimiento Traverso-Longmire/PPPD) ha ido ganando popularidad, especialmente entre los cirujanos europeos. La principal ventaja de esta técnica es que, en teoría, se debería preservar el píloro y, por tanto, el vaciado gástrico normal. [19] Hay datos contradictorios sobre si la pancreaticoduodenectomía con preservación del píloro se asocia con una mayor probabilidad de vaciamiento gástrico. [20] [21] En la práctica, muestra una supervivencia a largo plazo similar a la de Whipple (pancreaticoduodenectomía + hemigastrectomía), pero los pacientes se benefician de una mejor recuperación del peso después de una PPPD, por lo que se debe realizar cuando el tumor no afecta el estómago. y los ganglios linfáticos a lo largo de las curvaturas gástricas no están agrandados. [21]
En comparación con el procedimiento de Whipple estándar, la técnica de pancreaticoduodenectomía con preservación del píloro se asocia con un tiempo de operación más corto y una menor pérdida de sangre intraoperatoria, lo que requiere menos transfusión de sangre. Las complicaciones postoperatorias, la mortalidad hospitalaria y la supervivencia no difieren entre los dos métodos. [22] [23] [24]
La pancreaticoduodenectomía se considera, desde cualquier punto de vista, un procedimiento quirúrgico mayor.
Muchos estudios han demostrado que los hospitales donde se realiza con mayor frecuencia una determinada operación obtienen mejores resultados generales (especialmente en el caso de procedimientos más complejos, como la pancreaticoduodenectomía). Un estudio frecuentemente citado publicado en The New England Journal of Medicine encontró que las tasas de mortalidad operatoria eran cuatro veces más altas (16,3 versus 3,8%) en hospitales de bajo volumen (con un promedio de menos de una pancreaticoduodenectomía por año) que en hospitales de alto volumen (16 o más por año) hospitales. Incluso en hospitales de gran volumen, se ha descubierto que la morbilidad varía casi cuatro veces dependiendo del número de veces que el cirujano ha realizado previamente el procedimiento. [25] de Wilde et al. han informado reducciones de mortalidad estadísticamente significativas simultáneamente con la centralización del procedimiento en los Países Bajos. [26]
Un estudio informó que el riesgo real era 2,4 veces mayor que el riesgo informado en la literatura médica, con variaciones adicionales según el tipo de institución. [27]
Tres de las complicaciones postoperatorias más comunes son el retraso en el vaciamiento gástrico, la fuga de bilis y la fuga pancreática. El vaciado gástrico retrasado, normalmente definido como la incapacidad de tolerar una dieta regular al final de la primera semana postoperatoria y la necesidad de la colocación de una sonda nasogástrica, ocurre en aproximadamente el 17% de las operaciones. [28] [29] Durante la cirugía, se realiza una nueva conexión biliar (normalmente una anastomosis colédoco-yeyunal que conecta el conducto biliar común y el yeyuno). Esta nueva conexión puede tener fugas en el 1-2% de las operaciones. Como esta complicación es bastante común, es normal en este procedimiento que el cirujano deje un drenaje al final. [30] Esto permite la detección de una fuga de bilis a través de un nivel elevado de bilirrubina en el líquido drenado. La fuga pancreática o fístula pancreática, definida como líquido drenado después del tercer día postoperatorio que tiene un contenido de amilasa mayor o igual a 3 veces el límite superior normal, ocurre en 5-10% de las operaciones, [31] [32] aunque los cambios en la definición de fístula ahora puede incluir una proporción mucho mayor de pacientes (más del 40%). [33]
Inmediatamente después de la cirugía, se monitorea a los pacientes para determinar el retorno de la función intestinal y el drenaje apropiado del abdomen con succión cerrada.
El íleo , que se refiere a la obstrucción funcional o aperistaltismo del intestino, es una respuesta fisiológica a la cirugía abdominal, incluido el procedimiento de Whipple. [34] Si bien el íleo posoperatorio suele ser autolimitado, el íleo posoperatorio prolongado se produce cuando los pacientes desarrollan náuseas, distensión abdominal, dolor o intolerancia a los alimentos por vía oral. [35] Se toman varias medidas en el período postoperatorio inmediato para minimizar el íleo postoperatorio prolongado. Por lo general, se mantiene una sonda nasogástrica para succionar y drenar el contenido gástrico e intestinal. Se recomienda la deambulación para estimular el retorno de la función intestinal. El uso de medicamentos opioides , que interfieren con la motilidad intestinal, es limitado. [36]
Este procedimiento fue descrito originalmente por Alessandro Codivilla , un cirujano italiano, en 1898. [37] La primera resección de un cáncer periampular fue realizada por el cirujano alemán Walther Kausch en 1909 y descrita por él en 1912. A menudo se le llama procedimiento de Whipple o el procedimiento de Whipple , en honor al cirujano estadounidense Allen Whipple , quien ideó una versión mejorada de la cirugía en 1935 mientras estaba en el Centro Médico Columbia-Presbyterian en Nueva York [38] y posteriormente ideó múltiples mejoras a su técnica.
Fingerhut y cols. argumentan que si bien los términos pancreatoduodenectomía y pancreaticoduodenectomía a menudo se usan indistintamente en la literatura médica, al examinar su etimología se obtienen definiciones diferentes para los dos términos. [1] Como resultado, los autores prefieren pancreatoduodenectomía a pancreaticoduodenectomía como nombre de este procedimiento, ya que estrictamente hablando, pancreatoduodenectomía debe referirse a la resección del duodeno y el conducto pancreático en lugar del páncreas en sí. [1]