El capuchón cervical es un método anticonceptivo de barrera . Se coloca sobre el cuello uterino y evita que los espermatozoides entren en el útero a través del orificio externo del útero , llamado os .
El término capuchón cervical se ha utilizado para referirse a varios anticonceptivos de barrera, incluidos los dispositivos Prentif, Dumas, Vimule y Oves. [1] En los Estados Unidos, Prentif fue la única marca disponible durante varias décadas (Prentif se retiró del mercado estadounidense en 2005). [1] Durante este tiempo, era común utilizar el término capuchón cervical para referirse exclusivamente a la marca Prentif. [2] [3]
Lea's Shield era un dispositivo de barrera cervical que se discontinuó a partir de 2008. Algunas fuentes usan el término capuchón cervical para referirse a FemCap y Lea's Shield. [4] [5] Otras fuentes incluyen FemCap en el término capuchón cervical , pero clasifican a Lea's Shield como un dispositivo distinto. [1] [6]
En la década de 1920, los capuchones cervicales (y también los diafragmas ) solían llamarse simplemente pesarios . [7]
Los capuchones cervicales o capuchones de concepción también se han diseñado como una forma de tecnología de reproducción asistida , utilizada para ayudar a las personas que experimentan infertilidad. [8] [ aclaración necesaria ]
La eficacia de los capuchones cervicales, al igual que la mayoría de las demás formas de anticoncepción , se puede evaluar de dos maneras: eficacia del método y eficacia real . La eficacia del método es la proporción de parejas que utilizan el método de forma correcta y sistemática y que no quedan embarazadas. La eficacia real es la proporción de parejas que pretendían utilizar ese método como única forma de control de la natalidad y no quedan embarazadas; incluye a las parejas que a veces utilizan el método de forma incorrecta o a veces no lo utilizan en absoluto. Las tasas se presentan generalmente para el primer año de uso. Lo más común es utilizar el índice de Pearl para calcular las tasas de eficacia, pero algunos estudios utilizan tablas de decremento .
Contraceptive Technology informa que la tasa de falla del método del capuchón cervical Prentif con espermicida es del 9% por año para mujeres nulíparas (mujeres que nunca han dado a luz), y del 26% por año para mujeres que han tenido hijos (que han dado a luz). [2] Las tasas de embarazo reales entre las usuarias de Prentif varían según la población estudiada, con tasas anuales reportadas del 11% [9] al 32% [2] . Un estudio ordenado por la FDA informó tasas de falla: tasa del método 6.4% (vs. 4.6% para el diafragma ); tasa general 17.4% (vs. 16.7% para el diafragma ). [10]
Hay pocos datos disponibles sobre la eficacia del tapón Oves y del FemCap. El fabricante de Oves cita un pequeño estudio de 17 usuarias. [11] El sitio web de FemCap no cita ningún dato sobre la versión actual del FemCap, pero sí incluye datos de una versión anterior que ya no está aprobada por la FDA. [12]
El ensayo de eficacia de Lea's Shield fue demasiado pequeño para determinar la eficacia del método. La tasa real de embarazo fue del 15% anual. De las mujeres que participaron en el ensayo, el 85% eran multíparas (habían dado a luz). Los autores del estudio estiman que en el caso de las mujeres nulíparas (aquellas que nunca han dado a luz) la tasa de embarazo en el uso típico puede ser menor, alrededor del 5% anual. [13]
En la década de 1920, Marie Stopes consideró que el capuchón cervical era el mejor método anticonceptivo disponible. [14] Entre los métodos de barrera, proporciona la menor intervención de una superficie de barrera entre el pene y la vagina, lo que resulta en un contacto natural entre ellos. [15] A excepción del Fem-Cap, también deja expuesta toda la pared vaginal para que las hormonas, etc. en el líquido seminal del hombre puedan ser mejor absorbidas por la mujer. [16] El condón no permite ninguna absorción y el diafragma expone menos área. Sin embargo, el condón reduce significativamente la probabilidad de transmisión de ETS . [17] El diafragma se inserta sin dolor. No estira la vagina, ni interfiere con los movimientos musculares internos durante las relaciones sexuales, ya que está demasiado alto en la vagina. La punta del pene puede tocar el capuchón dependiendo de la posición y el tamaño del pene. Tenga en cuenta que lo que Stopes llama el "capuchón holandés" se conoce hoy en día como " diafragma ". Una objeción parcial a esta afirmación es que la mayoría de las mujeres no saben cómo controlar voluntariamente estos músculos, y que algunos diafragmas de tamaño no estiran tanto la vagina, especialmente si son de menor tamaño [18] [19] El capuchón cervical se puede usar durante un período de tiempo significativamente más largo que el diafragma . Se puede insertar varias horas antes de la relación sexual [20] y se puede usar con éxito incluso si la pareja de una mujer está borracha, etc. [21] Stopes concluye a favor del capuchón cervical y "condena" el diafragma "para uso general" [22]
Hay más quejas sobre dificultades para retirar el capuchón que sobre las dificultades para insertarlo. [23] Dado que la succión mantiene el capuchón en su lugar, a veces puede resultar difícil retirarlo a menos que uno conozca los trucos para hacerlo. Marie Stopes escribió que, en el caso de los capuchones con borde, se debe introducir la punta del dedo debajo del borde y tirar con un tirón. La idea es liberar la succión antes de tirar con fuerza. Si los dedos son demasiado cortos (y/o la vagina demasiado larga), se puede utilizar un insertador (diseñado para diafragmas) o pedirle a la pareja que lo haga.
Dado que el capuchón cervical se puede usar durante períodos de tiempo más prolongados que el diafragma, es más propenso a desarrollar olores que pueden comenzar a aparecer después de tres días continuos de uso. [24]
A finales del siglo XX y principios del XXI se fabricaron varias marcas de capuchones. Se pueden dividir en dos tipos: capuchones con borde de cavidad y otros capuchones. Los capuchones con borde de cavidad se adhieren al cuello uterino, mientras que otros capuchones se adhieren a las paredes vaginales que rodean el cuello uterino. Sin embargo, el FemCap (el único capuchón cervical vendido en los Estados Unidos después de 2008) se adhiere a ambos.
Los capuchones con borde de cavidad son Prentif, fabricados en látex, y el capuchón desechable Oves, fabricado en silicona. Hay cuatro tamaños de Prentif: 22, 25, 28 y 31 mm. Hay tres tamaños de Oves: 26, 28 y 30 mm. Único entre los capuchones cervicales, se adhiere al cuello uterino por tensión superficial , en lugar de por succión. [1]
Los otros dispositivos son Dumas y Vimule de látex, y FemCap, Lea's Shield y Shanghai Lily de silicona. Hay cinco tamaños de Dumas: 50, 55, 60, 65 y 75 mm. Hay tres tamaños de Vimule: 42, 48 y 52 mm. Hay tres tamaños de FemCap: 22, 26 y 30 mm. Hay cuatro tamaños de Shanghai Lily: 54, 58, 62 y 66 mm. Lea's Shield se fabrica en un solo tamaño. A diferencia de los otros capuchones, Lea's Shield tiene una válvula de aire unidireccional que lo ayuda a sellarse a las paredes vaginales. La válvula también permite el paso del moco cervical . FemCap no tiene dicha válvula y, como tal, se puede utilizar para recolectar moco cervical para apoyar el método Billings . [25] Tanto Lea's Shield como FemCap tienen asas para ayudar en la extracción. [1]
Shanghai Lily sólo está disponible en China . [1] A partir de 2008, muchos de los otros dispositivos ya no se fabrican: Prentif, Vimule y Dumas han sido descontinuados. [26] Oves sólo se vende como un capuchón de concepción , no como un dispositivo de control de la natalidad. [ cita requerida ] A partir de febrero de 2009, FemCap era la única marca de capuchón cervical disponible en los Estados Unidos. [27] FemCap también está disponible en el Reino Unido a través del NHS con receta médica y a menudo se distribuye gratuitamente en las Clínicas de Planificación Familiar dependiendo de la autoridad sanitaria. [28] Lea's Shield sólo está disponible como la marca alemana LEA contraceptivum. [29]
A partir de 2009, FemCap es la única marca disponible en los Estados Unidos. [27] Un nuevo FemCap tuvo un desempeño deficiente en un estudio de aceptabilidad del usuario, lo que sugiere que las modificaciones aumentaron el dolor o la incomodidad durante el coito entre las usuarias y sus parejas sexuales masculinas, y que las modificaciones no mejoraron la facilidad de uso en general. [30] Sin embargo, las usuarias de FemCap aún tienen menos probabilidades de informar dicho dolor o incomodidad que las usuarias de diafragma. [31]
Un tapón de la década de 1920 tenía una esponja adherida permanentemente a la superficie exterior del tapón para contener un espermaticida líquido, como el vinagre. No era tan fácil limpiar el tapón una vez retirado, debido a la parte de esponja. [32]
Este gorro de la década de 1920 (el "Mizpah") tenía un anillo (borde) separado que rodeaba la base del cuello uterino y se usaba constantemente. La parte del gorro (que tiene su propio anillo/borde) se encaja en el anillo de la base para su uso. Una crítica que se le hizo fue que debido a la ranura en el anillo de la base (para que pudiera adherirse a la parte del gorro) no se podía mantener perfectamente limpio sin quitarlo. [33]
La cúpula de un capuchón cervical puede ser baja, con poco espacio de aire entre la cúpula y el cuello uterino, o alta, con mucho espacio de aire por encima del cuello uterino, encerrado bajo la cúpula. Stopes recomienda el tipo de cúpula alta por las siguientes razones: 1. El capuchón de cúpula alta tiene espacio para almacenar secreciones del útero, como el flujo menstrual o el flujo que posiblemente resulte de un orgasmo. 2. Se dice que el capuchón de cúpula alta tiene menos probabilidades de soltarse si el pene presiona con fuerza contra el cuello uterino. [34]
Según Stopes (en la década de 1920), debían estar hechos de caucho blando, muy flexible, que no debía estar arrugado ni marchito.
Los tapones de la década de 1920 tenían tres tipos de bordes: caucho macizo (como una junta tórica), caucho inflado con aire o un resorte revestido de caucho. Stopes recomendó el tapón totalmente de caucho con el borde de caucho macizo [35]. También está la cuestión de cuál es la mejor forma de la sección transversal del borde para que el pene tenga menos probabilidades de desalojar el tapón por contacto con el borde. Algunos tapones, como el Prorace, recomendado por Stopes, tenían un borde delgado, ancho pero plano, de modo que el contacto del pene tendería a empujar el borde contra el fórnix contra el que ya se apoya. [36]
El tipo de tapa de llanta recomendada por Stopes en la década de 1920 con una cúpula alta de goma fina fue revivido experimentalmente por Lamberts en Inglaterra en 1981 [37] y llamado "tapa de prueba". Venía en seis tamaños y su peso ligero significaba que no era tan propenso a sentirse durante la actividad sexual. No fue bien recibido. Algunos pensaron que era demasiado endeble y más propenso a soltarse, pero Stopes había afirmado (en la década de 1920) exactamente lo contrario para este diseño, al igual que el director de un centro de salud para mujeres que lo probó.
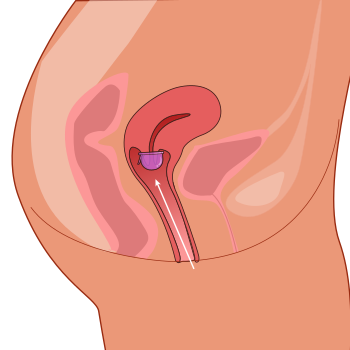
Las personas que desean utilizar un capuchón cervical son evaluadas por un proveedor de atención médica para determinar si un capuchón cervical, o una marca de capuchón, es apropiado para ellas. Si se determina que un capuchón es apropiado, el proveedor determinará el tamaño adecuado. La usuaria debe volver a colocarse el capuchón después de cualquier período de embarazo, ya sea que el embarazo se haya abortado , perdido o llevado a término mediante parto vaginal o cesárea . [39]
Varios factores pueden hacer que un capuchón no sea apropiado para una mujer en particular. Las mujeres que han dado a luz pueden tener tejido cicatricial o cuellos uterinos de forma irregular que interfieren con la formación de un buen sello del capuchón. [40] Para algunas mujeres, los tamaños disponibles de capuchones cervicales no proporcionan un ajuste correcto. Además, los capuchones con borde de cavidad no se recomiendan para mujeres con útero anteflexionado. [41] En casos poco frecuentes, una mujer puede tener una vagina larga pero dedos cortos y, por lo tanto, puede no ser capaz de colocar el capuchón correctamente. [42] En general, entre el 80% y el 85% de las mujeres que quieren capuchones pueden colocarse sin problemas. [43]
La tapa del borde debe ser tal que el borde encaje en el fórnix de manera ajustada y uniforme para mantener una buena succión que lo mantenga en su lugar. [43]
En algunos países, algunos dispositivos (como el Lea's Shield) están disponibles sin receta médica . [44]
El primer paso para insertar o retirar un capuchón cervical es lavarse las manos , para evitar la introducción de bacterias dañinas en el canal vaginal. [39] El capuchón se inserta antes de la relación sexual ; [1] algunas fuentes afirman que la inserción antes de la excitación sexual disminuye el riesgo de colocación incorrecta. [45] La mayoría de las fuentes recomiendan el uso de espermicida con el capuchón, [1] [39] [45] [46] pero algunas fuentes dicen que el uso de espermicida es opcional. [40] [47]
El capuchón permanece en la vagina durante un mínimo de 6 [45] [46] - 8 [1] [47] horas después de la última eyaculación intravaginal . Se recomienda retirar el capuchón dentro de las 72 horas (en los EE. UU. se recomienda dentro de las 48 horas). [1] Además del capuchón desechable Oves, los capuchones cervicales se pueden lavar y almacenar para su reutilización. [4] Los dispositivos de silicona se pueden hervir para esterilizarlos. [48] Los capuchones reutilizables pueden durar uno [12] o dos [39] años.
Algunos capuchones tienen una lengüeta para quitarlos, pero se afirma que no se debe tirar de ella, ya que el capuchón tiende a adherirse muy firmemente al cuello uterino. En lugar de eso, se debe colocar un dedo debajo del borde y tirar con un tirón para quitarlo fácilmente. [49]
En la década de 1980 (durante el renacimiento del capuchón cervical en los EE. UU.) se informó que "las mujeres preferían abrumadoramente el capuchón al diafragma". En promedio, las mujeres también informaron un aumento en la libido y la frecuencia de las relaciones sexuales. [50]
El capuchón Oves y la nueva versión del FemCap obtuvieron malos resultados en los estudios de aceptabilidad por parte de los usuarios. [51] [30] El estudio sobre el FemCap concluyó que las modificaciones del FemCap aumentaron significativamente el dolor y la incomodidad entre las usuarias y sus parejas sexuales masculinas, y que las modificaciones redujeron la aceptabilidad del dispositivo en comparación con la versión anterior. El estudio del capuchón Oves informó que pocas mujeres indicaron que utilizarían el capuchón en el futuro.
Un estudio piloto realizado en Gran Bretaña antes de la aprobación del Lea's Shield concluyó que éste "podría ser aceptable para una minoría muy selecta de mujeres". [52]
En 2002, el capuchón cervical era uno de los métodos anticonceptivos menos comunes en los Estados Unidos. Un estudio de 2002 indicó que, de las mujeres estadounidenses sexualmente activas, el 0,6 % utiliza actualmente el capuchón cervical, la esponja anticonceptiva o el preservativo femenino como método anticonceptivo principal, y menos del 1 % ha utilizado alguna vez un capuchón cervical. [53]
La idea de bloquear el cuello uterino para evitar el embarazo tiene miles de años de antigüedad. Varias culturas han utilizado dispositivos con forma de cuello uterino, como conos de papel aceitados o mitades de limón. Otras elaboraban mezclas pegajosas que incluían miel o colofonia de cedro , para aplicarlas en el orificio cervical . [54] La idea moderna de un capuchón cervical como un dispositivo ajustado que se sella contra las paredes vaginales es de origen más reciente; surgió durante el siglo pasado.
En 1838, el ginecólogo alemán Friedrich Wilde creó el primer capuchón cervical moderno al fabricar moldes de caucho personalizados del cuello uterino para algunas de sus pacientes. [54] [55] Estos capuchones probablemente duraron poco, ya que el caucho sin curar se degrada con bastante rapidez. Un precursor importante de la invención de capuchones más duraderos fue el proceso de vulcanización del caucho , patentado por Charles Goodyear en 1844. En la década de 1840 o 1860 , EB Foote , un médico estadounidense, afirma haber inventado el capuchón cervical, pero se informa que su patente fue denegada porque el dispositivo podía usarse con fines obscenos. [55] Foote afirmó que su invento fue "ampliamente falsificado". Un pesario oclusivo comercializado en los Estados Unidos como el " velo uterino " parece haber sido una forma temprana de diafragma o capuchón cervical. [56]
En las décadas siguientes, el capuchón cervical se convirtió en el método anticonceptivo de barrera más utilizado en Europa occidental y Gran Bretaña. Aunque el diafragma siempre fue más popular en los Estados Unidos que el capuchón cervical, este último también era común. [57]
A finales del siglo XIX y principios del XX se desarrollaron muchos diseños en varios países. [58] El capuchón Vimule estuvo disponible ya en 1927. Un libro de Vimule and Co., publicado en 1898, anuncia el capuchón Vimule. [59] El capuchón de la marca Prentif se introdujo a principios de la década de 1930. [60] El capuchón Dumas estaba hecho inicialmente de plástico y estuvo disponible en la década de 1940. [61] Lamberts (Dalston) Ltd. del Reino Unido fabricó estos tres tipos de capuchones. [62] Otros tipos de capuchones tenían vástagos para mantenerlos en su lugar en el cuello uterino; algunos de los vástagos en realidad se extendían hasta el útero. Estos pesarios con vástago se convirtieron en precursores del dispositivo intrauterino (DIU) moderno.
Margaret Sanger introdujo los capuchones cervicales en los Estados Unidos en la década de 1910, pero más tarde aparentemente prefirió el diafragma y nunca lo rechazó. Esto puede haber sido influenciado por su visita a los Países Bajos, donde el diafragma (también conocido como "capuchón holandés") reinaba de manera suprema.
El uso de todos los métodos de barrera, pero especialmente las barreras cervicales, disminuyó drásticamente después de la introducción en los años 1960 de la píldora anticonceptiva oral combinada y el DIU. En 1976, el gobierno de los Estados Unidos promulgó la Ley de Regulación de Dispositivos Médicos . Esta ley exigía a todos los fabricantes de dispositivos médicos que proporcionaran a la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA) datos sobre la seguridad y eficacia de esos dispositivos. Lamberts (Dalston) Ltd., el único fabricante en ese momento, no proporcionó esta información, y la FDA prohibió el uso de capuchones cervicales en los Estados Unidos. [57]
A fines de la década de 1970, la FDA reclasificó el capuchón cervical como un dispositivo en investigación y recuperó una disponibilidad limitada. [63] En pocos años, la FDA retiró el estatus de investigación del capuchón Vimule, luego de un estudio que asoció su uso con laceraciones vaginales . [57] [64] En 1988, el capuchón Prentif, que entonces tenía 60 años [65], obtuvo la aprobación de la FDA. [66] El movimiento feminista jugó un papel importante en la reintroducción del capuchón cervical en los Estados Unidos. Un artículo calificó su participación en todos los pasos del proceso de aprobación de la FDA como "sin precedentes". [67] Este renovado interés en el capuchón cervical se ha llamado "El renacimiento del capuchón cervical". [68]
En la década de 1920, se informó desde Inglaterra que en muchas marcas se podía encontrar "construcción descuidada y apresurada". Algunos tapones tenían una costura en la cúpula (dos partes de la misma estaban soldadas formando una costura) y la costura podía ser defectuosa e incluso contener perforaciones diminutas. Además, la unión entre el borde y la cúpula podía ser áspera y difícil de limpiar. Los tapones sin costura evitaban el problema de la "costura". Se sugirió que el usuario inspeccionara los tapones con una lupa para detectar posibles defectos. [69]
Es muy probable que el capuchón cervical sea el anticonceptivo que la criada Anna Bates compra para su ama Lady Mary Crawley en el segundo episodio de la quinta temporada del drama histórico Downton Abbey . Mary Crawley está inspirada en el libro Married Love , de Marie Stopes . [70]
El gorro Prentif ya no se fabrica, pero algunas clínicas aún lo tienen en stock.
Prentif, Vimule y Dumas no son más verfügbar. (Prentif, Vimule y Dumas ya no están disponibles).