
En los Estados Unidos, la cobertura del seguro médico la proporcionan varias fuentes públicas y privadas. Durante 2019, la población general de EE. UU. era de aproximadamente 330 millones, con 59 millones de personas de 65 años o más cubiertas por el programa federal Medicare . Los 273 millones de personas menores de 65 años no institucionalizadas obtuvieron su cobertura de fuentes basadas en el empleador (159 millones) o no basadas en el empleador (84 millones), o no estaban aseguradas (30 millones). Durante el año 2019, el 89% de la población no institucionalizada contaba con cobertura de seguro médico. [1] Por otra parte, aproximadamente 12 millones de militares (considerados parte de la población "institucional") recibieron cobertura a través de la Administración de Veteranos y el Sistema de Salud Militar. [2]
A pesar de estar entre las principales potencias económicas mundiales, Estados Unidos sigue siendo la única nación industrializada del mundo sin cobertura sanitaria universal. [3] [4]
El costo prohibitivamente alto es la principal razón que dan los estadounidenses para explicar los problemas de acceso a la atención médica. [4] Con aproximadamente 30 millones en 2019, [1] más que toda la población de Australia, el número de personas sin cobertura de seguro médico en los Estados Unidos es una de las principales preocupaciones planteadas por los defensores de la reforma de la atención médica . La falta de seguro médico se asocia con una mayor mortalidad, que oscila entre 30.000 y 90.000 muertes al año, según el estudio. [5] [6]
Múltiples encuestas indican que el número de personas sin seguro disminuyó entre 2013 y 2016 debido a la ampliación de la elegibilidad para Medicaid y a los intercambios de seguros médicos establecidos debido a la Ley de Protección al Paciente y Atención Médica Asequible , también conocida como "ACA" u "Obamacare". Según la Oficina del Censo de Estados Unidos , en 2012 había 45,6 millones de personas en EE.UU. (14,8% de la población menor de 65 años) que no tenían seguro médico. Tras la implementación de importantes disposiciones de la ACA en 2013, esta cifra cayó en 18,3 millones o el 40%, a 27,3 millones en 2016 o el 8,6% de la población menor de 65 años. [7] [1]
Sin embargo, la mejora en la cobertura comenzó a revertirse bajo el presidente Trump. La Oficina del Censo informó que el número de personas sin seguro aumentó de 27,3 millones en 2016 a 29,6 millones en 2019, un aumento de 2,3 millones o un 8%. La tasa de personas sin seguro aumentó del 8,6% en 2016 al 9,2% en 2019. [7] El aumento de 2017 fue el primer aumento en el número y la tasa de personas sin seguro desde 2010. Además, el Commonwealth Fund estimó en mayo de 2018 que la cantidad de personas sin seguro aumentó. en 4 millones desde principios de 2016 hasta principios de 2018. La tasa de personas sin seguro aumentó del 12,7% en 2016 al 15,5% según su metodología. El impacto fue mayor entre los adultos de bajos ingresos, que tenían una tasa de personas sin seguro más alta que los adultos de mayores ingresos. A nivel regional, el Sur y el Oeste tenían tasas de personas sin seguro más altas que el Norte y el Este. [8] La CBO pronosticó en mayo de 2019 que 6 millones más se quedarían sin seguro médico en 2021 bajo las políticas de Trump (33 millones), en comparación con la continuación de las políticas de Obama (27 millones). [9]
Las causas de esta tasa de falta de seguro siguen siendo un tema de debate político. En 2018, los estados que ampliaron Medicaid bajo la ACA tuvieron una tasa de personas sin seguro que promedió el 8%, aproximadamente la mitad de la tasa de los estados que no lo hicieron (15%). [10] Casi la mitad de quienes no tienen seguro citan su costo como el factor principal. Los crecientes costos de los seguros han contribuido a una tendencia en la que menos empleadores ofrecen seguro médico y muchos empleadores administran los costos exigiendo mayores contribuciones a los empleados. Muchos de los que no tienen seguro son trabajadores pobres o están desempleados . [11]
La cobertura de seguro médico es proporcionada por varias fuentes públicas y privadas en los Estados Unidos. Analizar estas estadísticas es más desafiante debido a los múltiples métodos de encuesta [12] y a las personas con múltiples fuentes de seguro, como aquellas con cobertura tanto de un plan de empleador como de Medicaid. [1]
Para los 273 millones de personas no institucionales menores de 65 años en 2019: [1]
Los Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU. informan el número y porcentaje de personas sin seguro durante cada año. La siguiente tabla incluye a los menores de 65 años que no tenían seguro al momento de la entrevista. [14]
La cifra de 2010 representa el pico más reciente, que fue impulsado hacia arriba por la Gran Recesión . La mayoría de las principales disposiciones de la ACA entraron en vigor en 2014, por lo que 2013 refleja el nivel anterior a la ACA. Después de alcanzar un mínimo histórico en 2016 al final de la administración Obama, el número y el porcentaje de personas sin seguro ha aumentado durante los primeros dos años de la administración Trump. El New York Times informó en enero de 2019 que la Administración Trump ha tomado una variedad de medidas para debilitar la ACA, lo que afecta negativamente la cobertura. [15] Los aumentos en el número de personas sin seguro en los primeros 3 años de la administración Trump (2017-2019) se revirtieron en 2020-2021, a medida que las medidas de alivio del coronavirus ampliaron la elegibilidad y redujeron los costos. [dieciséis]


Varias fuentes públicas y privadas informan sobre el número y porcentaje de personas sin seguro. [12] La Oficina de Presupuesto del Congreso (CBO) informó que el número real de personas sin seguro era de 28,3 millones en 2015, 27,5 millones en 2016, 27,8 millones en 2017 y 28,9 millones en 2018. [19] El pronóstico de diez años de la CBO de mayo de 2019 reflejaba las políticas de la administración Trump y estimó que el número de personas sin seguro aumentaría de 30 millones en 2019 a 34 millones en 2026 y a 35 millones en 2029. [1] En un pronóstico de diez años anterior de marzo de 2016 que refleja las políticas de la Durante la administración Obama, la CBO pronosticó 27 millones de personas sin seguro en 2019 y 28 millones en 2026. [20] La razón principal del aumento de 6,5 millones (24%) de personas sin seguro de 2016 a 2029 es la derogación del mandato individual de la ACA de tener seguro médico. promulgado como parte de los recortes de impuestos de Trump , y las personas no obtienen un seguro a todo riesgo en ausencia de un mandato o debido a mayores costos de seguro. [9]
Gallup estimó en julio de 2014 que la tasa de personas sin seguro para adultos (personas de 18 años o más) era del 13,4% en el segundo trimestre de 2014, frente al 18,0% en el tercer trimestre de 2013, cuando se crearon los intercambios de seguros médicos en virtud de la Ley de Protección al Paciente y Atención Médica Asequible ( PPACA u "Obamacare") abrió por primera vez. La tasa de personas sin seguro cayó en casi todos los grupos demográficos. [21]
El Commonwealth Fund informó que la tasa de personas sin seguro entre los adultos de 19 a 64 años disminuyó del 20% en el tercer trimestre de 2013 al 15% en el segundo trimestre de 2014, lo que significa que aproximadamente 9,5 millones de adultos más tenían seguro médico. [22]
La Oficina del Censo de los Estados Unidos informa anualmente estadísticas sobre las personas sin seguro. El informe resumido de aspectos destacados del seguro médico de la Oficina del Censo de 2018 establece que:
Quienes están asegurados pueden tener un seguro insuficiente que les impida pagar una atención médica adecuada. Un estudio de 2003 estimó que 16 millones de adultos estadounidenses estaban subasegurados en 2003, lo que afectaba desproporcionadamente a aquellos con ingresos más bajos: el 73% de los subasegurados en la población del estudio tenían ingresos anuales inferiores al 200% del nivel federal de pobreza. [23]
En 2019, Gallup descubrió que el 25 % de los adultos estadounidenses dijeron que ellos o un miembro de su familia habían retrasado el tratamiento de una afección médica grave durante el año debido al costo, frente al 12 % en 2003 y el 19 % en 2015. Para cualquier afección, el 33 % informó retrasar el tratamiento, frente al 24% en 2003 y el 31% en 2015. [24]
También se producen brechas de cobertura entre la población asegurada. El profesor de la Universidad Johns Hopkins, Vicente Navarro, afirmó en 2003 que "el problema no termina aquí, con los que no tienen seguro . Un problema aún mayor son los que no tienen seguro suficiente " y "La estimación más creíble del número de personas en los Estados Unidos que han muerto a causa de La falta de atención médica fue proporcionada por un estudio realizado por los profesores Himmelstein y Woolhandler de la Facultad de Medicina de Harvard . [25] Llegaron a la conclusión de que casi 100.000 personas morían en los EE. UU. anualmente debido a la falta de atención necesaria. [26] Otro estudio centrado en el efecto de no tener seguro encontró que las personas con seguro privado tenían menos probabilidades de ser diagnosticadas con cáncer en etapa avanzada que los beneficiarios de Medicaid o los que no tenían seguro. [27] Un estudio que examinó los efectos del costo compartido del seguro médico de manera más general encontró que los pacientes con enfermedades crónicas con copagos más altos buscaban menos atención para síntomas menores y graves, mientras que no se observó ningún efecto sobre el estado de salud autoinformado. Los autores concluyeron que se debe monitorear cuidadosamente el efecto del costo compartido. [28]
Las brechas de cobertura y asequibilidad también surgieron en una comparación internacional realizada en 2007 por el Commonwealth Fund. Entre los adultos encuestados en los EE. UU., el 37 % informó que había renunciado a la atención médica necesaria durante el año anterior debido al costo; ya sea saltándose medicamentos, evitando consultar a un médico cuando esté enfermo o evitando otros cuidados recomendados. La tasa fue mayor (42%) entre aquellos con enfermedades crónicas. El estudio informó que estas tasas estaban muy por encima de las encontradas en los otros seis países encuestados: Australia, Canadá, Alemania, Países Bajos, Nueva Zelanda y el Reino Unido. [29] El estudio también encontró que el 19% de los adultos estadounidenses encuestados informaron problemas graves para pagar las facturas médicas, más del doble de la tasa en el siguiente país más alto.
Los avances en la cobertura sanitaria durante el gobierno del presidente Obama comenzaron a revertirse durante el gobierno del presidente Trump. Los CDC informaron que el número de personas sin seguro aumentó de 28,2 millones en 2016 (el último año de la administración Obama) a 32,8 millones en 2019, un aumento de 4,6 millones o 16%. [30]
El Commonwealth Fund estimó en mayo de 2018 que el número de personas sin seguro aumentó en 4 millones desde principios de 2016 hasta principios de 2018. La tasa de personas sin seguro aumentó del 12,7% en 2016 al 15,5%. Esto se debió a dos factores: 1) No abordar debilidades específicas en la ACA; y 2) Acciones de la administración Trump que exacerbaron esas debilidades. El impacto fue mayor entre los adultos de bajos ingresos, que tenían una tasa de personas sin seguro más alta que los adultos de mayores ingresos. A nivel regional, el Sur y el Oeste tenían tasas de personas sin seguro más altas que el Norte y el Este. Además, los 18 estados que no ampliaron Medicaid tenían una tasa de personas sin seguro más alta que los que sí lo hicieron. [8]
Aproximadamente 5,4 millones de estadounidenses perdieron su seguro médico de febrero a mayo de 2020 después de perder sus empleos durante la recesión de COVID-19 . [31] [32] The Independent informó que el informe de Families USA "encontró que el aumento en el número de estadounidenses sin seguro (que se suma a los aproximadamente 84 millones de personas que ya están sin seguro o con seguro insuficiente) es 39 por ciento mayor que cualquier aumento anual anterior, incluyendo la mayoría reciente aumento en el punto álgido de la recesión entre 2008 y 2009, cuando casi 4 millones de estadounidenses no ancianos perdieron su seguro". [33]


La Kaiser Family Foundation informó en octubre de 2016 que había 27,2 millones de menores de 65 años sin seguro, aproximadamente el 10% de los 272 millones de personas de ese grupo. Kaiser informó que:
En 2017, Texas tenía el mayor número de personas sin seguro con un 17 %, seguido de Oklahoma , Alaska y Georgia . [36]
En 2009, la Oficina del Censo afirma que el 10,0 por ciento o 7,5 millones de niños menores de 18 años no tenían seguro médico. Los niños que viven en la pobreza tienen un 15,1 por ciento más de probabilidades que otros niños de no tener seguro médico. Cuanto más bajos son los ingresos de un hogar, más probable es que no esté asegurado. En 2009, un hogar con un ingreso anual de 25.000 o menos tenía sólo un 26,6 por ciento de probabilidades de no tener seguro médico y aquellos con un ingreso anual de 75.000 o más tenían sólo un 9,1 por ciento de probabilidades de estar asegurado. [37] Según la Oficina del Censo, en 2007, había 8,1 millones de niños sin seguro en Estados Unidos. Casi 8 millones de adultos jóvenes (de entre 18 y 24 años) no estaban asegurados, lo que representa el 28,1% de su población. Los adultos jóvenes constituyen el segmento de edad más grande de las personas sin seguro, son los que tienen más probabilidades de no tener seguro y son uno de los segmentos de más rápido crecimiento de la población sin seguro. A menudo pierden la cobertura de las pólizas de seguro médico o programas públicos de sus padres cuando cumplen 19 años. Otros pierden la cobertura cuando se gradúan de la universidad. Muchos adultos jóvenes no tienen el tipo de empleo estable que les proporcionaría acceso continuo a un seguro médico. [38] [39] Según la Oficina de Presupuesto del Congreso, el plan tal como está ahora tendría que cubrir a los dependientes solteros bajo el seguro de sus padres hasta los 26 años. Estos cambios también afectan a los grandes empleadores, incluidas las empresas autoaseguradas, de modo que la empresa asume la responsabilidad financiera de proporcionar cobertura. La única excepción a esto son las políticas que se mantenían continuamente antes de la promulgación de esta legislación. Esas políticas estarían protegidas. [40] [ ¿fuente autoeditada? ]
Los no ciudadanos tienen más probabilidades de no estar asegurados que los ciudadanos, con una tasa de personas sin seguro del 43,8%. Esto se puede atribuir a una mayor probabilidad de trabajar en un empleo de bajos salarios que no ofrece beneficios de salud y a restricciones en la elegibilidad para programas públicos. Cuanto más tiempo haya estado un inmigrante no ciudadano en el país, es menos probable que no esté asegurado. En 2006, aproximadamente el 27% de los inmigrantes que ingresaron al país antes de 1970 no estaban asegurados, en comparación con el 45% de los inmigrantes que ingresaron al país en la década de 1980 y el 49% de los que ingresaron entre 2000 y 2006.
La mayoría de los no ciudadanos sin seguro son inmigrantes recientes; casi la mitad ingresó al país entre 2000 y 2006, y el 36% ingresó durante la década de 1990. Los no ciudadanos nacidos en el extranjero representaron más del 40% del aumento de personas sin seguro entre 1990 y 1998, y más del 90% del aumento entre 1998 y 2003. Una razón para la aceleración después de 1998 pueden ser las restricciones impuestas por el Departamento de Responsabilidad Personal y Ley de Reconciliación de Oportunidades Laborales (PRWORA) de 1996. Casi siete de cada diez (68%) de los no ciudadanos sin seguro viven en California, Texas, Florida o Nueva York. [41]
Un informe de la Kaiser Family Foundation de abril de 2008 encontró que las crisis económicas estadounidenses imponen una presión significativa sobre los programas estatales Medicaid y SCHIP . Los autores estimaron que un aumento del 1% en la tasa de desempleo aumentaría la inscripción a Medicaid y SCHIP en 1 millón, y aumentaría el número de personas sin seguro en 1,1 millones. El gasto estatal en Medicaid y SCHIP aumentaría en $1.4 mil millones (el gasto total en estos programas aumentaría en $3.4 mil millones). Este aumento del gasto se produciría mientras los ingresos del gobierno estatal estuvieran disminuyendo. Durante la última recesión, la Ley de Reconciliación de la Alivio Fiscal para el Empleo y el Crecimiento de 2003 (JGTRRA) incluyó asistencia federal a los estados, lo que ayudó a los estados a evitar endurecer sus normas de elegibilidad para Medicaid y SCHIP. Los autores concluyen que el Congreso debería considerar un alivio similar para la actual crisis económica. [42]
Antes de la Ley de Protección al Paciente y Atención Médica Asequible , la suscripción médica era común, pero después de que la ley entró en vigor en 2014 quedó efectivamente prohibida.
La suscripción médica hizo difícil para muchos consumidores adquirir cobertura en el mercado individual. La suscripción médica significaba que las compañías de seguros examinaban a los solicitantes en busca de condiciones preexistentes y rechazaban a aquellos con condiciones graves como artritis , cáncer y enfermedades cardíacas , pero también dolencias tan comunes como el acné, pesar 20 libras por encima o por debajo de peso y lesiones deportivas antiguas. [43] En 2008, se estima que 5 millones de personas sin seguro médico fueron consideradas "no asegurables" debido a condiciones preexistentes. [44]
Los defensores de la suscripción médica argumentan que garantiza que las primas de los seguros médicos individuales se mantengan lo más bajas posible. [45] Los críticos de la suscripción médica creen que impide injustamente que las personas con condiciones preexistentes relativamente menores y tratables obtengan un seguro médico. [46]
Una gran encuesta de la industria encontró que al 13% de los solicitantes de seguro médico individual que pasaron por una evaluación médica se les negó la cobertura en 2004. Las tasas de rechazo aumentaron significativamente con la edad, pasando del 5% para los menores de 18 años a poco menos de un tercio para los mayores de 60 años. a 64. [47] Entre aquellos a quienes se les ofreció cobertura, el estudio encontró que el 76% recibió ofertas con tarifas de prima estándar y al 22% se les ofrecieron tarifas más altas. [48] La frecuencia del aumento de las primas también aumentó con la edad, por lo que para los solicitantes mayores de 40 años, aproximadamente la mitad se vio afectado por la suscripción médica, ya sea en forma de denegación o aumento de las primas. Por el contrario, a casi el 90% de los solicitantes de veintitantos años se les ofreció cobertura, y a tres cuartas partes de ellos se les ofrecieron tarifas estándar. Al setenta por ciento de los solicitantes de entre 60 y 64 años se les ofreció cobertura, pero casi la mitad de las veces (40%) fue con una prima mayor. El estudio no abordó cuántos solicitantes a quienes se les ofreció cobertura a tarifas más altas optaron por rechazar la póliza. Un estudio realizado por el Commonwealth Fund en 2001 encontró que, entre las personas de 19 a 64 años que buscaron un seguro médico individual durante los tres años anteriores, la mayoría lo encontró inasequible y menos de un tercio terminó comprando un seguro. Este estudio no distinguió entre los consumidores a quienes se les cotizaron tarifas más altas debido a la suscripción médica y aquellos que calificaron para primas estándar o preferidas. [49] Algunos estados han prohibido la suscripción médica como requisito previo para la cobertura de salud adquirida individualmente. [50] Estos estados tienden a tener las primas más altas para el seguro médico individual. [51]
.JPG/440px-U.S._Uninsured_and_Uninsured_Rate_(1987_to_2008).JPG)
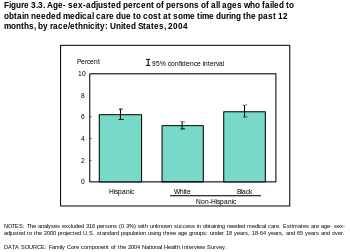
Los estadounidenses que no están asegurados pueden no estarlo porque su trabajo no ofrece seguro; están desempleados y no pueden pagar el seguro; o pueden tener capacidad financiera para comprar un seguro pero consideran que el costo es prohibitivo. [52] Durante 2009, la continuada baja tasa de empleo ha afectado negativamente a quienes anteriormente habían estado inscritos en pólizas de seguro basadas en el empleo. La Oficina del Censo afirma una caída del 55 por ciento. Otros estadounidenses sin seguro han optado por unirse a un ministerio de atención médica compartida como alternativa al seguro. [53]
Los trabajadores de bajos ingresos tienen menos probabilidades que las personas de ingresos más altos de que su empleador (o el empleador de su cónyuge) les ofrezca cobertura y menos pueden permitirse comprarla por su cuenta. Comenzando con los controles de salarios y precios durante la Segunda Guerra Mundial , y cimentados por una norma de exención del impuesto sobre la renta en 1954, la mayoría de los trabajadores estadounidenses han recibido su seguro médico de sus empleadores. [54] Sin embargo, las tendencias recientes han mostrado una disminución continua en los beneficios del seguro médico patrocinado por el empleador. En 2000, el 68% de las pequeñas empresas con entre 3 y 199 trabajadores ofrecían prestaciones de salud. Desde entonces, esa cifra ha seguido cayendo hasta 2007, cuando el 59% ofrecía beneficios de salud. Para las grandes empresas con 200 o más trabajadores, en 2000, el 99% de los empleadores ofrecían prestaciones de salud; en 2007, esa cifra se mantuvo igual. En promedio, considerando empresas de todos los números de empleados, en 2000, el 69% ofrecía seguro médico, y esa cifra ha disminuido casi todos los años desde 2007, cuando el 60% de los empleadores ofrecían seguro médico. [55]
Un estudio publicado en 2008 encontró que las personas con una salud promedio tienen menos probabilidades de quedarse sin seguro si tienen una cobertura médica para grupos grandes, más probabilidades de quedarse sin seguro si tienen cobertura para grupos pequeños y más probabilidades de quedarse sin seguro si tienen un seguro médico individual. Pero, "para las personas con mala o buena salud, las posibilidades de perder la cobertura son mucho mayores para las personas que tenían un seguro de grupo pequeño que para aquellas que tenían un seguro individual". Los autores atribuyen estos resultados a la combinación en el mercado individual de costes elevados y renovabilidad garantizada de la cobertura. La cobertura individual cuesta más si se compra después de que una persona se enferma, pero "proporciona una mejor protección (en comparación con el seguro grupal) contra primas altas para personas que ya están aseguradas individualmente y que se vuelven de alto riesgo". Las personas sanas tienen más probabilidades de abandonar la cobertura individual que la cobertura basada en el empleo subsidiada y menos costosa, pero la cobertura grupal los deja "más vulnerables a abandonar o perder toda la cobertura que el seguro individual" si enferman gravemente. [56]
Aproximadamente una cuarta parte de las personas sin seguro son elegibles para la cobertura pública pero no están inscritas. [57] [58] Las posibles razones incluyen una falta de conocimiento de los programas o de cómo inscribirse, desgana debido a un estigma percibido asociado con la cobertura pública, mala retención de los inscritos y procedimientos administrativos engorrosos. Además, algunos programas estatales tienen límites de inscripción. [58]
Un estudio de la Kaiser Family Foundation publicado en junio de 2009 encontró que el 45% de los adultos de bajos ingresos menores de 65 años carecen de seguro médico. [59] Casi un tercio de los adultos no ancianos son de bajos ingresos, con ingresos familiares inferiores al 200% del nivel federal de pobreza. [59] Los adultos de bajos ingresos son generalmente más jóvenes, tienen menos educación y tienen menos probabilidades de vivir en un hogar con un trabajador de tiempo completo que los adultos de mayores ingresos; Estos factores contribuyen a la probabilidad de no tener seguro. [59] Además, las posibilidades de estar sano disminuyen con menores ingresos; El 19% de los adultos con ingresos por debajo del nivel federal de pobreza describen su salud como regular o mala. [59]
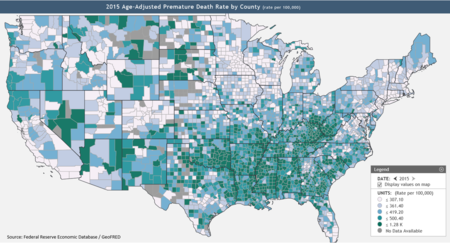
La cobertura de seguro ayuda a salvar vidas al fomentar la detección temprana y la prevención de condiciones médicas peligrosas. Según un estudio de 2014, la ACA probablemente evitó aproximadamente 50.000 muertes evitables de pacientes entre 2010 y 2013. [61] Los profesores de salud pública de la City University, David Himmelstein y Steffie Woolhandler, escribieron en enero de 2017 que una reversión de la expansión de Medicaid de la ACA por sí sola causaría un Se estiman 43.956 muertes al año. [62]
La Reserva Federal publica datos sobre las tasas de muerte prematura por condado, definidas como aquellas que mueren antes de los 74 años. [60] Según la Fundación Kaiser, ampliar Medicaid en los 19 estados restantes cubriría hasta 4,5 millones de personas, [63] reduciendo así la mortalidad. . [64] Texas, Oklahoma, Mississippi, Alabama, Georgia, Tennessee, Missouri y Carolina del Sur, indicados en el mapa de la Reserva Federal (ver gráfico a la derecha) por tener muchos condados con altas tasas de mortalidad prematura, [60] no ampliaron Medicaid. [63]
Un estudio publicado en el American Journal of Public Health en 2009 encontró que la falta de seguro médico se asocia con alrededor de 45.000 muertes excesivas evitables por año. [65] Uno de los autores caracterizó los resultados como "ahora uno muere cada 12 minutos". [66] Desde entonces, a medida que el número de personas sin seguro ha aumentado de aproximadamente 46 millones en 2009 a 48,6 millones en 2012, el número de muertes evitables debido a la falta de seguro ha aumentado a aproximadamente 48.000 por año. [67]
Una encuesta publicada en 2008 encontró que no tener seguro afecta la salud de los consumidores estadounidenses de las siguientes maneras: [68]
Los costos de tratar a los no asegurados a menudo deben ser absorbidos por los proveedores como atención caritativa , transferidos a los asegurados mediante transferencia de costos y primas de seguro médico más altas, o pagados por los contribuyentes mediante impuestos más altos. [69]
Por otro lado, los no asegurados a menudo subsidian a los asegurados porque estos utilizan menos servicios [70] y a menudo se les factura a una tarifa más alta. [71] Un estudio encontró que en 2009, los pacientes sin seguro que acudían a los departamentos de emergencia de EE. UU. tenían menos probabilidades de ser admitidos para recibir atención hospitalaria que aquellos con Medicare, Medicaid o seguro privado. [72] 60 Minutes informó: "Los hospitales cobran a los pacientes sin seguro dos, tres, cuatro o más veces lo que una compañía de seguros pagaría por el mismo tratamiento". [73] En promedio, el gasto en atención médica per cápita de los no asegurados es un poco más de la mitad que el de los asegurados. [74]
A los hospitales y otros proveedores se les reembolsa el costo de brindar atención no compensada a través de un programa de fondo federal de contrapartida. Cada estado promulga legislación que rige el reembolso de fondos a los proveedores. En Missouri, por ejemplo, se igualan las valoraciones de los proveedores por un total de 800 millones de dólares (2 dólares por cada 1 dólar evaluado) para crear un fondo común de aproximadamente 2 mil millones de dólares. Por ley federal, estos fondos se transfieren a la Asociación de Hospitales de Missouri para su desembolso a los hospitales por los costos incurridos al brindar atención no compensada, incluidos pagos de participación desproporcionada (a hospitales con una gran cantidad de pacientes sin seguro), déficits de Medicaid, pagos de atención administrada de Medicaid a compañías de seguros y otros. costos incurridos por los hospitales. [75] En New Hampshire, por ley, los costos de atención no compensados reembolsables incluirán: costos de atención de caridad, cualquier parte de los costos de atención al paciente de Medicaid que no sean reembolsados mediante pagos de Medicaid y cualquier parte de los costos de deudas incobrables que el comisionado determine que cumplirían con los criterios. según la sección 1396r-4(g) del 42 USC que rige los límites específicos de cada hospital sobre la parte desproporcionada de los pagos hospitalarios según el Título XIX de la Ley del Seguro Social. [76]
Un estudio publicado en agosto de 2008 en Health Affairs encontró que cubrir a todas las personas sin seguro en los EE. UU. aumentaría el gasto nacional en atención médica en $122,6 mil millones, lo que representaría un aumento del 5% en el gasto en atención médica y el 0,8% del PIB. "Desde la perspectiva de la sociedad, cubrir a los no asegurados sigue siendo una buena inversión. No actuar en el corto plazo sólo hará que sea más costoso cubrir a los no asegurados en el futuro, al tiempo que aumentará la cantidad de productividad perdida por no asegurar a todos los estadounidenses". dijo el profesor Jack Hadley, autor principal del estudio. El impacto en el gasto público podría ser mayor, dependiendo de los detalles del plan utilizado para aumentar la cobertura y del grado en que la nueva cobertura pública desplazó a la cobertura privada existente. [77]
Más del 60% de las quiebras personales se deben a facturas médicas. La mayoría de estas personas tenían seguro médico. [78]
De 2000 a 2004, el Comité sobre las Consecuencias de la Falta de Seguro del Instituto de Medicina emitió una serie de seis informes que revisaban e informaban sobre la evidencia sobre los efectos de la falta de cobertura de seguro médico. [79]
Los informes concluyeron que el comité recomendó que la nación debería implementar una estrategia para lograr la cobertura universal del seguro médico. A partir de 2011, aún no se ha promulgado un plan nacional integral para abordar lo que los partidarios del plan de salud universal denominan "la crisis de personas sin seguro en Estados Unidos". Unos pocos estados han logrado avances hacia el objetivo de la cobertura universal del seguro médico, como Maine, Massachusetts y Vermont, pero otros estados, incluido California, han fracasado en sus intentos de reforma. [80]
Los seis informes elaborados por el Instituto de Medicina (IOM) encontraron que las principales consecuencias de la falta de seguro eran las siguientes: niños y adultos sin seguro médico no recibían la atención médica necesaria; Por lo general, viven con peor salud y mueren antes que los niños o adultos que tienen seguro. La estabilidad financiera de toda una familia puede correr riesgo si sólo una persona no tiene seguro y necesita tratamiento para cubrir costos inesperados de atención médica. El estado de salud general de una comunidad puede verse afectado negativamente por un mayor porcentaje de personas sin seguro dentro de la comunidad. La brecha de cobertura entre los asegurados y los no asegurados no ha disminuido incluso después de las recientes iniciativas federales para ampliar la cobertura del seguro médico. [80]
El último informe se publicó en 2004 y se denominó Asegurar la salud de Estados Unidos: principios y recomendaciones. Este informe recomendó lo siguiente: El Presidente y el Congreso necesitan desarrollar una estrategia para lograr la cobertura de seguro universal y establecer un cronograma firme para alcanzar esta meta para el año 2010. El comité también recomendó que los gobiernos federal y estatal proporcionen recursos suficientes para Medicaid y el Programa Estatal de Seguro Médico para Niños (SCHIP) para cubrir a todas las personas actualmente elegibles hasta que la cobertura universal entre en vigor. También advirtieron que los gobiernos federal y estatal deberían evitar la erosión de los esfuerzos de extensión, elegibilidad, inscripción y cobertura de estos programas específicos. [80]
Algunas personas piensan que no tener un seguro médico tendrá consecuencias adversas para la salud de quienes no tienen seguro. [81] Por otro lado, algunas personas creen que los niños y adultos sin seguro médico tienen acceso a los servicios de atención médica necesarios en las salas de emergencia de los hospitales, centros de salud comunitarios u otras instalaciones de la red de seguridad que ofrecen atención caritativa. [82] Algunos observadores señalan que existe un conjunto sólido de evidencia que muestra que una proporción sustancial de los gastos de atención médica de los Estados Unidos se dirige a una atención que no es efectiva y que a veces puede incluso ser perjudicial. [83] Al menos para la población asegurada, gastar más y utilizar más servicios de atención médica no siempre produce mejores resultados de salud o aumenta la esperanza de vida. [84]
Por lo general, se percibe que los niños en Estados Unidos gozan de buena salud en comparación con los adultos, debido al hecho de que los problemas de salud más graves ocurren más adelante en la vida. Ciertas afecciones, como el asma, la diabetes y la obesidad, se han vuelto mucho más prevalentes entre los niños en las últimas décadas. [80] También hay una población creciente de niños vulnerables con necesidades especiales de atención médica que requieren atención médica continua, a la que no sería accesible sin un seguro médico. Más de 10 millones de niños en los Estados Unidos cumplen con la definición federal de niños con necesidades especiales de atención médica "que tienen o están en mayor riesgo de padecer una condición física, de desarrollo, conductual o emocional crónica y que también requieren servicios de salud y servicios relacionados de una tipo o cantidad más allá de la requerida por los niños en general". [85] Estos niños requieren servicios relacionados con la salud de una cantidad superior a la requerida por los niños promedio en Estados Unidos. Por lo general, cuando los niños adquieren un seguro médico, es mucho menos probable que experimenten necesidades de atención médica previamente insatisfechas, esto incluye al niño promedio en Estados Unidos y a los niños con necesidades especiales de atención médica. [80] El Comité sobre la situación del seguro médico y sus consecuencias concluyó que los efectos del seguro médico en los resultados de salud de los niños: los niños con seguro médico reciben un diagnóstico más oportuno de condiciones de salud graves, experimentan menos hospitalizaciones y faltan menos días a la escuela.
El mismo comité analizó los efectos del seguro médico en los resultados de salud de los adultos: los adultos que no tienen cobertura de seguro médico y adquieren cobertura de Medicare a los 65 años, experimentan una salud y un estado funcional sustancialmente mejorados, particularmente aquellos que tienen enfermedades cardiovasculares o diabetes. Los adultos que padecen enfermedades cardiovasculares u otros factores de riesgo cardíaco y no tienen seguro tienen menos probabilidades de ser conscientes de su afección, lo que conduce a peores resultados de salud para esas personas. Sin seguro médico, los adultos tienen más probabilidades de ser diagnosticados con ciertos cánceres que habrían sido detectables antes mediante exámenes médicos si hubieran visitado regularmente a un médico. Como consecuencia, estos adultos tienen más probabilidades de morir a causa del cáncer diagnosticado o de sufrir peores resultados de salud. [80] [86]
Muchos pueblos y ciudades de Estados Unidos tienen altas concentraciones de personas menores de 65 años que carecen de seguro médico. [87] Las altas tasas de falta de seguro tienen implicaciones para las comunidades y para las personas aseguradas en esas comunidades. El comité del Instituto de Medicina advirtió sobre los problemas potenciales de las altas tasas de falta de seguro para la atención médica local, incluido el acceso reducido a la atención primaria clínica, los servicios especializados y los servicios de emergencia hospitalarios. [88]
En octubre de 2020, los redactores de Health Affairs resumieron los resultados de varios estudios que situaban las tasas de mortalidad más altas para las personas sin seguro entre 1 por 278 y 1 por 830 personas sin seguro: "Basándonos en los datos de cobertura de la ACS, estimamos que entre 3.399 y 10.147 personas en exceso Las muertes entre adultos no ancianos en EE. UU. pueden haber ocurrido durante el período 2017-2019 debido a pérdidas de cobertura durante estos años. El uso de las cifras del NHIS para las pérdidas de cobertura arroja una estimación más alta (entre 8,434 y 25,180 muertes de adultos no ancianos atribuibles a pérdidas de cobertura). ), mientras que las cifras de la CPS arrojan una estimación de entre 3.528 y 10.532 muertes adicionales entre adultos no ancianos. Estas cifras no capturan completamente los efectos de la pérdida de cobertura en la población, ya que excluyen el exceso de muertes que probablemente resultaría de las pérdidas de cobertura entre los niños. En 2020 y en adelante, podemos proyectar aún más pérdidas de vidas si, como se espera, millones más pierden cobertura médica debido a la crisis económica asociada con la pandemia". [12]
EMTALA, promulgada por el gobierno federal en 1986, exige que los departamentos de emergencia de los hospitales traten las condiciones de emergencia de todos los pacientes independientemente de su capacidad de pago y se considera un elemento crítico en la "red de seguridad" para quienes no tienen seguro. Sin embargo, la ley federal no estableció ningún mecanismo de pago directo por dicha atención. Los pagos y reembolsos indirectos a través de programas gubernamentales federales y estatales nunca han compensado completamente a los hospitales públicos y privados por el costo total de la atención exigida por EMTALA. De hecho, más de la mitad de toda la atención de emergencia en los EE. UU. ahora no está compensada. [89] Según algunos análisis, EMTALA es un mandato no financiado que ha contribuido a las presiones financieras sobre los hospitales en los últimos 20 años, provocando que consoliden y cierren instalaciones y contribuyendo a la sobrepoblación de las salas de emergencia. Según el Instituto de Medicina , entre 1993 y 2003, las visitas a las salas de emergencia en los EE. UU. crecieron un 26%, mientras que en el mismo período, el número de departamentos de emergencia disminuyó en 425. [90] Los hospitales facturan a los pacientes sin seguro directamente bajo la tarifa- modelo por servicio , que a menudo cobra mucho más de lo que pagarían las aseguradoras, [91] y los pacientes pueden declararse en quiebra cuando los hospitales presentan demandas para cobrar.
Los pacientes con enfermedades mentales presentan un desafío único para los departamentos de emergencia y los hospitales. De acuerdo con EMTALA, los pacientes con enfermedades mentales que ingresan a las salas de emergencia son evaluados para detectar condiciones médicas de emergencia. Una vez que los pacientes con enfermedades mentales están médicamente estables, se contacta a las agencias regionales de salud mental para evaluarlos. Se evalúa a los pacientes para determinar si representan un peligro para ellos mismos o para los demás. Aquellos que cumplen este criterio son admitidos en un centro de salud mental para ser evaluados más a fondo por un psiquiatra. Normalmente, los pacientes con enfermedades mentales pueden permanecer retenidos hasta 72 horas, después de lo cual se requiere una orden judicial.

La Oficina del Censo de los Estados Unidos realiza periódicamente la Encuesta de Población Actual (CPS), que incluye estimaciones sobre la cobertura del seguro médico en los Estados Unidos. Los datos se publican anualmente en el Suplemento Social y Económico Anual (ASEC). A continuación se reproducen los datos de 1999 a 2014. [n 1] A partir de 2012 [update], los cinco estados con el porcentaje estimado más alto de personas sin seguro son, en orden, Texas , Nevada , Nuevo México , Florida y Alaska . Los cinco estados/territorios con el porcentaje estimado más bajo de personas sin seguro para el mismo año son, en orden, Massachusetts , Vermont , Hawaii , Washington, DC y Connecticut . Estas clasificaciones para cada año se destacan a continuación. [6] [92]
Las personas sin seguro médico en los Estados Unidos pueden recibir beneficios de programas de asistencia al paciente como Partnership for Prescription Assistance. [93] Los pacientes sin seguro también pueden utilizar un servicio de negociación de facturas médicas, que puede auditar la factura médica en busca de sobrecargos y errores.
El 3 de abril de 2020, el presidente Donald Trump anunció que el gobierno federal utilizaría fondos de la Ley CARES para pagar a los hospitales el tratamiento de pacientes no asegurados infectados con el virus que causa la enfermedad del coronavirus 2019 . [94]
{{cite journal}}: Citar diario requiere |journal=( ayuda ){{cite web}}: |last=tiene nombre genérico ( ayuda ){{cite web}}: Falta o está vacío |title=( ayuda ){{cite web}}: Falta o está vacío |title=( ayuda )