La dermatomiositis ( DM ) es un trastorno inflamatorio de larga duración que afecta la piel y los músculos . [1] Sus síntomas son generalmente una erupción cutánea y un empeoramiento de la debilidad muscular con el tiempo. [1] Estos pueden ocurrir repentinamente o desarrollarse durante meses. [1] Otros síntomas pueden incluir pérdida de peso, fiebre, inflamación pulmonar o sensibilidad a la luz. [1] Las complicaciones pueden incluir depósitos de calcio en los músculos o la piel . [1]
La causa es desconocida. [1] Las teorías incluyen que es una enfermedad autoinmune o el resultado de una infección viral . [1] La dermatomiositis puede desarrollarse como un síndrome paraneoplásico asociado con varias formas de malignidad. [4] Es un tipo de miopatía inflamatoria . [1] El diagnóstico generalmente se basa en alguna combinación de síntomas, análisis de sangre, electromiografía y biopsias musculares . [3]
El ochenta por ciento de los adultos con dermatomiositis de inicio en la edad adulta tienen un anticuerpo específico de miositis (MSA). [5]
El sesenta por ciento de los niños con dermatomiositis juvenil tienen un anticuerpo específico de miositis (MSA). [6]
Aunque no se conoce ninguna cura para esta afección, los tratamientos generalmente mejoran los síntomas. [1] Los tratamientos pueden incluir medicamentos, fisioterapia , ejercicio, terapia de calor, aparatos ortopédicos y dispositivos de asistencia, y descanso. [1] Los medicamentos de la familia de los corticosteroides generalmente se usan con otros agentes como el metotrexato o la azatioprina, recomendados si los esteroides no funcionan bien. [1] La inmunoglobulina intravenosa también puede mejorar los resultados. [1] La mayoría de las personas mejoran con tratamiento y, en algunas, la afección se resuelve por completo. [1]
Aproximadamente una de cada 100.000 personas al año se ve afectada recientemente. [3] La afección generalmente ocurre en personas de entre 40 y 50 años y las mujeres se ven afectadas con más frecuencia que los hombres. [3] Sin embargo, pueden verse afectadas personas de cualquier edad. [3] La condición se describió por primera vez en el siglo XIX. [7]
Los síntomas principales incluyen varios tipos de erupción cutánea junto con debilidad muscular en la parte superior de los brazos o los muslos. [2]
Una forma que adoptan las erupciones se llama " heliotropo " (un color violáceo) o lila, pero también puede ser roja . Puede ocurrir alrededor de los ojos junto con la hinchazón, pero también ocurre en la parte superior del pecho o en la espalda, lo que se llama "chal" (alrededor del cuello) o "signo en V" encima de los senos y también puede ocurrir en la cara y la parte superior de los brazos. , muslos o manos. [8] Otra forma que adopta la erupción se llama signo de Gottron , que consiste en pápulas ligeramente elevadas, de color rojo o violeta, a veces escamosas, que brotan en cualquiera de las articulaciones de los dedos (las articulaciones metacarpofalángicas o las articulaciones interfalángicas ). [8] [9] Las pápulas de Gottron también se pueden encontrar sobre otras prominencias óseas, incluidos los codos, las rodillas o los pies. Todas estas erupciones empeoran con la exposición a la luz solar y, a menudo, pican mucho, son dolorosas y pueden sangrar. [9]
Si una persona presenta sólo hallazgos cutáneos característicos de la DM, sin debilidad ni enzimas musculares anormales, entonces puede estar experimentando dermatomiositis amiopática (ADM), anteriormente conocida como "dermatomiositis sin miositis". [10]
Las personas con DM experimentan un empeoramiento progresivo de la debilidad muscular en los músculos proximales (por ejemplo, los hombros y los muslos). [11] Las tareas que utilizan estos músculos: levantarse después de estar sentado, levantar objetos y subir escaleras, pueden volverse cada vez más difíciles para las personas con dermatomiositis. [11]
Alrededor del 30% de las personas tienen articulaciones inflamadas y dolorosas, pero generalmente esto es leve. [12]
En algunas personas, la afección afecta los pulmones y pueden tener tos o dificultad para respirar. Si la enfermedad afecta al corazón, pueden producirse arritmias . Si afecta los vasos sanguíneos del estómago o los intestinos, lo cual es más común en la DM juvenil, las personas pueden vomitar sangre , tener deposiciones negras y alquitranadas o desarrollar un agujero en algún lugar del tracto gastrointestinal . [12]
Hay otras posibles complicaciones con la dermatomiositis. Estas complicaciones incluyen dificultad para tragar debido a que los músculos del esófago están afectados, lo que puede provocar desnutrición y provocar la respiración de alimentos o líquidos hacia los pulmones.
Se desconoce la causa, pero puede deberse a una infección viral inicial o a un cáncer, cualquiera de los cuales podría provocar una respuesta autoinmune . [12]
Entre el 7 y el 30% de los casos de dermatomiositis surgen por cáncer , probablemente como una respuesta autoinmune . [13] Los cánceres más comúnmente asociados son el cáncer de ovario , el cáncer de mama y el cáncer de pulmón . [13] Entre el 18 y el 25 por ciento de las personas con DM amiopática también tienen cáncer. [9] Las neoplasias malignas asociadas con la dermatomiositis son más prevalentes después de los 60 años.
Algunos casos son hereditarios y los subtipos HLA HLA-DR3 , HLA-DR52 y HLA-DR6 parecen crear una predisposición a la dermatomiositis autoinmune. [12]

El diagnóstico de dermatomiositis se basa en cinco criterios, que también se utilizan para diagnosticar diferencialmente con respecto a la polimiositis : [10]
El quinto criterio es lo que diferencia la dermatomiositis de la polimiositis; el diagnóstico se considera definitivo de dermatomiositis si tres de los elementos del 1 al 4 están presentes además del 5, probable con dos cualesquiera además del 5 y posible si solo uno está presente además del 5. [10]
La dermatomiositis se asocia con autoanticuerpos , especialmente anticuerpos antinucleares (ANA). [12] Alrededor del 80% de las personas con DM dan positivo para ANA y alrededor del 30% de las personas tienen autoanticuerpos específicos de miositis que incluyen anticuerpos contra las aminoacil-ARNt sintetasas ( anticuerpos anti-sintetasa ), incluidos anticuerpos contra la histidina-ARNt ligasa ( Anti- Jo1 ); anticuerpos contra partículas de reconocimiento de señales (SRP); y anticuerpos anti-Mi-2 . [12]
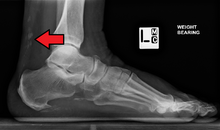
La resonancia magnética puede ser útil para guiar la biopsia muscular e investigar la afectación de órganos internos; [14] Se pueden utilizar rayos X para investigar la afectación articular y las calcificaciones . [15]
Un caso determinado de dermatomiositis puede clasificarse como dermatomiositis amiopática si solo se ve afectada la piel y no se observa debilidad muscular durante más de 6 meses según una revisión de 2016, [10] o dos años según otra. [9]
La dermatomiositis es una forma de trastorno sistémico del tejido conectivo , una clase de enfermedades que a menudo implica disfunción autoinmune. [12] [16]
También se ha clasificado como una miopatía inflamatoria idiopática, junto con la polimiositis, la miositis autoinmune necrotizante, la miositis asociada al cáncer y la miositis esporádica por cuerpos de inclusión . [17]
Una forma de este trastorno que ocurre antes de la edad adulta se conoce como dermatomiositis juvenil . [18]
No se conoce cura para la dermatomiositis, pero los síntomas pueden tratarse. Las opciones incluyen medicamentos, fisioterapia, ejercicio, terapia de calor (incluidos microondas y ultrasonido), aparatos ortopédicos y dispositivos de asistencia, y descanso. El tratamiento estándar para la dermatomiositis es un fármaco corticoesteroide , administrado en forma de píldora o por vía intravenosa. Los medicamentos inmunosupresores, como la azatioprina y el metotrexato , pueden reducir la inflamación en personas que no responden bien a la prednisona . El tratamiento periódico con inmunoglobulina intravenosa también puede mejorar la recuperación. Otros agentes inmunosupresores utilizados para tratar la inflamación asociada con la dermatomiositis incluyen ciclosporina A , ciclofosfamida y tacrolimus . [19]
Por lo general, se recomienda la fisioterapia para prevenir la atrofia muscular y recuperar la fuerza muscular y la amplitud de movimiento. Muchas personas con dermatomiositis pueden necesitar un ungüento tópico, como corticosteroides tópicos, para su trastorno de la piel. Deben usar bloqueador solar de alta protección y ropa protectora. Es posible que se requiera cirugía para eliminar los depósitos de calcio que causan dolor en los nervios e infecciones recurrentes. [20]
Para tratar las erupciones se utilizan medicamentos antipalúdicos , especialmente hidroxicloroquina y cloroquina , como se hace para afecciones similares. [9]
Rituximab se usa cuando las personas no responden a otros tratamientos. [21] [22]
En 2016, los tratamientos para la dermatomiositis amiopática en adultos no tenían una base de evidencia sólida; Los tratamientos publicados incluyeron medicamentos antipalúdicos, esteroides , por vía oral o aplicados sobre la piel , inhibidores de la calcineurina aplicados sobre la piel, dapsona , inmunoglobulina intravenosa , metotrexato , azatioprina y micofenolato de mofetilo . Ninguno parece ser muy eficaz; entre ellos, la inmunoglobulina intravenosa ha tenido los mejores resultados. [10]
Antes de la llegada de los tratamientos modernos como la prednisona, la inmunoglobulina intravenosa, la plasmaféresis , las quimioterapias y otros fármacos, el pronóstico era malo. [23]
Las manifestaciones cutáneas de la dermatomiositis pueden mejorar o no con el tratamiento en paralelo con la mejora de la miositis. En algunas personas, la debilidad y el sarpullido se resuelven juntos. En otros, los dos no están vinculados, siendo más difícil controlar uno u otro. A menudo, la enfermedad cutánea persiste después de un control adecuado de la enfermedad muscular. [24] [25]
El riesgo de muerte por esta afección es mucho mayor si el corazón o los pulmones están afectados. [17] [20]
La incidencia de DM alcanza su punto máximo entre los 40 y los 50 años, pero la enfermedad puede afectar a personas de todas las edades. [26] [3] Tiende a afectar más a mujeres que a hombres. [3] La prevalencia de DM oscila entre uno y 22 por 100.000 personas. [27] [28] [29]
Los criterios de diagnóstico se propusieron en 1975 y fueron ampliamente adoptados. [9] [30] La DM amiopática, también llamada DM sin miositis, fue nombrada en 2002. [9]
A partir de 2016, se estaban realizando investigaciones sobre las causas de la DM, así como sobre los biomarcadores ; [36] se estaban realizando ensayos clínicos para el uso de los siguientes medicamentos en la DM: ácido ajulémico (Fase II), gel de hormona adrenocorticotrópica (Fase IV, abierto), IMO-8400, un antagonista de los receptores tipo Toll 7,8 y 9. (Ph II), abatacept (Fase IV, abierto) y tiosulfato de sodio (Fase II). [9]
Los autoanticuerpos específicos de miositis (MSA) ahora se pueden identificar en el 80% de los adultos.
Aproximadamente el 60% de los pacientes con JDM dan positivo para un anticuerpo específico de miositis (MSA).
![]() Este artículo incorpora material de dominio público de la página de información sobre dermatomiositis del NINDS. Departamento de Salud y Servicios Humanos de los Estados Unidos . Consultado el 12 de diciembre de 2016 .
Este artículo incorpora material de dominio público de la página de información sobre dermatomiositis del NINDS. Departamento de Salud y Servicios Humanos de los Estados Unidos . Consultado el 12 de diciembre de 2016 .