La hemodinámica o hemodinámica es la dinámica del flujo sanguíneo . El sistema circulatorio está controlado por mecanismos homeostáticos de autorregulación , del mismo modo que los circuitos hidráulicos están controlados por sistemas de control . La respuesta hemodinámica monitorea y se ajusta continuamente a las condiciones del cuerpo y su entorno. La hemodinámica explica las leyes físicas que gobiernan el flujo de sangre en los vasos sanguíneos .
El flujo sanguíneo asegura el transporte de nutrientes , hormonas , productos de desecho metabólicos, oxígeno y dióxido de carbono por todo el cuerpo para mantener el metabolismo a nivel celular , la regulación del pH , la presión osmótica y la temperatura de todo el cuerpo, y la protección contra microbios y daño mecánico. [1]
La sangre es un fluido no newtoniano y se estudia más eficazmente mediante la reología en lugar de la hidrodinámica. Debido a que los vasos sanguíneos no son tubos rígidos, la hidrodinámica clásica y la mecánica de fluidos basada en el uso de viscosímetros clásicos no son capaces de explicar la hemodinámica. [2]
El estudio del flujo sanguíneo se llama hemodinámica y el estudio de las propiedades del flujo sanguíneo se llama hemorreología .
La sangre es un líquido complejo. La sangre está compuesta de plasma y elementos formados . El plasma contiene 91,5% de agua, 7% de proteínas y 1,5% de otros solutos. Los elementos formados son plaquetas , glóbulos blancos y glóbulos rojos . La presencia de estos elementos formados y su interacción con las moléculas del plasma son las principales razones por las que la sangre difiere tanto de los fluidos newtonianos ideales. [1]
El plasma sanguíneo normal se comporta como un fluido newtoniano a velocidades de cizallamiento fisiológicas. Los valores típicos de la viscosidad del plasma humano normal a 37 °C son 1,4 mN·s/m 2 . [3] La viscosidad del plasma normal varía con la temperatura de la misma manera que la del agua disolvente [4] ; un cambio de temperatura de 3 °C en el rango fisiológico (36,5 °C a 39,5 °C) reduce la viscosidad del plasma en como 10%. [5]
La presión osmótica de la solución está determinada por el número de partículas presentes y por la temperatura . Por ejemplo, una solución 1 molar de una sustancia contiene6,022 × 10 23 moléculas por litro de esa sustancia y a 0 °C tiene una presión osmótica de 2,27 MPa (22,4 atm). La presión osmótica del plasma afecta la mecánica de la circulación de varias maneras. Una alteración de la diferencia de presión osmótica a través de la membrana de una célula sanguínea provoca un desplazamiento de agua y un cambio de volumen celular. Los cambios de forma y flexibilidad afectan las propiedades mecánicas de la sangre total. Un cambio en la presión osmótica plasmática altera el hematocrito, es decir, la concentración en volumen de glóbulos rojos en la sangre total al redistribuir el agua entre los espacios intravascular y extravascular. Esto a su vez afecta la mecánica de la sangre total. [6]
El glóbulo rojo es muy flexible y de forma bicóncava. Su membrana tiene un módulo de Young del orden de 106 Pa . La deformación de los glóbulos rojos es inducida por un esfuerzo cortante. Cuando se corta una suspensión, los glóbulos rojos se deforman y giran debido al gradiente de velocidad, y la velocidad de deformación y giro depende de la velocidad de corte y la concentración. Esto puede influir en la mecánica de la circulación y complicar la medición de la viscosidad de la sangre . Es cierto que en un flujo en estado estacionario de un fluido viscoso a través de un cuerpo esférico rígido sumergido en el fluido, donde suponemos que la inercia es insignificante en tal flujo, se cree que la fuerza gravitacional hacia abajo de la partícula está equilibrada por la fuerza de arrastre viscosa. A partir de este equilibrio de fuerzas, se puede demostrar que la velocidad de caída viene dada por la ley de Stokes [ cita necesaria ]
Donde a es el radio de la partícula, ρ p , ρ f son la densidad de la partícula y del fluido, respectivamente , μ es la viscosidad del fluido, g es la aceleración gravitacional. De la ecuación anterior podemos ver que la velocidad de sedimentación de la partícula depende del cuadrado del radio. Si la partícula se libera desde el reposo en el fluido , su velocidad de sedimentación U s aumenta hasta que alcanza el valor estable llamado velocidad terminal (U), como se muestra arriba. [ cita necesaria ]
La hemodilución es la dilución de la concentración de glóbulos rojos y constituyentes del plasma mediante la sustitución parcial de la sangre por coloides o cristaloides . Es una estrategia para evitar la exposición de los pacientes a los peligros potenciales de las transfusiones de sangre homóloga . [7] [8]
La hemodilución puede ser normovolémica, lo que implica la dilución de los componentes sanguíneos normales mediante el uso de expansores. Durante la hemodilución normovolémica aguda (ANH), la sangre que se pierde posteriormente durante la cirugía contiene proporcionalmente menos glóbulos rojos por mililitro, minimizando así la pérdida intraoperatoria de sangre total. Por lo tanto, la sangre que pierde el paciente durante la cirugía en realidad no la pierde, ya que este volumen se purifica y se redirige al paciente. [ cita necesaria ]
Por otro lado, la hemodilución hipervolémica (HVH) utiliza una expansión de volumen preoperatoria aguda sin extracción de sangre. Al elegir un fluido, sin embargo, hay que tener en cuenta que, cuando se mezcla, la sangre restante se comporta en la microcirculación como en el fluido sanguíneo original, conservando todas sus propiedades de viscosidad . [9]
Al presentar qué volumen de ANH se debe aplicar, un estudio sugiere un modelo matemático de ANH que calcula el máximo ahorro posible de RCM utilizando ANH, dado el peso de los pacientes Hi y H m . [ cita necesaria ]
Para mantener la normovolemia, la extracción de sangre autóloga debe sustituirse simultáneamente por un hemodiluido adecuado. Idealmente, esto se logra mediante exanguinotransfusión de isovolemia de un sustituto del plasma con una presión osmótica coloide (OP). Un coloide es un líquido que contiene partículas lo suficientemente grandes como para ejercer una presión oncótica a través de la membrana microvascular. Al debatir el uso de coloide o cristaloide, es imperativo pensar en todos los componentes de la ecuación de Starling:
Para identificar el hematocrito mínimo seguro deseable para un paciente determinado, es útil la siguiente ecuación: [ cita necesaria ]
donde EBV es el volumen sanguíneo estimado ; En este modelo se utilizaron 70 ml/kg y H i (hematocrito inicial) es el hematocrito inicial del paciente. De la ecuación anterior queda claro que el volumen de sangre extraído durante la ANH a la H m es el mismo que el de la BL s . La cantidad de sangre que se va a extraer generalmente se basa en el peso, no en el volumen. El número de unidades que se deben extraer para hemodiluir hasta el hematocrito máximo seguro (ANH) se puede encontrar mediante
Esto se basa en el supuesto de que cada unidad extraída mediante hemodilución tiene un volumen de 450 ml (el volumen real de una unidad variará un poco ya que la finalización de la recolección depende del peso y no del volumen). El modelo supone que el valor del hemodiluido es igual al Hm previo a la cirugía, por lo tanto, la retransfusión de sangre obtenida por hemodilución debe iniciarse cuando comienza la SBL. El RCM disponible para retransfusión después de ANH (RCMm) se puede calcular a partir del H i del paciente y el hematocrito final después de la hemodilución ( H m ).
El SBL máximo que es posible cuando se usa ANH sin caer por debajo de Hm (BLH) se calcula suponiendo que toda la sangre extraída durante la ANH regresa al paciente a una velocidad suficiente para mantener el hematocrito en el nivel mínimo seguro.
Si se usa ANH, siempre que SBL no exceda BL H , no habrá necesidad de transfusión de sangre. De lo anterior podemos concluir que, por lo tanto, H no debería exceder a s . Por lo tanto, la diferencia entre BL H y BL s es la pérdida de sangre quirúrgica incremental ( BL i ) posible cuando se usa ANH.
Cuando se expresa en términos del RCM
Donde RCM i es la masa de glóbulos rojos que tendría que administrarse usando sangre homóloga para mantener el H m si no se usa ANH y la pérdida de sangre es igual a BLH. [ cita necesaria ]
El modelo utilizado supone que se utiliza ANH para un paciente de 70 kg con un volumen de sangre estimado de 70 ml/kg (4900 ml). Se evaluó un rango de Hi y H m para comprender las condiciones en las que la hemodilución es necesaria para beneficiar al paciente. [10] [11]
El resultado de los cálculos del modelo se presenta en una tabla que figura en el apéndice para un rango de H i de 0,30 a 0,50 con ANH realizada con hematocritos mínimos de 0,30 a 0,15. Dado un H i de 0,40, si se supone que H m es 0,25, entonces, según la ecuación anterior, el recuento de RCM sigue siendo alto y la ANH no es necesaria, si BL s no supera los 2303 ml, ya que el hematocrito no caerá por debajo H m , aunque se deben extraer cinco unidades de sangre durante la hemodilución. En estas condiciones, para lograr el máximo beneficio de la técnica si se utiliza ANH, no se necesitará sangre homóloga para mantener el H m si la pérdida de sangre no supera los 2940 ml. En tal caso, la ANH puede ahorrar un máximo de 1,1 unidades equivalentes de concentrados de glóbulos rojos y es necesaria una transfusión de sangre homóloga para mantener la Hm , incluso si se utiliza ANH. [ cita necesaria ] Este modelo se puede utilizar para identificar cuándo se puede utilizar ANH para un paciente determinado y el grado de ANH necesario para maximizar ese beneficio. [ cita necesaria ]
Por ejemplo, si H i es 0,30 o menos, no es posible salvar una masa de glóbulos rojos equivalente a dos unidades de glóbulos rojos homólogos incluso si el paciente está hemodiluido a un H m de 0,15. Esto se debe a que, según la ecuación de RCM, el RCM del paciente no cumple con la ecuación anterior. Si H i es 0,40 se deben extraer al menos 7,5 unidades de sangre durante la ANH, lo que da como resultado un H m de 0,20 para ahorrar la equivalencia de dos unidades. Claramente, cuanto mayor es el H i y mayor es el número de unidades extraídas durante la hemodilución, más eficaz es la ANH para prevenir la transfusión de sangre homóloga. El modelo aquí está diseñado para permitir a los médicos determinar dónde la ANH puede ser beneficiosa para un paciente en función de su conocimiento del H i , el potencial de SBL y una estimación del H m . Aunque el modelo utilizó un paciente de 70 kg, el resultado se puede aplicar a cualquier paciente. Para aplicar estos resultados a cualquier peso corporal, cualquiera de los valores BLs, BLH y ANHH o PRBC dados en la tabla deben multiplicarse por el factor que llamaremos T.
Básicamente, el modelo considerado anteriormente está diseñado para predecir el RCM máximo que puede ahorrar ANH. [ cita necesaria ]
En resumen, la eficacia de la ANH se ha descrito matemáticamente mediante mediciones de la pérdida de sangre quirúrgica y la medición del flujo volumétrico de sangre. Esta forma de análisis permite una estimación precisa de la eficiencia potencial de las técnicas y muestra la aplicación de la medición en el campo médico. [10]
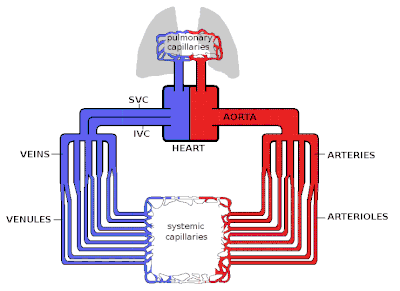
El corazón es el motor del sistema circulatorio y bombea sangre mediante contracción y relajación rítmicas. La velocidad del flujo sanguíneo que sale del corazón (a menudo expresada en L/min) se conoce como gasto cardíaco (CO).
La sangre que se bombea fuera del corazón ingresa primero a la aorta , la arteria más grande del cuerpo. Luego procede a dividirse en arterias cada vez más pequeñas, luego en arteriolas y, finalmente , en capilares , donde se produce la transferencia de oxígeno. Los capilares se conectan a las vénulas y luego la sangre regresa a través de la red de venas hasta las venas cavas hacia el corazón derecho . La microcirculación (arteriolas, capilares y vénulas) constituye la mayor parte del área del sistema vascular y es el lugar de transferencia de O 2 , glucosa y sustratos enzimáticos al interior de las células. El sistema venoso devuelve la sangre desoxigenada al corazón derecho, donde se bombea a los pulmones para oxigenarse y el CO 2 y otros desechos gaseosos se intercambian y expulsan durante la respiración. Luego, la sangre regresa al lado izquierdo del corazón donde comienza el proceso nuevamente.
En un sistema circulatorio normal, el volumen de sangre que regresa al corazón cada minuto es aproximadamente igual al volumen que se bombea cada minuto (el gasto cardíaco). [12] Debido a esto, la velocidad del flujo sanguíneo a través de cada nivel del sistema circulatorio está determinada principalmente por el área transversal total de ese nivel.
El gasto cardíaco se determina mediante dos métodos. Una es usar la ecuación de Fick:
El otro método de termodilución consiste en detectar el cambio de temperatura desde un líquido inyectado en el puerto proximal de un Swan-Ganz hasta el puerto distal.
El gasto cardíaco se expresa matemáticamente mediante la siguiente ecuación:
dónde
El gasto cardíaco humano normal es de 5 a 6 l/min en reposo. No toda la sangre que entra al ventrículo izquierdo sale del corazón. Lo que queda al final de la diástole (EDV) menos el volumen sistólico constituye el volumen sistólico final (ESV). [13]
El sistema circulatorio de especies sometidas a presión arterial ortostática (como las serpientes arbóreas) ha evolucionado con características fisiológicas y morfológicas para superar la alteración circulatoria. Por ejemplo, en las serpientes arbóreas el corazón está más cerca de la cabeza, en comparación con las serpientes acuáticas. Esto facilita la perfusión sanguínea al cerebro. [14] [15]
El flujo sanguíneo también se ve afectado por la suavidad de los vasos, lo que resulta en un flujo turbulento (caótico) o laminar (suave). La suavidad se reduce por la acumulación de depósitos de grasa en las paredes arteriales.
El número de Reynolds (denominado NR o Re) es una relación que ayuda a determinar el comportamiento de un fluido en un tubo, en este caso sangre en el vaso.
La ecuación para esta relación adimensional se escribe como: [16]
El número de Reynolds es directamente proporcional a la velocidad y al diámetro del tubo. Tenga en cuenta que NR es directamente proporcional a la velocidad media y al diámetro. Un número de Reynolds inferior a 2300 es un flujo de fluido laminar, que se caracteriza por un movimiento de flujo constante, mientras que un valor superior a 4000 se representa como un flujo turbulento. [16] Debido a su radio más pequeño y velocidad más baja en comparación con otros vasos, el número de Reynolds en los capilares es muy bajo, lo que resulta en un flujo laminar en lugar de turbulento. [17]
A menudo se expresa en cm/s. Este valor está inversamente relacionado con el área de la sección transversal total del vaso sanguíneo y también difiere según la sección transversal, porque en condiciones normales el flujo sanguíneo tiene características laminares . Por esta razón, la velocidad del flujo sanguíneo es más rápida en el centro del vaso y más lenta en la pared del vaso. En la mayoría de los casos, se utiliza la velocidad media. [18] Hay muchas formas de medir la velocidad del flujo sanguíneo, como la microscopía videocapilar con análisis cuadro a cuadro o la anemometría láser Doppler . [19] Las velocidades de la sangre en las arterias son mayores durante la sístole que durante la diástole . Un parámetro para cuantificar esta diferencia es el índice de pulsatilidad ( PI ), que es igual a la diferencia entre la velocidad sistólica máxima y la velocidad diastólica mínima dividida por la velocidad media durante el ciclo cardíaco . Este valor disminuye con la distancia al corazón. [20]
La resistencia también está relacionada con el radio y la longitud del vaso y la viscosidad de la sangre.
En una primera aproximación basada en fluidos, como lo indica la ecuación de Hagen-Poiseuille . [16] La ecuación es la siguiente:
En un segundo enfoque, más realista de la resistencia vascular y procedente de observaciones experimentales sobre los flujos sanguíneos, según Thurston [22], hay una capa de células de liberación de plasma en las paredes que rodean un flujo obstruido. Es una capa de fluido en la que a una distancia δ, la viscosidad η es una función de δ escrita como η(δ), y estas capas circundantes no se encuentran en el centro del vaso en el flujo sanguíneo real. En cambio, existe un flujo obstruido que es hiperviscoso porque contiene una alta concentración de glóbulos rojos. Thurston ensambló esta capa con la resistencia al flujo para describir el flujo sanguíneo mediante una viscosidad η(δ) y un espesor δ de la capa de pared.
La ley de resistencia sanguínea aparece como R adaptada al perfil del flujo sanguíneo:
dónde
La resistencia de la sangre varía dependiendo de la viscosidad de la sangre y del tamaño de su flujo obstruido (o flujo de la vaina, ya que son complementarios a lo largo de la sección del vaso), y del tamaño de los vasos. Suponiendo un flujo laminar constante en el vaso, el comportamiento de los vasos sanguíneos es similar al de una tubería. Por ejemplo, si p1 y p2 son presiones en los extremos del tubo, la caída/gradiente de presión es: [23]
Las arterias más grandes, incluidas todas las suficientemente grandes para verlas sin aumento, son conductos con baja resistencia vascular (suponiendo que no haya cambios ateroscleróticos avanzados ) con tasas de flujo altas que generan sólo pequeñas caídas de presión. Las arterias y arteriolas más pequeñas tienen mayor resistencia y confieren la principal caída de presión arterial a través de las arterias principales a los capilares del sistema circulatorio.

En las arteriolas la presión arterial es menor que en las arterias principales. Esto se debe a las bifurcaciones, que provocan una caída de presión. Cuantas más bifurcaciones, mayor será el área de la sección transversal total y, por lo tanto, la presión a través de la superficie disminuirá. Es por eso que [ cita necesaria ] las arteriolas tienen la mayor caída de presión. La caída de presión de las arteriolas es el producto del caudal y la resistencia: ∆P=Q xresistencia. La alta resistencia observada en las arteriolas, que influyen en gran medida en el ∆ P , es el resultado de un radio más pequeño de aproximadamente 30 µm. [24] Cuanto menor sea el radio de un tubo, mayor será la resistencia al flujo de fluido.
Inmediatamente después de las arteriolas están los capilares. Siguiendo la lógica observada en las arteriolas, esperamos que la presión arterial sea menor en los capilares en comparación con las arteriolas. Dado que la presión es función de la fuerza por unidad de área, ( P = F / A ), cuanto mayor es el área de la superficie, menor es la presión cuando una fuerza externa actúa sobre ella. Aunque los radios de los capilares son muy pequeños, la red de capilares tiene la mayor superficie de la red vascular. Se sabe que tienen la mayor superficie (485 mm^2) de la red vascular humana. Cuanto mayor sea el área de la sección transversal total, menor será la velocidad media y la presión. [25]
Las sustancias llamadas vasoconstrictoras pueden reducir el tamaño de los vasos sanguíneos, aumentando así la presión arterial. Los vasodilatadores (como la nitroglicerina ) aumentan el tamaño de los vasos sanguíneos, disminuyendo así la presión arterial.
Si la viscosidad de la sangre aumenta (se vuelve más espesa), el resultado es un aumento de la presión arterial. Ciertas condiciones médicas pueden cambiar la viscosidad de la sangre. Por ejemplo, la anemia (baja concentración de glóbulos rojos ) reduce la viscosidad, mientras que el aumento de la concentración de glóbulos rojos aumenta la viscosidad. Se pensaba que la aspirina y los medicamentos " anticoagulantes " relacionados reducían la viscosidad de la sangre, pero en cambio los estudios encontraron que actúan reduciendo la tendencia de la sangre a coagularse. [26]
Para determinar la resistencia vascular sistémica (RVS) se utiliza la fórmula para calcular todas las resistencias.
Esto se traduce para SVR en:
Dónde
Para obtener esto en unidades de madera, la respuesta se multiplica por 80.
La resistencia vascular sistémica normal está entre 900 y 1440 dinas/seg/cm-5. [28]

Independientemente del sitio, la presión arterial está relacionada con la tensión de la pared del vaso según la ecuación de Young-Laplace (suponiendo que el espesor de la pared del vaso es muy pequeño en comparación con el diámetro de la luz ):
dónde
Para que la suposición de paredes delgadas sea válida, el recipiente debe tener un espesor de pared de no más de aproximadamente una décima parte (a menudo citado como una vigésima parte) de su radio.
La tensión del cilindro , a su vez, es la fuerza promedio ejercida circunferencialmente (perpendicular tanto al eje como al radio del objeto) en la pared del cilindro, y puede describirse como:
dónde:
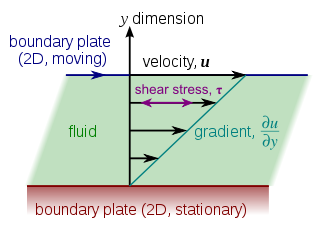
Cuando se aplica fuerza a un material, este comienza a deformarse o moverse. Como la fuerza necesaria para deformar un material (por ejemplo, para hacer fluir un fluido) aumenta con el tamaño de la superficie del material A., [6] la magnitud de esta fuerza F es proporcional al área A de la porción de la superficie . Por lo tanto, la cantidad (F/A) que es la fuerza por unidad de área se llama tensión. La tensión de corte en la pared asociada con el flujo sanguíneo a través de una arteria depende del tamaño y la geometría de la arteria y puede oscilar entre 0,5 y 4 Pa . [29]
En condiciones normales, para evitar la aterogénesis, la trombosis, la proliferación del músculo liso y la apoptosis endotelial, la tensión de corte mantiene su magnitud y dirección dentro de un rango aceptable. En algunos casos, debido al golpe de sangre, la tensión de corte alcanza valores mayores. Mientras que la dirección del estrés también puede cambiar por el flujo inverso, dependiendo de las condiciones hemodinámicas. Por tanto, esta situación puede conducir a la enfermedad de aterosclerosis. [30]
Las venas se describen como los "vasos de capacitancia" del cuerpo porque más del 70% del volumen sanguíneo reside en el sistema venoso. Las venas son más flexibles que las arterias y se expanden para adaptarse a los cambios de volumen. [31]
La presión sanguínea en la circulación se debe principalmente a la acción de bombeo del corazón. [32] La acción de bombeo del corazón genera un flujo sanguíneo pulsátil, que se conduce a las arterias, a través de la microcirculación y, finalmente, de regreso a través del sistema venoso al corazón. Durante cada latido del corazón, la presión arterial sistémica varía entre una presión máxima ( sistólica ) y una mínima ( diastólica ). [33] En fisiología, estos a menudo se simplifican en un solo valor, la presión arterial media (PAM) , que se calcula de la siguiente manera:
dónde:
Las diferencias en la presión arterial media son responsables del flujo sanguíneo de un lugar a otro en la circulación. La tasa de flujo sanguíneo medio depende tanto de la presión arterial como de la resistencia al flujo que presentan los vasos sanguíneos. La presión arterial media disminuye a medida que la sangre circulante se aleja del corazón a través de arterias y capilares debido a pérdidas viscosas de energía. La presión arterial media cae en toda la circulación, aunque la mayor parte de la caída se produce a lo largo de las arterias y arteriolas pequeñas . [35] La gravedad afecta la presión arterial a través de fuerzas hidrostáticas (p. ej., al estar de pie), y las válvulas en las venas, la respiración y el bombeo debido a la contracción de los músculos esqueléticos también influyen en la presión arterial en las venas. [32]
La relación entre presión, flujo y resistencia se expresa en la siguiente ecuación: [12]
Aplicado al sistema circulatorio obtenemos:
dónde
Una forma simplificada de esta ecuación supone que la presión auricular derecha es aproximadamente 0:
La presión arterial ideal en la arteria humeral , donde los manguitos de presión arterial estándar miden la presión, es <120/80 mmHg. Otras arterias principales tienen niveles similares de registros de presión arterial, lo que indica disparidades muy bajas entre las arterias principales. En la arteria innominada, la lectura promedio es de 110/70 mmHg, la arteria subclavia derecha es de 120/80 y la aorta abdominal es de 110/70 mmHg. [25] La presión relativamente uniforme en las arterias indica que estos vasos sanguíneos actúan como un depósito de presión para los fluidos que se transportan dentro de ellos.
La presión cae gradualmente a medida que la sangre fluye desde las arterias principales, a través de las arteriolas y los capilares, hasta que la sangre regresa al corazón a través de las vénulas y las venas a través de la vena cava con la ayuda de los músculos. En cualquier caída de presión dada, el caudal está determinado por la resistencia al flujo sanguíneo. En las arterias, al no haber enfermedades, hay muy poca o ninguna resistencia a la sangre. El diámetro del vaso es el principal determinante para controlar la resistencia. En comparación con otros vasos más pequeños del cuerpo, la arteria tiene un diámetro mucho mayor (4 mm), por lo que la resistencia es baja. [25]
El gradiente brazo-pierna (presión arterial) es la diferencia entre la presión arterial medida en los brazos y la medida en las piernas. Normalmente es inferior a 10 mm Hg, [36] pero puede aumentar, por ejemplo, en la coartación de la aorta . [36]
La monitorización hemodinámica es la observación de parámetros hemodinámicos a lo largo del tiempo, como la presión arterial y la frecuencia cardíaca . La presión arterial se puede controlar de forma invasiva a través de un conjunto de transductor de presión arterial insertado (que proporciona una monitorización continua) o de forma no invasiva midiendo repetidamente la presión arterial con un manguito de presión arterial inflable .
La hipertensión se diagnostica por la presencia de presiones arteriales de 140/90 o más en dos visitas clínicas. [27]
La presión de cuña de la arteria pulmonar puede mostrar si hay insuficiencia cardíaca congestiva, trastornos de las válvulas mitral y aórtica, hipervolemia , derivaciones o taponamiento cardíaco. [37]
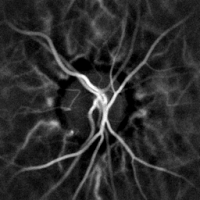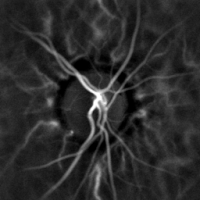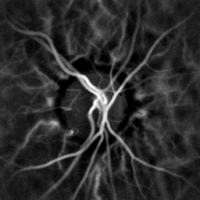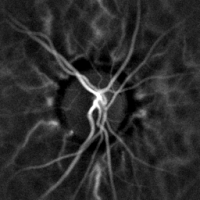
La monitorización hemodinámica no invasiva de los vasos del fondo del ojo se puede realizar mediante holografía láser Doppler, con luz infrarroja cercana. El ojo ofrece una oportunidad única para la exploración no invasiva de enfermedades cardiovasculares . Las imágenes con láser Doppler mediante holografía digital pueden medir el flujo sanguíneo en la retina y la coroides , cuyas respuestas Doppler exhiben un perfil en forma de pulso con el tiempo [38] [39] Esta técnica permite la microangiografía funcional no invasiva mediante la medición de alto contraste de las respuestas Doppler de la endoluminal. Perfiles de flujo sanguíneo en los vasos del segmento posterior del ojo. Las diferencias en la presión arterial impulsan el flujo de sangre a lo largo de la circulación. La tasa de flujo sanguíneo medio depende tanto de la presión arterial como de la resistencia hemodinámica al flujo que presentan los vasos sanguíneos.
La palabra hemodinámica ( / ˌ h iː m ə d aɪ ˈ n æ m ɪ k s , - m oʊ -/ [40] ) utiliza formas combinadas de hemo- (que proviene del griego antiguo haima , que significa sangre) y dinámica , de ahí "la dinámica de la sangre ". La vocal de la hemosílaba se escribe de diversas formas según la variación ae/e .
En sangre normal, a niveles de velocidad de corte tales que la ecuación 15 es aplicable, es decir, flujo newtoniano, se ha demostrado que el coeficiente de viscosidad de la temperatura es idéntico al del agua en el rango de 10-37°C.