La disfunción del nódulo sinusal ( SND ), también conocida como síndrome del seno enfermo ( SSS ), es un grupo de ritmos cardíacos anormales ( arritmias ) generalmente causados por un mal funcionamiento del nódulo sinusal , el marcapasos principal del corazón. [1] [2] El síndrome de taquicardia-bradicardia es una variante del síndrome del seno enfermo en el que la arritmia alterna entre frecuencias cardíacas rápidas y lentas. [3]
A menudo, la disfunción del nódulo sinusal no produce síntomas, especialmente al principio de la enfermedad. Los signos y síntomas suelen aparecer en la enfermedad más avanzada y más del 50% de los pacientes presentarán síncope o episodios transitorios de casi desmayo, así como bradicardias acompañadas de ritmos cardíacos rápidos, conocidos como síndrome de taquicardia-bradicardia [4] [5] Otros signos o síntomas de presentación pueden incluir confusión, fatiga, palpitaciones , dolor en el pecho , dificultad para respirar , dolor de cabeza y náuseas. Los pacientes también pueden presentar síntomas de insuficiencia cardíaca congestiva , accidente cerebrovascular o ataques isquémicos transitorios debido al ritmo anormal. [5]
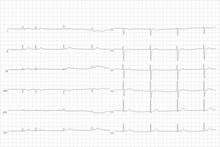
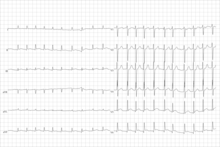
La complicación más común de la disfunción del nódulo sinusal es el desarrollo del síndrome de taquicardia-bradicardia con ritmos auriculares anormales como taquicardia auricular , fibrilación auricular y aleteo auricular . [5] [3] Estos ritmos aumentan el riesgo de formación de coágulos en la aurícula, embolización y accidente cerebrovascular . [5]
El desarrollo de paro sinusal , bloqueo de salida del nódulo sinusal , bradicardia sinusal , bloqueo auriculoventricular y otros tipos de ritmos anormales también son complicaciones comunes. [5] [6] La disfunción del nódulo sinusal tiene una estrecha asociación con la presencia de fibrilación auricular debido a su etiología compartida de remodelación. [6]
La disfunción del nodo sinusal puede ser causada por factores intrínsecos y extrínsecos que afectan el funcionamiento normal del nodo sinusal. Las causas intrínsecas pueden incluir degeneración, disfunción o remodelación del nodo sinusal, mientras que las causas extrínsecas pueden crear o empeorar arritmias auriculares subyacentes. [5] Las causas intrínsecas tienden a ser responsables de la disfunción permanente del nodo sinusal, mientras que las causas extrínsecas son más comúnmente temporales. [5]
La fibrosis degenerativa relacionada con la edad del nódulo sinusal a menudo se identifica como la causa intrínseca más común. [5] [6] Otras causas intrínsecas incluyen disfunciones hereditarias del canal iónico, enfermedades de remodelación como insuficiencia cardíaca y fibrilación auricular , enfermedades infiltrativas como sarcoidosis , amiloidosis , hemocromatosis y enfermedades del tejido conectivo , etiología inflamatoria como fiebre reumática , enfermedad de Chagas y enfermedad de Lyme , así como cambios ateroscleróticos e isquémicos en la arteria del nódulo sinusal. [5] [6]
La disfunción hereditaria del nodo sinusal se ha asociado con mutaciones del gen responsable de la formación de la subunidad alfa del canal de sodio ( SCN5A ). [5]
La farmacología cardíaca común, como los betabloqueantes , los bloqueadores de los canales de calcio , la digoxina , los medicamentos simpaticolíticos y otros antiarrítmicos, pueden alterar la función del nódulo sinusal y crear una arritmia como el síndrome del seno enfermo. Las anomalías electrolíticas, como la hipercalemia , la hipocalemia y la hipocalcemia , también pueden alterar el funcionamiento normal del nódulo sinusal. El hipotiroidismo , la hipoxia , la hipotermia y varias toxinas también se han asociado con disfunciones del nódulo sinusal. [5] [6]

El hallazgo primario del electrocardiograma (ECG) de 12 derivaciones en la disfunción del nodo sinusal es la bradicardia sinusal inapropiada . [7] La disfunción del nodo sinusal también puede presentarse con paro sinusal repentino con o sin escape de la unión , bloqueo sinoauricular , período asistólico prolongado seguido de taquicardias o síndrome de taquicardia-bradicardia que se presenta como diversas arritmias auriculares como fibrilación auricular , aleteo , taquicardia o taquicardia supraventricular paroxística . [7] [5]
Para diagnosticar la disfunción del nodo sinusal se necesitan síntomas clínicos y anomalías en el ECG. Si no se pueden identificar los hallazgos del ECG, se debe realizar un monitoreo cardíaco prolongado con un monitor Holter en un entorno ambulatorio o telemetría durante el ingreso, debido a la naturaleza transitoria de los hallazgos anormales del ECG. [5] Si el monitoreo Holter o telemétrico no identifica cambios en el ECG y la sospecha de disfunción del nodo sinusal sigue siendo alta debido a síntomas graves o episodios de síncope, se debe considerar el uso de registradores de bucle implantables para un monitoreo prolongado de hasta 24 meses. [7]
Las pruebas de esfuerzo pueden utilizarse para identificar causas intrínsecas de disfunción del nódulo sinusal. Las pruebas de mesa basculante pueden utilizarse para discriminar la bradicardia causada por disfunción del sistema nervioso autónomo . [5] [7]
La principal razón para considerar el tratamiento es la presencia de síntomas. [1] La implantación de un marcapasos es la modalidad de tratamiento principal de la disfunción sinusal sintomática. [5] [7] [8] El objetivo de esta modalidad de tratamiento es aliviar los síntomas asociados con la disfunción del nodo sinusal y mejorar la calidad de vida. [5] Los marcapasos bicamerales son los preferidos debido a la posibilidad de desarrollar bloqueo auriculoventricular [5], así como a la relación coste-eficacia a largo plazo en relación con los marcapasos auriculares de una sola cámara. [9]
En el síndrome de taquicardia-bradicardia, el tratamiento farmacológico puede tratar las taquiarritmias auriculares. Sin embargo, estos medicamentos pueden exacerbar la bradiarritmia subyacente. Por lo tanto, antes de comenzar el tratamiento farmacológico se implanta un marcapasos bicameral capaz de tratar las taquiarritmias auriculares y las bradiarritmias. [7]
La incidencia general de disfunción del nódulo sinusal aumenta con la edad [10], siendo 1 de cada 1000 en adultos mayores de 45 años [6] y 1 de cada 600 pacientes cardíacos mayores de 65 años. [5] La disfunción del nódulo sinusal es la principal indicación para aproximadamente el 30%-50% de todos los implantes de marcapasos en los Estados Unidos. [10] La disfunción del nódulo sinusal es un síndrome relativamente poco común en la población joven y de mediana edad. [ cita requerida ]