Los modos de ventilación mecánica son uno de los aspectos más importantes del uso de la ventilación mecánica . El modo se refiere al método de soporte inspiratorio. En general, la selección del modo se basa en la familiaridad del médico y las preferencias institucionales, ya que hay una escasez de evidencia que indique que el modo afecta el resultado clínico. Las formas más frecuentemente utilizadas de ventilación mecánica limitada por volumen son la ventilación obligatoria intermitente (IMV) y la ventilación obligatoria continua (CMV). [1] Ha habido cambios sustanciales en la nomenclatura de la ventilación mecánica a lo largo de los años, pero más recientemente se ha estandarizado por muchos grupos de respirología y neumología. [2] [3] Escribir un modo es más apropiado en letras mayúsculas con un guión entre la variable de control y la estrategia (es decir, PC-IMV o VC-MMV, etc.).
La taxonomía es un sistema de clasificación lógica basado en 10 máximas de diseño de ventiladores [4]
En esta ecuación, la presión, el volumen y el flujo son funciones continuas del tiempo. La presión es en realidad una diferencia de presión en todo el sistema (por ejemplo, la presión transrespiratoria definida como la presión en la abertura de la vía aérea menos la presión en la superficie corporal). La elastancia (definida como el cambio en la presión dividido por el cambio asociado en el volumen; el recíproco de la compliancia) y la resistencia (definida como un cambio en la presión dividido por el cambio asociado en el flujo) son parámetros que se supone que permanecen constantes durante una respiración.Presión = (Eastancia × Volumen) + (Resistencia × Flujo)
El control de volumen (VC) significa que tanto el volumen como el flujo están preestablecidos antes de la inspiración. En otras palabras, el lado derecho de la ecuación de movimiento permanece constante mientras la presión cambia con los cambios en la elastancia y la resistencia.
El control de presión (PC) significa que la presión inspiratoria está preestablecida como un valor constante o es proporcional al esfuerzo inspiratorio del paciente. En otras palabras, el lado izquierdo de la ecuación de movimiento permanece constante mientras el volumen y el flujo cambian con los cambios en la elastancia y la resistencia.
El control de tiempo (TC) significa que, en algunas situaciones poco frecuentes, ninguna de las variables principales (presión, volumen o flujo) está preestablecida. En este caso, solo están preestablecidos los tiempos inspiratorio y espiratorio.
El desencadenamiento por el paciente significa iniciar la inspiración en función de una señal del paciente, independientemente de una señal de desencadenamiento de la máquina. El desencadenamiento de la máquina significa iniciar el flujo inspiratorio en función de una señal del respirador, independientemente de una señal de desencadenamiento del paciente. El ciclado del paciente significa finalizar el tiempo inspiratorio en función de señales que representan los componentes determinados por el paciente de la ecuación de movimiento (es decir, elasticidad o resistencia, e incluye los efectos debidos al esfuerzo inspiratorio). El ciclado del flujo es una forma de ciclado del paciente porque la tasa de caída del flujo hasta el umbral del ciclado está determinada por la mecánica del paciente. El ciclado de la máquina significa finalizar el tiempo inspiratorio independientemente de las señales que representan los componentes determinados por el paciente de la ecuación de movimiento.
Punto de ajuste: Un esquema de objetivos para el cual el operador establece todos los parámetros de la forma de onda de presión (modos de control de presión) o formas de onda de volumen y flujo (modos de control de volumen).
Dual: Un esquema de objetivos que permite al respirador cambiar entre control de volumen y control de presión durante una sola inspiración.
Biovariable: Un esquema de objetivos que permite al respirador establecer automáticamente la presión inspiratoria o el volumen corriente de manera aleatoria para imitar la variabilidad observada durante la respiración normal.
Servo: Un esquema de objetivos para el cual la presión inspiratoria es proporcional al esfuerzo inspiratorio.
Adaptativo: Un esquema de objetivos que permite al respirador establecer automáticamente un objetivo (por ejemplo, presión dentro de una respiración) para lograr otro objetivo (por ejemplo, volumen corriente promedio durante varias respiraciones).
Óptimo: Un esquema de objetivos que ajusta automáticamente los objetivos del patrón ventilatorio para minimizar o maximizar alguna característica de rendimiento general (por ejemplo, minimizar la tasa de trabajo realizada por el patrón ventilatorio).
Inteligente: Un esquema de objetivos que utiliza programas de inteligencia artificial como lógica difusa , sistemas expertos basados en reglas y redes neuronales artificiales .
La "respiración primaria" es la única respiración que existe (obligatoria para CMV y espontánea para CSV) o es la respiración obligatoria en IMV. Los esquemas de selección se pueden representar con letras simples en minúscula: set-point = s, dual = d, servo = r, bio-variable = b, adaptive = a, optimal = o, intelligent = i. Una etiqueta es una abreviatura de una clasificación de modo, como PC-IMVs,s. Las etiquetas compuestas son posibles, por ejemplo, PC-IMVoi,oi.
Paso 1: Identificar la variable principal de control de la respiración. Si la inspiración comienza con una presión inspiratoria preestablecida, o si la presión es proporcional al esfuerzo inspiratorio, entonces la variable de control es la presión. Si la inspiración comienza con un volumen corriente y un flujo inspiratorio preestablecidos, entonces la variable de control es el volumen. Si ninguna de las dos es cierta, la variable de control es el tiempo.
Paso 2: Identificar la secuencia de respiración. Determinar si los eventos desencadenantes y cíclicos son determinados por el paciente o por la máquina. Luego, utilizar esta información para determinar la secuencia de respiración.
Paso 3: Identificar los esquemas de orientación para las respiraciones primarias y (si corresponde) las respiraciones secundarias.
Nombre del modo: Control de volumen del aire acondicionado ( Covidien PB 840): [ cita requerida ]
Nombre del modo: SIMV Volume Control Plus ( Covidien PB 840): [ cita requerida ]
Las máquinas de ventilación mecánica están disponibles tanto con modos invasivos (como la intubación ) como con modos no invasivos (como la BPAP ). El modo invasivo tiene que ver con la inserción de dispositivos médicos o tubos dentro del paciente, mientras que el modo no invasivo es completamente externo al paciente, como por ejemplo el uso de una máscara ajustada u otro dispositivo que cubra la nariz y la boca del paciente.
Una distinción básica en la ventilación mecánica es si cada respiración la inicia el paciente (modo asistido) o la inicia la máquina (modo de control). También son posibles híbridos dinámicos de los dos (modos asistido-controlado), y el modo de control sin asistencia ya está prácticamente obsoleto.
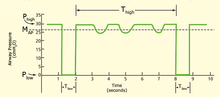
La ventilación con liberación de presión en las vías respiratorias es una alternancia cíclica en el tiempo entre dos niveles de presión positiva en las vías respiratorias, con el tiempo principal en el nivel alto y una breve liberación espiratoria para facilitar la ventilación. [5]
La ventilación con liberación de presión de las vías respiratorias se utiliza habitualmente como un tipo de ventilación de relación inversa. El tiempo de exhalación (Tlow ) se acorta a menos de un segundo para mantener la inflación de los alvéolos. En el sentido básico, se trata de una presión continua con una liberación breve. Actualmente, la APRV es el modo convencional más eficiente para la ventilación protectora de los pulmones. [6]
Es posible que existan diferentes percepciones de este modo en todo el mundo. Si bien "APRV" es común para los usuarios en América del Norte , en Europa se introdujo un modo muy similar, la presión positiva bifásica en las vías respiratorias (BIPAP). [7] El término APRV también se ha utilizado en revistas estadounidenses donde, a partir de las características de ventilación, BIPAP habría sido una terminología perfectamente adecuada. [8] Pero BiPAP(tm) es una marca registrada para un modo de ventilación no invasiva en un ventilador específico (Respironics Inc.).
Otros fabricantes han seguido el ejemplo con sus propias marcas (BILEVEL, DUOPAP, BIVENT). Aunque son similares en cuanto a la modalidad, estos términos describen cómo se pretende que un modo infle el pulmón, en lugar de definir las características de sincronización o la forma en que se apoyan los esfuerzos respiratorios espontáneos.
La ventilación mandatoria intermitente no siempre ha tenido la característica sincronizada, por lo que la división de modos se entendió como SIMV (sincronizada) vs IMV (no sincronizada). Desde que la Asociación Americana de Cuidados Respiratorios estableció una nomenclatura de ventilación mecánica, la parte "sincronizada" del título se ha eliminado y ahora solo existe IMV.
La ventilación minuto obligatoria (VMM) permite la respiración espontánea con ajustes automáticos de la ventilación obligatoria para cumplir con el requisito de volumen minuto mínimo preestablecido del paciente. Si el paciente mantiene los ajustes de volumen minuto para VTxf , no se administran respiraciones obligatorias. [ cita requerida ]
Si el volumen minuto del paciente es insuficiente, se administrará obligatoriamente el volumen corriente preestablecido hasta que se alcance el volumen minuto. El método para controlar si el paciente cumple o no con la ventilación minuto requerida (VE ) difiere según la marca y el modelo del respirador, pero, en general, hay una ventana de tiempo monitoreada y una ventana más pequeña que se compara con la ventana más grande (es decir, en la línea de respiradores mecánicos Dräger Evita® hay una ventana móvil de 20 segundos y cada 7 segundos se miden el volumen corriente y la frecuencia actuales) para decidir si se necesita una respiración mecánica para mantener la ventilación minuto. [ cita requerida ]
La MMV es un modo óptimo para el destete en poblaciones neonatales y pediátricas y se ha demostrado que reduce las complicaciones a largo plazo relacionadas con la ventilación mecánica. [9]
El control de volumen regulado por presión es un modo basado en ventilación asistida controlada (ACV). El control de volumen regulado por presión utiliza respiraciones cicladas por tiempo, con presión limitada y volumen objetivo que pueden ser iniciadas por el respirador o por el paciente.
La presión inspiratoria máxima suministrada por el respirador varía de respiración a respiración para lograr un volumen corriente objetivo establecido por el médico.
Por ejemplo, si se establece un volumen corriente objetivo de 500 ml, pero el respirador administra 600 ml, la siguiente respiración se administrará con una presión inspiratoria más baja para lograr un volumen corriente más bajo. Aunque PRVC se considera un modo híbrido debido a sus configuraciones de volumen corriente (VC) y de limitación de presión (PC), fundamentalmente PRVC es un modo de control de presión con objetivos adaptativos.
La presión positiva continua en las vías respiratorias (CPAP) es un modo de apoyo respiratorio no invasivo mediante presión positiva. La CPAP es una presión continua que se aplica para mantener los alvéolos abiertos y no desinflados por completo. Este mecanismo para mantener los alvéolos inflados ayuda a aumentar la presión parcial de oxígeno en la sangre arterial; un aumento adecuado de la CPAP aumenta la PaO2 .
La presión positiva automática en las vías respiratorias (APAP) es una forma de CPAP que ajusta automáticamente la cantidad de presión suministrada al paciente al mínimo requerido para mantener las vías respiratorias sin obstrucciones respiración a respiración, midiendo la resistencia en la respiración del paciente.
La presión positiva binivel en las vías respiratorias (BPAP) es un modo que se utiliza durante la ventilación no invasiva (VNI). Utilizada por primera vez en 1988 por el profesor Benzer en Austria [10] , proporciona una presión positiva inspiratoria en las vías respiratorias (IPAP) y una presión positiva espiratoria en las vías respiratorias (EPAP) predeterminadas. La BPAP se puede describir como un sistema de presión positiva continua en las vías respiratorias con un cambio de ciclo de tiempo del nivel de CPAP aplicado. [11]
Se ha demostrado que la CPAP/APAP, la BPAP y otros modos de ventilación no invasiva son herramientas de tratamiento eficaces para la enfermedad pulmonar obstructiva crónica , la insuficiencia respiratoria aguda , la apnea del sueño , etc. [12]
A menudo se hace referencia incorrectamente a la BPAP como "BiPAP". BiPAP es el nombre de un respirador portátil fabricado por Respironics Corporation ; es solo uno de los muchos respiradores que pueden administrar BPAP.
Se ha demostrado que la BPAP es útil para reducir la mortalidad y la necesidad de intubación endotraqueal cuando se utiliza en personas con enfermedad pulmonar obstructiva crónica (EPOC). [13] [14]
El término activo se refiere al sistema de espiración forzada del respirador. En un escenario de HFV-A, el respirador utiliza presión para aplicar una respiración inspiratoria y luego aplica una presión opuesta para forzar una respiración espiratoria. En la ventilación oscilatoria de alta frecuencia (a veces abreviada como HFOV), el fuelle oscilante y el pistón fuerzan la entrada de presión positiva y aplican presión negativa para forzar una espiración. [15]
El término pasivo se refiere al sistema de espiración no forzada del respirador. En un escenario de HFV-P, el respirador usa presión para aplicar una respiración inspiratoria y luego vuelve a la presión atmosférica para permitir una espiración pasiva. Esto se observa en la ventilación por chorro de alta frecuencia, a veces abreviada como HFJV. También se clasifica dentro de la ventilación de alta frecuencia la ventilación percusiva de alta frecuencia, a veces abreviada como HFPV. Con HFPV, se utiliza un circuito abierto para administrar sus volúmenes subtidales a través de la interfaz del paciente conocida como Phasitron.
El volumen garantiza un parámetro adicional disponible en muchos tipos de respiradores que permite que el respirador cambie su configuración de presión inspiratoria para lograr un volumen corriente mínimo. Esto se utiliza con mayor frecuencia en pacientes neonatales que necesitan un modo controlado por presión con una consideración del control del volumen para minimizar el volutrauma .
La presión positiva al final de la espiración (PEEP) es la presión que se aplica al momento de la espiración. La PEEP se aplica mediante una válvula conectada al puerto espiratorio y configurada manualmente o mediante una válvula controlada internamente por un respirador mecánico.
La PEEP es una presión que la exhalación debe evitar, lo que hace que los alvéolos permanezcan abiertos y no se desinflen por completo. Este mecanismo para mantener los alvéolos inflados ayuda a aumentar la presión parcial de oxígeno en la sangre arterial, y un aumento de la PEEP aumenta la PaO 2 . [16]
La ventilación con soporte de presión es un modo espontáneo de ventilación, también denominado ventilación con soporte de presión (PSV). El paciente inicia cada respiración y el respirador proporciona soporte con el valor de presión preestablecido. Con el apoyo del respirador, el paciente también regula su propia frecuencia respiratoria y su volumen corriente .
En la ventilación con soporte de presión, el nivel de soporte de presión inspiratoria establecido se mantiene constante y hay un flujo de desaceleración. El paciente activa todas las respiraciones. Si hay un cambio en las propiedades mecánicas del pulmón/tórax y en el esfuerzo del paciente, el volumen corriente suministrado se verá afectado. El usuario debe entonces regular el nivel de soporte de presión para obtener la ventilación deseada. [17] [18]
El soporte de presión mejora la oxigenación, [19] la ventilación y disminuye el trabajo respiratorio.
Véase también ventilación asistida adaptativa.
La ventilación controlada por flujo (FCV) es un modo de ventilación completamente dinámico, sin pausas, con flujos de gas continuos y estables durante la inspiración y la espiración, que busca cambios lineales tanto en el volumen como en la presión. [20] La FCV es un modo de ventilación invasiva pero, a diferencia de los modos controlados por volumen y presión, no se basa en una espiración pasiva creada por el colapso de la pared torácica y el retroceso elástico de los pulmones. Un circuito respiratorio de alta resistencia inhibe una espiración pasiva y, por lo tanto, permite controlar y estabilizar completamente el flujo de espiración. La FCV crea una inspiración al generar un flujo estable desde una presión de fin de espiración (EEP) establecida hasta una presión pico establecida. Luego, se crea un flujo espiratorio estable mediante succión. [21] Este caudal espiratorio es preferiblemente similar al flujo inspiratorio, y busca una relación I:E de 1:1,0 para minimizar la disipación de energía en los pulmones. [22] [23] La FCV® es una ventilación más eficiente en comparación con los modos convencionales, [24] [25] [26] [27] [28] permite la ventilación incluso a través de lúmenes pequeños (~2 – 10 mm de diámetro interior) [29] [30] y da como resultado una menor potencia mecánica aplicada. [31] [32] La FCV fue inventada por el profesor Dr. Dietmar Enk. [20]
La ventilación con presión negativa estimula (o fuerza) la respiración mediante la aplicación periódica de vacío parcial (presión de aire reducida por debajo de la presión ambiental), aplicada externamente al torso del paciente (específicamente, el pecho y el abdomen) para ayudar (o forzar) al pecho a expandirse, expandiendo los pulmones y dando como resultado una inhalación voluntaria (o involuntaria) a través de las vías respiratorias del paciente. [33] [34] [35] [36] [37]
Se han desarrollado varios "ventiladores de presión negativa" (VPN) para cumplir esta función; el más famoso es el " pulmón de acero ", un tanque en el que el paciente se recuesta, con solo la cabeza expuesta al aire ambiente, mientras que la presión del aire en el resto de su cuerpo, dentro del tanque, varía mediante bombeo, para estimular la expansión y contracción del tórax y los pulmones. Aunque no se utilizan ampliamente en la actualidad, los VPN fueron las principales formas de ventilación mecánica hospitalaria y de largo plazo en la primera mitad del siglo XX, y siguen utilizándose de forma limitada en la actualidad. [33] [34] [35] [36] [37]
La ventilación asistida adaptativa (ASV) es el único modo disponible comercialmente que utiliza una orientación óptima. Este modo de ventilación fue inventado y posteriormente patentado en 1991 por el Dr. Fleur Tehrani [38] [39] [40] En este modo de ventilación con presión positiva, la frecuencia y el volumen corriente de las respiraciones de un paciente conectado al respirador se ajustan y optimizan automáticamente para imitar la respiración natural, estimular la respiración espontánea y reducir el tiempo de destete. En el modo ASV, cada respiración se sincroniza con el esfuerzo del paciente si existe dicho esfuerzo y, de lo contrario, se proporciona ventilación mecánica completa al paciente. [41] [42]
La compensación automática del tubo (ATC) es el ejemplo más simple de un sistema de orientación controlado por computadora en un respirador. Es una forma de orientación servo.
El objetivo del ATC es apoyar el trabajo resistivo de la respiración a través de la vía aérea artificial.
La asistencia ventilatoria ajustada neuralmente (NAVA) se ajusta mediante una computadora (servo) y es similar al ATC pero con requisitos más complejos para su implementación.
En términos de sincronía paciente-ventilador, NAVA admite tanto el trabajo respiratorio resistivo como el elástico en proporción al esfuerzo inspiratorio del paciente.
La ventilación asistida proporcional (PAV) es otro modo basado en la orientación servo en el que el respirador garantiza el porcentaje de trabajo independientemente de los cambios en la resistencia y la distensibilidad pulmonar . [43]
El respirador varía el volumen corriente y la presión en función del esfuerzo respiratorio del paciente. La cantidad que suministra es proporcional al porcentaje de asistencia que está configurado para proporcionar.
La PAV, al igual que la NAVA, admite tanto el trabajo respiratorio restrictivo como el elástico en proporción al esfuerzo inspiratorio del paciente.
La ventilación líquida es una técnica de ventilación mecánica en la que se insuflan los pulmones con un líquido perfluoroquímico oxigenado en lugar de una mezcla de gases que contenga oxígeno. El uso de perfluoroquímicos, en lugar de nitrógeno, como portador inerte de oxígeno y dióxido de carbono ofrece una serie de ventajas teóricas para el tratamiento de la lesión pulmonar aguda, entre ellas:
A pesar de sus ventajas teóricas, los estudios de eficacia han sido decepcionantes y aún queda por definir el uso clínico óptimo de la LV. [44]
En la ventilación líquida total (TLV), todo el pulmón se llena con un líquido de PFC oxigenado y se bombea activamente un volumen corriente líquido de PFC hacia dentro y hacia fuera de los pulmones. Se requiere un aparato especializado para administrar y eliminar los volúmenes corrientes de PFC relativamente densos y viscosos, y para oxigenar y eliminar de forma extracorpórea el dióxido de carbono del líquido. [45] [46] [47]
En la ventilación líquida parcial (PLV), los pulmones se llenan lentamente con un volumen de PFC equivalente o cercano al FRC durante la ventilación con gas. El PFC dentro de los pulmones se oxigena y el dióxido de carbono se elimina mediante respiraciones de gas que circulan en los pulmones mediante un respirador de gas convencional. [48]
{{cite journal}}: CS1 maint: varios nombres: lista de autores ( enlace ){{cite journal}}: CS1 maint: varios nombres: lista de autores ( enlace ){{cite journal}}: CS1 maint: varios nombres: lista de autores ( enlace ){{cite journal}}: CS1 maint: varios nombres: lista de autores ( enlace )