El espermatocele es un quiste lleno de líquido que se desarrolla en el epidídimo . [3] El líquido suele ser de un color blanco claro o lechoso y puede contener espermatozoides . [4] Los espermatoceles suelen estar llenos de espermatozoides [5] y pueden variar en tamaño desde varios milímetros hasta muchos centímetros. Los espermatoceles pequeños son relativamente comunes y se estima que ocurren en aproximadamente el 30 por ciento de los hombres. [6] Generalmente no son dolorosos. Sin embargo, algunas personas pueden experimentar molestias, como un dolor sordo en el escroto debido a espermatoceles más grandes. [7] No son cancerosos ni causan un mayor riesgo de cáncer testicular . Además, a diferencia de los varicoceles , no reducen la fertilidad. [7]
"Espermatocele" se deriva originalmente del término griego espermatos (esperma) y kele (cavidad o masa). [8] A menudo, "quiste epididimario" se ha utilizado indistintamente con "espermatocele". Sin embargo, es importante señalar sus diferencias. Los quistes epididimarios pueden aparecer en cualquier lugar a lo largo o dentro del epidídimo y no contienen espermatozoides, mientras que los espermatoceles pueden contener espermatozoides. Se ha demostrado que los quistes epididimarios ocurren con mayor frecuencia en niños antes de llegar a la pubertad. [9]
Los espermatoceles suelen afectar a hombres de mediana edad y, aunque en raras ocasiones, pueden afectar a niños durante la pubertad. [10] La tasa de incidencia es de alrededor del 5-20% para los niños. [11] Se estima que aproximadamente el 30 por ciento de los hombres han sido diagnosticados con espermatoceles pequeños, mientras que menos tienen espermatoceles más grandes. La incidencia de espermatoceles aumenta a medida que los hombres envejecen. [12] Antes de la pubertad, los niños del sexo masculino pueden desarrollar una masa benigna similar llamada quiste del epidídimo. Aunque tanto el quiste del epidídimo como el espermatocele pueden denominarse lo mismo, el quiste del epidídimo no contiene espermatozoides y puede ocurrir en cualquier lugar dentro del epidídimo. Se puede diferenciar mediante una imagen ecográfica. Se recomienda la cirugía para los quistes del epidídimo de más de 10 mm de diámetro, pero si no hay ningún problema, se desaconseja la cirugía, ya que puede afectar la fertilidad en el futuro. [9]
La epididimitis infecciosa crónica es rara. [13] Algunos signos y síntomas incluyen sensibilidad localizada e hinchazón en el epidídimo, que son diferentes de cualquier sensibilidad/anomalía presente en los testículos; estos generalmente no se encuentran en el tracto urinario inferior. La epididimitis infecciosa crónica se puede diagnosticar tanto en adolescentes sanos como en hombres. Algunos factores que predisponen a las personas a la epididimitis infecciosa crónica incluyen la actividad sexual, el esfuerzo físico intenso y andar en bicicleta o motocicleta. [14] Aquellos diagnosticados con epididimitis crónica o recurrente deben recibir una tomografía computarizada con contraste y una ecografía de próstata para descartar anomalías estructurales del tracto urinario. Si se sospecha que tiene epididimitis infecciosa crónica, se debe considerar realizar un análisis de orina, un urocultivo y pruebas de amplificación de ácido nucleico en orina para detectar la presencia de Neisseria gonorrhoeae y Chlamydia trachomatis . [15] El tratamiento de la epididimitis infecciosa crónica es similar al tratamiento de la epididimitis infecciosa aguda; rara vez el tratamiento se extiende al tratamiento quirúrgico. [dieciséis]
Epididimitis crónica no infecciosa: los traumatismos, las enfermedades autoinmunes o la vasculitis pueden causar epididimitis crónica no infecciosa, pero en la mayoría de los casos no se encuentra una causa u origen claro de la enfermedad. La epididimitis no infecciosa que ocurre espontáneamente puede ser causada por el reflujo de orina a través de los conductos eyaculadores y los conductos deferentes hacia el epidídimo, lo que produce una inflamación que conduce a hinchazón y obstrucción de los conductos. [15] Los hombres con antecedentes de vasectomía también están predispuestos a sufrir epididimitis crónica no infecciosa. Los factores desencadenantes típicos incluyen períodos prolongados de estar sentado (viajes largos en avión o en automóvil, trabajos de escritorio sedentarios) o ejercicio vigoroso (levantar objetos pesados). La epididimitis infecciosa aguda a menudo se asocia con más dolor e hinchazón, mientras que la epididimitis crónica no infecciosa tiende a tener menos dolor e hinchazón en el examen. Un historial médico y un examen físico completos pueden ayudar a determinar el diagnóstico. Es frecuente que las personas con epididimitis crónica no infecciosa presenten antecedentes de falta de mejoría de los síntomas mientras reciben terapia con antibióticos. El tratamiento de la epididimitis crónica no infecciosa incluye elevación del escroto, medicamentos antiinflamatorios no esteroides (AINE) como el ibuprofeno (a menos que no se puedan tomar por razones médicas), y se recomienda que las personas eviten actividades físicas que puedan causar dichos síntomas. Quienes tienen trabajos sedentarios o pasan mucho tiempo sentados con frecuencia deberían practicar la movilidad física con mayor frecuencia. [dieciséis]
No se sabe bien qué puede estar causando el crecimiento de un espermatocele. Se ha observado que las mujeres embarazadas a las que se les recetó dietilestilbestrol (DES) para prevenir complicaciones del embarazo, como el aborto espontáneo, y dieron a luz a un hijo probablemente aumentaron el riesgo de que el hijo desarrollara un espermatocele en el futuro. Sin embargo, los médicos dejaron de recetar este medicamento en 1971 porque aumentaba el riesgo de que las mujeres desarrollaran un cáncer vaginal poco común. [17]
Los espermatoceles pueden originarse como divertículos de los túbulos que se encuentran en la cabeza del epidídimo . La acumulación de espermatozoides hace que gradualmente el divertículo aumente de tamaño, provocando un espermatocele. Si bien hay muchos túbulos que conectan el epidídimo con el testículo, una obstrucción en uno de los túbulos puede provocar la formación de un quiste. [18] En muchos casos, parecen ocurrir espontáneamente sin ningún caso previo de lesión. [6]
La cicatrización de cualquier parte del epidídimo debido a un traumatismo o inflamación puede provocar que se obstruya y, a su vez, se forme un espermatocele. [4]


Los espermatoceles pueden descubrirse como masas escrotales incidentales que se encuentran en un examen físico realizado por un médico o mediante una autoinspección del escroto y los testículos . [7] Los diversos tipos de diagnóstico para los tipos de espermatocele incluyen hidrocele, varicocele, hernia, quiste epididimario simple y neoplasia. [8]
El médico de atención primaria puede diagnosticar y tratar causas benignas de masas escrotales como hidrocele, varicocele y espermatocele. Sin embargo, si se sospecha un diagnóstico "no debe pasarse por alto" relacionado con masas testiculares como torsión testicular, epididimitis, orquitis aguda, hernia estrangulada y cáncer testicular, el médico de familia debe derivar a un urólogo. [19] Encontrar una masa quística indolora en la cabeza del epidídimo que esté claramente separada del testículo puede indicar un espermatocele. Hacer brillar una luz a través de la masa, un proceso conocido como transiluminación , también puede ayudar a diferenciar entre un quiste lleno de líquido y un tumor, que no permitiría el paso de tanta luz. [20] Si existe incertidumbre, la ecografía del escroto puede confirmar la presencia de un espermatocele. [7] La ubicación y los antecedentes de cualquier masa escrotal son cruciales para determinar si la masa es benigna o maligna. [21] También se pueden realizar pruebas de laboratorio, como un hemograma completo (prueba CBC) o un análisis de orina para detectar cualquier posible infección o signos de inflamación. [22]
Los espermatoceles vienen en diferentes tamaños y formas. Algunos espermatoceles son muy pequeños y sólo pueden detectarse mediante una ecografía. Los más comunes son los espermatoceles, que son un bulto del tamaño de un guisante. Suelen formarse encima o detrás de un testículo y tienen una forma y un tamaño que parecen un guisante. Se ha informado que los crecimientos más grandes se parecen a un tercer testículo y pueden resultar muy incómodos. [22] Para aquellos que se ven afectados con espermatoceles grandes, algunos han informado sentir dolor, pesadez y plenitud en el testículo afectado. [20]
Si una persona experimenta dolor y/o hinchazón en el escroto o si nota una diferencia física, como una masa, durante un autoexamen testicular, debe buscar atención médica rápidamente para ayudar a descartar cualquier otra causa y comenzar el tratamiento. [20]
Los quistes epididimarios pueden surgir en niños por numerosas razones diferentes. Incluso pueden tener su origen en una alteración de factores endocrinos durante el desarrollo del embrión. [9] La incidencia de estos quistes posiblemente esté relacionada con los niños que están expuestos al dietilestilbestrol , un medicamento con estrógeno, mientras están en el feto. [9]
Aunque falta evidencia e información sobre la incidencia de espermatoceles en niños, existen pautas generales de manejo para los cuidadores que pueden encontrar espermatoceles en sus hijos. [9] Los quistes epididimarios suelen ser de naturaleza benigna. Sin embargo, los cuidadores deben tomar nota de cualquier malestar y síntoma en los niños, incluidos, entre otros, eritema , edema escrotal o hinchazón. [9] Los quistes epididimarios aparecen en aproximadamente el 70% de los niños que se presentan asintomáticos. [9] El diagnóstico de quistes epididimarios en niños se puede descubrir mediante un examen físico y, finalmente, confirmarse mediante ecografía. [9]
Es mejor dejar solos los quistes pequeños y los quistes asintomáticos más grandes y observarlos cuidadosamente. Sin embargo, se puede considerar el tratamiento si los quistes causan malestar/dolor, aumentan de tamaño o si el paciente lo solicita. Existen algunas opciones de tratamiento diferentes, que varían en niveles de invasividad. [7]
Ciertos medicamentos, como analgésicos orales o antiinflamatorios, se pueden tomar por vía oral para disminuir los síntomas relacionados con el espermatocele, como dolor y/o hinchazón. Por el momento, no existe ningún medicamento que pueda inhibir la producción de un espermatocele o curarlo. Los medicamentos comunes recomendados por los médicos son el paracetamol (Tylenol) que puede tratar el dolor. Para tratar la inflamación y el dolor, se recomiendan medicamentos antiinflamatorios no esteroides (AINE), como ibuprofeno (Motrin, Advil), naproxeno (Aleve) y otros. [20] También se pueden recetar antibióticos en los casos en los que esté indicado el riesgo de infección y malestar. [8]
La aspiración y la escleroterapia son tratamientos que eliminan el líquido del espermatocele y sellan el saco del espermatocele para evitar una mayor acumulación de líquido, respectivamente. [7] Debido a un mayor riesgo de daño al epidídimo, problemas de fertilidad y nuevas recurrencias, estos procedimientos no se recomiendan ni se usan comúnmente.
Los tratamientos quirúrgicos deben discutirse exhaustivamente con las personas antes de tomar cualquier decisión final. Se pueden elegir diferentes tipos de procedimientos quirúrgicos según el grado de riesgo. [23]
Se puede realizar un procedimiento breve llamado espermatocelectomía para los espermatoceles que causan síntomas irritantes. Este procedimiento estándar se puede realizar de forma ambulatoria con el uso de anestesia local o general . Este procedimiento normalmente consiste en extirpar el espermatocele y una porción del epidídimo. [7] El riesgo de lesión epididimaria es del 17,12%. Este incidente puede ocurrir cuando se diseca el espermatocele de la cabeza del epidídimo. [6] La espermatocelectomía puede causar complicaciones como hematoma, infección de la herida, absceso escrotal y recurrencia. [8] Después de la cirugía, el médico puede recomendar aplicar bolsas de hielo durante varios días para ayudar a reducir la hinchazón. También se pueden tomar analgésicos orales durante unos días para reducir las molestias. [7] Además, el paciente regresa 2 a 6 semanas después para inspeccionar cualquier progreso o complicación. [8] Si se realiza una vasectomía, se deben recolectar y analizar dos muestras de semen después de 6 a 12 semanas después de la operación y varias eyaculaciones. Las muestras de semen centrifugadas se utilizan para buscar la ausencia de espermatozoides viables en el semen. [24]
Después de la extirpación quirúrgica, es posible que el dolor persista y pueda ocurrir una recurrencia. La fertilidad puede verse comprometida con estos procedimientos quirúrgicos, por lo que las personas pueden considerar posponer la cirugía hasta después de tener hijos. [20] Si el dolor es intolerable y la persona desea que le extirpen el espermatocele inmediatamente, debe hablar con su médico sobre la posibilidad de congelar o donar esperma en caso de que se produzca infertilidad. [25]
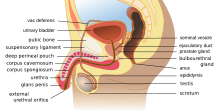
Es importante no ignorar los espermatoceles, ya que pueden afectar el sistema reproductivo masculino. Los testículos son órganos dentro del escroto que crean espermatozoides, así como hormonas sexuales y testosterona. Los espermatozoides en los testículos se mueven hacia el epidídimo, que es un tubo largo y enrollado detrás de los testículos. La función principal es almacenar y madurar el esperma para que pueda fertilizar el óvulo. Sin embargo, si el epidídimo se lesiona, existe la posibilidad de que los espermatozoides no maduren y el hombre no pueda reproducirse con una mujer. Por lo tanto, se debe considerar seriamente al someterse a una espermatocelectomía. [26]
No existe forma de prevenir la formación de un espermatocele, pero existen rutinas que se pueden establecer para ayudar a identificar cualquier cambio en el escroto de una persona, como masas, anomalías o molestias. Realizar un autoexamen testicular mensual puede mejorar las posibilidades de que la persona identifique rápidamente espermatoceles o cualquier anomalía.
Lo mejor es realizar un autoexamen testicular después de una ducha tibia para ayudar a que el escroto se relaje. Para examinar adecuadamente el escroto, busque cualquier hinchazón en la piel y examine cada testículo girándolo entre los pulgares y los dedos. Un testículo normal tiene forma ovalada y normalmente se sentirá suave y firme. Tampoco es raro que los testículos tengan diferentes tamaños. [4]
Tras el examen físico, si se encuentra un "bulto" durante el examen testicular, se pueden realizar pruebas adicionales mediante ecografía para eliminar el cáncer testicular. [18]
{{cite journal}}: Citar diario requiere |journal=( ayuda )