El glucagón , que se vende bajo la marca Baqsimi , entre otras, es un medicamento y una hormona . [9] Como medicamento, se utiliza para tratar el nivel bajo de azúcar en sangre , la sobredosis de betabloqueantes , la sobredosis de bloqueadores de los canales de calcio y aquellos con anafilaxia que no mejoran con epinefrina . [10] Se administra mediante inyección en una vena , un músculo o debajo de la piel . [10] También está disponible una versión que se administra por la nariz . [11]
Los efectos secundarios comunes incluyen vómitos. [10] Otros efectos secundarios incluyen potasio bajo en sangre y presión arterial baja . [9] No se recomienda en personas que tienen un feocromocitoma o insulinoma . [10] No se ha encontrado que el uso en el embarazo sea perjudicial para el bebé. [12] El glucagón pertenece a la familia de medicamentos glucogenolíticos . [10] Funciona haciendo que el hígado descomponga el glucógeno en glucosa . [10]
El glucagón fue aprobado para uso médico en los Estados Unidos en 1960. [10] Está en la Lista de Medicamentos Esenciales de la Organización Mundial de la Salud . [13] Es una forma fabricada de la hormona glucagón . [10] Una versión genérica estuvo disponible en los Estados Unidos en diciembre de 2020. [14]
Una forma inyectable de glucagón puede ser parte de los primeros auxilios en casos de niveles bajos de azúcar en sangre cuando la persona está inconsciente o por otras razones no puede tomar glucosa por vía oral o intravenosa. [15] El glucagón se administra por inyección intramuscular, intravenosa o subcutánea, y aumenta rápidamente los niveles de glucosa en sangre . Para utilizar la forma inyectable, debe reconstituirse antes de su uso, un paso que requiere que se inyecte un diluyente estéril en un vial que contiene glucagón en polvo, porque la hormona es muy inestable cuando se disuelve en solución. Cuando se disuelve en un estado líquido, el glucagón puede formar fibrillas amiloides, o cadenas de proteínas estrechamente tejidas formadas por los péptidos de glucagón individuales, y una vez que el glucagón comienza a fibrilarse, se vuelve inútil cuando se inyecta, ya que el glucagón no puede ser absorbido y utilizado por el cuerpo. El proceso de reconstitución hace que el uso del glucagón sea engorroso, aunque hay una serie de productos en desarrollo de varias empresas que tienen como objetivo hacer que el producto sea más fácil de usar.

La evidencia anecdótica sugiere un beneficio de dosis más altas de glucagón en el tratamiento de la sobredosis con betabloqueantes ; el mecanismo de acción probable es el aumento de AMPc en el miocardio , evitando en efecto el sistema de segundo mensajero β-adrenérgico . [16]
Algunas personas que sufren anafilaxia y toman betabloqueantes son resistentes a la epinefrina . En esta situación, el glucagón intravenoso puede ser útil para tratar la presión arterial baja. [17]
El glucagón relaja el esfínter esofágico inferior y puede utilizarse en pacientes con bolo alimentario impactado en el esófago ("síndrome del asador"). [18] Hay poca evidencia de la eficacia del glucagón en esta afección, [19] [20] [21] y el glucagón puede inducir náuseas y vómitos, [21] pero considerando la seguridad del glucagón, todavía se considera una opción aceptable siempre que no provoque demoras en la programación de otros tratamientos. [22] [23]
El efecto del glucagón de aumentar el AMPc provoca la relajación del músculo liso esplácnico, lo que permite la canulación del duodeno durante el procedimiento de colangiopancreatografía retrógrada endoscópica (CPRE).
El glucagón actúa muy rápidamente; los efectos secundarios comunes incluyen dolor de cabeza y náuseas.
Interacciones farmacológicas: El glucagón interactúa únicamente con anticoagulantes orales, aumentando la tendencia al sangrado. [24]
Si bien el glucagón se puede utilizar clínicamente para tratar varias formas de hipoglucemia, está contraindicado en pacientes con feocromocitoma , ya que puede inducir al tumor a liberar catecolaminas , lo que lleva a una elevación repentina de la presión arterial. [4] Asimismo, el glucagón está contraindicado en pacientes con un insulinoma , ya que su efecto hiperglucémico puede inducir al tumor a liberar insulina, lo que lleva a una hipoglucemia de rebote . [4]
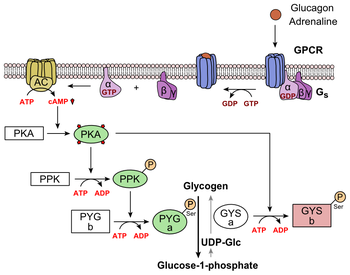
El glucagón se une al receptor de glucagón , un receptor acoplado a la proteína G , ubicado en la membrana plasmática . El cambio de conformación en el receptor activa las proteínas G , una proteína heterotrimérica con subunidades α, β y γ. Cuando la proteína G interactúa con el receptor, sufre un cambio conformacional que resulta en el reemplazo de la molécula de GDP que estaba unida a la subunidad α con una molécula de GTP . Esta sustitución resulta en la liberación de la subunidad α de las subunidades β y γ. La subunidad alfa activa específicamente la siguiente enzima en la cascada, la adenilato ciclasa . [25]
La adenilato ciclasa fabrica el monofosfato de adenosina cíclico (AMP cíclico o AMPc), que activa la proteína quinasa A (proteína quinasa dependiente de AMPc). Esta enzima, a su vez, activa la fosforilasa quinasa , que luego fosforila la glucógeno fosforilasa b, convirtiéndola en la forma activa llamada fosforilasa a. La fosforilasa a es la enzima responsable de la liberación de glucosa-1-fosfato de los polímeros de glucógeno. [25]
Además, el control coordinado de la glucólisis y la gluconeogénesis en el hígado se ajusta mediante el estado de fosforilación de las enzimas que catalizan la formación de un potente activador de la glucólisis llamado fructosa-2,6-bisfosfato. [26] La enzima proteína quinasa A que fue estimulada por la cascada iniciada por el glucagón también fosforilará un solo residuo de serina de la cadena polipeptídica bifuncional que contiene las enzimas fructosa-2,6-bisfosfatasa y fosfofructoquinasa-2. Esta fosforilación covalente iniciada por el glucagón activa la primera e inhibe la segunda. Esto regula la reacción que cataliza la fructosa-2,6-bisfosfato (un potente activador de la fosfofructoquinasa-1, la enzima que es el paso regulador primario de la glucólisis) [27] al disminuir la velocidad de su formación, inhibiendo así el flujo de la vía de la glucólisis y permitiendo que predomine la gluconeogénesis. Este proceso es reversible en ausencia de glucagón (y, por tanto, en presencia de insulina).
La estimulación de la PKA por glucagón también inactiva la enzima glucolítica piruvato quinasa . [28]
En la década de 1920, Kimball y Murlin estudiaron extractos pancreáticos y encontraron una sustancia adicional con propiedades hiperglucémicas . Describieron el glucagón en 1923. [29] La secuencia de aminoácidos del glucagón se describió a fines de la década de 1950. [30] No se estableció una comprensión más completa de su papel en la fisiología y la enfermedad hasta la década de 1970, cuando se desarrolló un radioinmunoensayo específico.
En 2019 se aprobó una versión nasal para su uso en Estados Unidos y Canadá. [11] [31] [32] [33] [34]
En diciembre de 2020, el Comité de Medicamentos de Uso Humano (CHMP) de la Agencia Europea de Medicamentos (EMA) adoptó un dictamen positivo, recomendando la concesión de una autorización de comercialización para el medicamento Ogluo, destinado al tratamiento de la hipoglucemia grave en la diabetes mellitus. [35] El solicitante de este medicamento es Xeris Pharmaceuticals Ireland Limited. Fue aprobado para uso médico en la Unión Europea en febrero de 2021. [7]