La deuda o déficit de sueño es el efecto acumulativo de no dormir lo suficiente . Una gran deuda de sueño puede provocar fatiga mental o física y afectar negativamente el estado de ánimo , la energía y la capacidad de pensar con claridad.
Existen dos tipos de deuda de sueño: la resultante de la privación parcial del sueño y la de la privación total del sueño. La privación parcial del sueño se produce cuando una persona o un animal de laboratorio duerme muy poco durante varios días o semanas. La privación total del sueño, por otra parte, se produce cuando el sujeto se mantiene despierto durante al menos 24 horas. Existe un debate en la comunidad científica sobre los detalles de la deuda de sueño (véase § Debate científico), y no se considera un trastorno . [ cita requerida ]
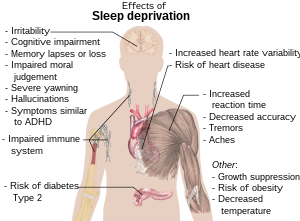
Los efectos de la deuda crónica de sueño sobre los procesos metabólicos y endocrinos del cuerpo humano son significativos, particularmente para aquellas personas con sobrepeso. Un análisis de los impactos fisiológicos de la deuda de sueño, publicado en The Lancet , investigó los efectos fisiológicos de la deuda de sueño evaluando el equilibrio simpático-vagal (un indicador de la actividad del sistema nervioso simpático ), la función tirotrópica, la actividad del eje HPA , así como el metabolismo de carbohidratos de 11 hombres adultos jóvenes cuyo período de sueño durante seis noches se restringió a cuatro horas por noche o se extendió a 12 horas en la cama por noche. [2] Los resultados revelaron que en la condición de deuda de sueño, las concentraciones de tirotropina disminuyeron, mientras que las respuestas reducidas de glucosa e insulina indicaron un claro deterioro de la tolerancia a los carbohidratos, una disminución del 30% que en la condición de sueño bien descansado. [2] Los hombres que tuvieron restricción de sueño también mostraron concentraciones significativamente elevadas de cortisol vespertino (la hormona del "estrés") y una actividad elevada del sistema nervioso simpático en comparación con los que disfrutaron de un sueño completo, a lo largo de 6 noches. [2] [3] La falta de sueño puede provocar muchos problemas de salud crónicos, entre ellos: enfermedades cardíacas, enfermedades renales, hipertensión, diabetes, accidentes cerebrovasculares, obesidad y depresión. Como afirman los Institutos Nacionales de Salud , [4] la falta crónica de sueño tiene un impacto perjudicial en el funcionamiento neurofisiológico humano y puede alterar la función inmunológica, endocrina y metabólica, al tiempo que aumenta la gravedad de las enfermedades cardiovasculares y relacionadas con la edad a lo largo del tiempo. [2]
Se ha demostrado que el déficit de sueño acumulado y continuo a corto plazo aumenta e intensifica las reacciones psicofisiológicas en los seres humanos a los estímulos emocionales. [5] La amígdala desempeña un importante papel funcional en la expresión de emociones negativas como el miedo y, a través de sus conexiones anatómicas con la corteza prefrontal medial (mPFC), tiene una función importante en la supresión subjetiva y el replanteamiento y la reevaluación de las emociones negativas. [5] Un estudio que evaluó el déficit de sueño en hombres japoneses jóvenes durante un período de 5 días (durante el cual durmieron solo 4 horas por día) mostró que había una mayor activación de la amígdala izquierda ante caras temerosas pero no ante caras felices, y un deterioro general del estado de ánimo subjetivo. [5] Como resultado, se ha demostrado que incluso la deuda o privación continua de sueño a corto plazo reduce esta relación funcional entre la amígdala y la mPFC, induciendo cambios de humor negativos a través del aumento del miedo y la ansiedad ante estímulos y eventos emocionales desagradables. [6] Por lo tanto, un sueño completo e ininterrumpido de siete horas es crucial para el correcto funcionamiento de la amígdala en la modulación de los estados de ánimo de un individuo, reduciendo las intensidades emocionales negativas y aumentando la reactividad a los estímulos emocionales positivos. [5]
La investigación epidemiológica ha consolidado la asociación entre la deuda o privación de sueño y la obesidad como resultado de un índice de masa corporal (IMC) elevado a través de varias formas, como alteraciones en las hormonas leptina y grelina que regulan el apetito, un mayor consumo de alimentos y dietas deficientes, y una disminución en la quema general de calorías. [3] Sin embargo, en los últimos años, los usos multimedia como el consumo de Internet y la televisión que juegan un papel activo en el déficit de sueño también se han relacionado con la obesidad al provocar [ aclaración necesaria ] estilos de vida y hábitos poco saludables y sedentarios, así como un mayor consumo de alimentos. [3] Además, los comportamientos relacionados con el trabajo, como las largas horas de trabajo y desplazamientos y los horarios de trabajo irregulares, como durante el trabajo por turnos, también funcionan como factores que contribuyen al sobrepeso o la obesidad como resultado de períodos de sueño más cortos. [3] En comparación con los adultos, los niños muestran una asociación más consistente entre la deuda de sueño y la obesidad. [3]
Varios estudios han demostrado que la duración del sueño, específicamente el déficit de sueño o la duración más corta del sueño, predice la mortalidad, ya sea entre semana o los fines de semana. [7] En personas de 65 años o menos, la duración diaria del sueño de 5 horas o menos (lo que equivale a un déficit de sueño de 2 horas por día) durante los fines de semana se correlacionó con una tasa de mortalidad 52% más alta, en comparación con un grupo de control que durmió durante 7 horas. [7] La deuda de sueño constante entre semana mostró una asociación perjudicial con la mortalidad y la morbilidad, pero este efecto se anuló cuando se compensó con un sueño prolongado durante los fines de semana. [7] [8] Sin embargo, las consecuencias dañinas de la deuda de sueño durante los días de semana y los fines de semana no se observaron en personas de 65 años o más. [7]
Existe un debate entre los investigadores sobre si el concepto de deuda de sueño describe un fenómeno mensurable. El número de septiembre de 2004 de la revista Sleep contiene editoriales opuestas de dos investigadores del sueño destacados, David F. Dinges [9] y Jim Horne [10] . Un experimento de 1997 realizado por psiquiatras de la Facultad de Medicina de la Universidad de Pensilvania sugirió que la deuda de sueño nocturna acumulada afecta la somnolencia diurna, en particular en el primer, segundo, sexto y séptimo día de restricción del sueño [11] .
En un estudio, se evaluó a los sujetos mediante la tarea de vigilancia psicomotora (PVT). Se evaluó a diferentes grupos de personas con diferentes tiempos de sueño durante dos semanas: 8 horas, 6 horas, 4 horas y privación total del sueño . Cada día, se les evaluó el número de lapsos en la PVT. Los resultados mostraron que, a medida que pasaba el tiempo, el rendimiento de cada grupo empeoraba, sin señales de ningún punto de parada. Se descubrió que la privación moderada del sueño era perjudicial; las personas que dormían 6 horas por noche durante 10 días tenían resultados similares a los que estaban completamente privados de sueño durante 1 día. [12] [13]
La deuda de sueño se ha probado en varios estudios mediante el uso de una prueba de latencia del inicio del sueño . [14] Esta prueba intenta medir la facilidad con la que una persona puede quedarse dormida. Cuando esta prueba se realiza varias veces durante el día, se denomina prueba de latencia múltiple del sueño (MSLT). Se le dice al sujeto que se vaya a dormir y se lo despierta después de determinar la cantidad de tiempo que tardó en quedarse dormido. La Escala de somnolencia de Epworth (ESS), un cuestionario de ocho preguntas con puntuaciones que van de 0 a 24, es otra herramienta utilizada para detectar la posible deuda de sueño.
Un estudio de enero de 2007 de la Universidad de Washington en St. Louis sugiere que las pruebas de saliva de la enzima amilasa podrían usarse para indicar la deuda de sueño, ya que la enzima aumenta su actividad en correlación con el tiempo que un sujeto ha estado privado de sueño. [15]
Se ha descubierto que el control de la vigilia está fuertemente influenciado por la proteína orexina . Un estudio de 2009 de la Universidad de Washington en St. Louis ha puesto de relieve importantes conexiones entre la deuda de sueño, la orexina y la beta amiloide , con la sugerencia de que el desarrollo de la enfermedad de Alzheimer podría ser hipotéticamente el resultado de la deuda crónica de sueño o de períodos excesivos de vigilia. [16]
En los ratones, hay 80 proteínas en el cerebro, llamadas "fosfoproteínas del índice de necesidad de sueño" (SNIPPs), que se fosforilan cada vez más durante las horas de vigilia y se desfosforilan durante el sueño. La fosforilación es ayudada por el gen Sik3. Un tipo de ratón de laboratorio (llamado Sleepy) posee una versión alterada de esta proteína, que se llama SLEEPY, donde la proteína es más activa que la versión normal. Esto hace que los ratones muestren más actividad de sueño de ondas lentas durante el sueño no REM, un indicador confiable de que se cumple más sueño. [ aclaración necesaria ] La inhibición del gen Sik3 disminuye la fosforilación y la actividad de ondas lentas tanto en ratones normales como modificados. [ 17 ]