En Noruega, los municipios son los encargados de proporcionar atención sanitaria básica. Dado que el dinero que se les otorga no se destina a ningún fin en particular, cada municipio tiene libertad para determinar su propio presupuesto de salud. Los municipios coordinan los servicios de atención sanitaria primaria mediante acuerdos con médicos independientes. En Noruega, los proveedores de atención sanitaria privados no reciben compensación a menos que tengan un contrato con el servicio de salud público. [1]
Todos los hospitales públicos de Noruega están a cargo de cuatro Autoridades Sanitarias Regionales (ARR) supervisadas por el Ministerio de Salud y Servicios Asistenciales . Además de estos hospitales públicos, actualmente funcionan una pequeña cantidad de clínicas de salud privadas. [ cita requerida ]
Con una población de 5 391 369 habitantes en el primer trimestre de 2021, [2] y un ingreso nacional bruto per cápita de 70 800 (PPA, dólar internacional actual ) en 2019, [3] Noruega tiene una esperanza de vida al nacer de 84 años para las mujeres y 81 años para los hombres en 2016. [4] A partir de 2019, hay 2,5 muertes de niños menores de 5 años por cada 1000 nacidos vivos. [5]

El gasto en atención sanitaria fue de aproximadamente 7 727 USD por persona por año en 2020, [7] uno de los más altos del mundo. [8] Tiene la mayor proporción de enfermeras y parteras por persona en Europa: 1 744 por cada 100 000 personas en 2015. [9]
Aunque la disponibilidad de la atención sanitaria pública es universal en Noruega, existen ciertas estipulaciones de pago. Los niños de dieciséis años o menos y varios otros grupos (como las mujeres lactantes y los jubilados) reciben atención sanitaria gratuita independientemente de la cobertura que hayan tenido en situaciones anteriores. Todos los demás ciudadanos son responsables de pagar una cierta cantidad en concepto de tasas de usuario. Si alcanzan una determinada cantidad de dinero pagado de su bolsillo , reciben una tarjeta de exención ( frikort para helsetjenester en noruego) para los servicios de salud pública y ya no tienen que pagar tasas de usuario durante el resto del año calendario. La cantidad es de 2460 NOK en 2021, o unos 264 USD. Todo lo que supere esta cantidad se entrega de forma gratuita durante el resto de ese año.
La tarjeta de exención cubre a médicos de familia , psicólogos , clínicas ambulatorias , servicios de radiología , pruebas de laboratorio , viajes de pacientes , medicamentos y equipos incluidos en el sistema de "receta azul", fisioterapia , enfermedades y anomalías dentales, periodontitis , rehabilitación y viajes para tratamiento en el extranjero organizados por el Hospital Universitario de Oslo - Rikshospitalet HF . [10] Los dentistas e higienistas dentales no están incluidos, pero la hospitalización y todo lo relacionado con la hospitalización en Noruega es gratuita para cualquier ciudadano, independientemente de los ingresos o el estado deducible. [11] En términos de admisión a la sala de emergencias, todos los costos de atención médica inmediata están cubiertos. [12]
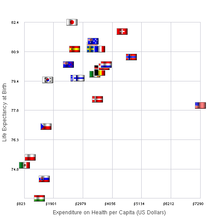

Noruega obtiene una puntuación muy alta en diferentes clasificaciones mundiales de desempeño en materia de atención sanitaria. Lo que es único en el sistema sanitario noruego es que el Estado financia casi todos los gastos que tendría un paciente. Los pacientes con gastos muy elevados debido a una enfermedad permanente reciben una deducción fiscal. [13]
En 2020, el 11,3% del PIB del país se destinó al gasto en salud, y solo alrededor del 14% de ese monto fue gasto privado (pagos de bolsillo), lo que refleja requisitos moderados de participación en los costos. [14] La participación pública del gasto en salud como proporción del gasto gubernamental total es solo de alrededor del 17%. [7]
El gobierno elabora cada año en diciembre un presupuesto sanitario para el año siguiente. Este presupuesto incluye todos los gastos del sector sanitario de Noruega. El parlamento sólo ha votado en algunas ocasiones fondos adicionales más adelante en el año, principalmente para hospitales. El estado del bienestar cuesta mucho mantenerlo y mejorarlo después de los niveles de inflación y de la calidad del año.
Las pensiones, reguladas después de la edad, son el mayor gasto en el apartado presupuestario que cubre la salud y el bienestar. El gobierno ha cambiado en el año 2018 la gestión de los gastos y la financiación del sector de la salud, con el objetivo de acortar la duración de las colas de espera y mejorar los servicios sanitarios. [15]
Los fondos para la atención hospitalaria se asignan a las autoridades sanitarias regionales después de que se aprueba el presupuesto para el año siguiente. Son ellas las responsables de distribuir los fondos financieros a los hospitales y otros servicios sanitarios a nivel local.
Después de la Segunda Guerra Mundial, el gobierno de Noruega decidió incluir la atención sanitaria nacional como uno de sus principales objetivos en el desarrollo del estado de bienestar. El estado es responsable de proporcionar servicios sanitarios buenos y necesarios para todos. [16] Esta responsabilidad se divide entre tres niveles de gobierno: el gobierno estatal, el condado y el consejo local [ aclaración necesaria ] . El gobierno es responsable de desarrollar leyes y aprobar proyectos de ley, pero el Departamento de Salud y Atención tiene la responsabilidad principal del funcionamiento diario y las operaciones de la política sanitaria y los servicios sanitarios en Noruega. [17] En 2001, todos los ciudadanos obtuvieron el derecho a tener un médico permanente en el área en la que viven. El consejo municipal de cada condado es responsable de este derecho, y también inicia acuerdos y cooperación con los médicos. [18] Esta mejora es una de las varias que Noruega tiene para ofrecer en materia de atención sanitaria. Las diversas reformas comparten el hilo común de que todas surgieron como reacción a sistemas ineficientes que no aprovechaban al máximo todos los recursos disponibles. Otra reforma importante que se produjo a principios del siglo XXI fue la reforma sanitaria de 2002.
En 2002, el gobierno asumió la responsabilidad de administrar los hospitales del país. Kjell Magne Bondevik era el primer ministro en ese momento. Era el líder del partido KrF y encabezaba el gobierno de coalición (junto con los partidos Høyre y Venstre ). Hasta entonces, los hospitales en Noruega eran administrados por el condado y el ayuntamiento. El objetivo de las reformas era mejorar la calidad de la atención médica, administrar los hospitales de manera más eficiente que antes y hacer que la atención médica estuviera disponible por igual para todos en el país. [18] La reforma se inspiró en el movimiento de Nueva Gestión Pública , y se realizaron cambios importantes de acuerdo con estos principios. Los hospitales y servicios se organizaron en cinco empresas sanitarias regionales. Se trata de entidades jurídicas independientes organizadas y operadas como corporaciones, con algunas diferencias: las empresas sanitarias son propiedad exclusiva del gobierno, no pueden declararse en quiebra y están garantizadas por el gobierno. El gobierno también les presta y les da financiación con fondos estatales. [19] La reforma tuvo cierto éxito. Las listas de espera de pacientes antes de recibir tratamiento se redujeron en casi 20 mil pacientes. Sin embargo, el gasto en atención médica en Noruega aumentó y, después de un año, el déficit financiero alcanzó casi 3.1 mil millones. [20] Además, las mejoras en la eficiencia de los tratamientos han afectado la experiencia del paciente, ya que pasan menos tiempo con el médico y, a veces, deben abandonar el hospital el mismo día de su ingreso.
Noruega no produce la mayor parte de los medicamentos que se consumen en el país, sino que importa la mayoría de los que se utilizan en su sistema de salud, lo que ha provocado que la mayoría de los residentes tengan que pagar el precio completo de cualquier receta. La exportación de medicamentos está supervisada por el Ministerio de Salud y Servicios Asistenciales. La cobertura de seguros para los medicamentos importados del exterior está gestionada por la Administración Noruega de Economía de la Salud (HELFO). [21]
Noruega tiene cuatro Autoridades Sanitarias Regionales designadas: Autoridad Sanitaria Regional del Norte de Noruega , Autoridad Sanitaria Regional del Centro de Noruega , Autoridad Sanitaria Regional del Oeste de Noruega y Autoridad Sanitaria Regional del Sur y Este de Noruega . [22] De acuerdo con la Ley de Derechos de los Pacientes, [23] todas las personas elegibles tienen derecho a elegir el hospital al que van a recibir tratamiento. [24]
El sistema de atención sanitaria noruego fue clasificado en el puesto número 11 en desempeño general por la Organización Mundial de la Salud [25] en un informe de 2000 que evaluaba los sistemas de atención sanitaria de cada una de las 191 naciones miembros de las Naciones Unidas . Según el índice de consumo de salud de Euro , en 2015 el sistema de salud noruego estaba clasificado en tercer lugar en Europa, pero tenía listas de espera inexplicablemente largas [26] ya que 270.000 noruegos estaban esperando tratamiento médico en 2012-13. [27] [28] [29] En la publicación de la OCDE Health at a Glance 2011 , Noruega tenía uno de los tiempos de espera más largos para cirugía electiva y citas con especialistas entre once países encuestados. [30] Sin embargo, el gobierno noruego ha tenido éxito en la reducción de los tiempos de espera promedio para la atención hospitalaria en los últimos años. [31] [32] [33] [34]
Todas las mujeres embarazadas en Noruega tienen derecho a recibir atención de maternidad por parte de una partera en un centro de atención de salud maternoinfantil o de su médico general.
Por lo general, se realizan ocho consultas prenatales, incluida una ecografía de detección durante el embarazo. Las consultas son gratuitas y las empleadas embarazadas tienen derecho a tiempo libre remunerado para asistir a las consultas prenatales. [38]
En 2017 nacieron 56.600 niños, 2.300 menos que el año anterior, lo que arrojó una tasa de fecundidad total de 1,62 hijos por mujer, la más baja registrada en Noruega hasta la fecha. [39]
En 2017 se registraron 139 niños nacidos muertos, lo que equivale a 2,4 muertes por cada 1.000 nacidos y es la cifra más baja jamás registrada.
En Noruega 2015: Densidad de personal de enfermería y obstetricia (por cada 1000 habitantes). Valor: 17,824. Esto incluye a las parteras y enfermeras en ejercicio. Fuente de los datos: Datos de salud de la OCDE, consultados en octubre de 2017. Región de la OMS: Europa Fecha de entrada en vigor: 26 de febrero de 2018 [40]
La incidencia mundial de muchas enfermedades infecciosas ha disminuido. Una de las principales causas es el aumento del nivel de vida y la mejora de las condiciones de higiene, así como la prevalencia de las vacunas. No obstante, el aumento de los viajes internacionales y de la importación de alimentos está provocando un aumento de algunas enfermedades infecciosas en Noruega, como algunas infecciones transmitidas por alimentos y las infecciones causadas por bacterias resistentes a los antibióticos. [41] Los pacientes están exentos de compartir los costos de las visitas, las pruebas y los tratamientos de todas las enfermedades infecciosas que se consideran una amenaza para la salud pública. [42]
La tuberculosis es la enfermedad más infecciosa del mundo y supone un importante reto para la atención sanitaria mundial. Sin embargo, en Noruega sigue disminuyendo el número de casos de tuberculosis.
En 2017, se notificaron al Instituto de Salud Pública un total de 261 pacientes con tuberculosis . Esto supone una disminución respecto de años anteriores. Durante los últimos veinte años, el número más alto de pacientes con tuberculosis fue de 392 en 2013. Esto convierte a Noruega en uno de los países con la menor incidencia de tuberculosis del mundo. Las diferencias en la carga mundial de enfermedad por tuberculosis también se reflejan en las disparidades de las tasas de infección dentro de Noruega, donde se pueden observar importantes desigualdades basadas en el país de origen de las personas. Solo el 11 por ciento de los pacientes notificados con enfermedad de tuberculosis en 2017 nacieron en Noruega, y solo la mitad de ellos tenían padres nacidos en Noruega. [43]
El número de casos de tuberculosis multirresistente oscila entre cuatro y once casos por año. En 2017, se diagnosticó tuberculosis multirresistente a nueve pacientes. Ninguno de ellos había desarrollado resistencia durante el tratamiento en Noruega. [43]
La mayoría de los casos de tuberculosis en Noruega se detectan de forma temprana y, por lo tanto, no se transmiten, es decir, se consideran latentes.
Una parte importante de la labor de lucha contra la tuberculosis en Noruega consiste en garantizar que se ofrezca tratamiento preventivo a las personas con un mayor riesgo de desarrollar la enfermedad postinfección. Además de las personas que se cree que han contraído la enfermedad recientemente, los grupos de alto riesgo incluyen a los niños y a las personas con el sistema inmunitario debilitado.
Según el Instituto de Salud Pública, el número de personas que reciben tratamiento preventivo es todavía demasiado bajo. Se espera que el número de tratamientos preventivos sea mayor que el número de personas tratadas por tuberculosis, pero en varios condados estos grupos son aproximadamente iguales. [43]
La infección por VIH está presente en todos los países del mundo. ONUSIDA estima que a finales de 2016 aproximadamente 36,7 millones de personas vivían con la infección por VIH, de las cuales aproximadamente 17 millones tenían acceso a tratamiento antiviral. Desde el inicio de la epidemia del VIH, se estima que aproximadamente 78 millones de personas han sido infectadas por el VIH y aproximadamente 35 millones de personas han muerto por enfermedades relacionadas con el sida. A nivel mundial, las mujeres representan el 52% de las personas infectadas por el VIH. Alrededor del 69% de las personas infectadas por el VIH viven en el África subsahariana. En 2016, alrededor de 1,8 millones de personas contrajeron el VIH. Este es el número más bajo de nuevos diagnósticos desde mediados de la década de 1990. [44]
En Noruega, la infección por VIH y el sida también han estado presentes y desde 1983 el Instituto de Salud Pública de Oslo ha estado observando y realizando análisis estadísticos, mostrando una incidencia baja en general. En 2017, hubo 18 personas diagnosticadas con sida y 213 personas diagnosticadas con VIH. [45]
Las personas que dan positivo en la prueba del VIH son derivadas a un médico con buenos conocimientos sobre el VIH. El tratamiento de la infección por VIH suele estar a cargo de un servicio de salud especializado en el hospital. En el caso de las personas que viven lejos de un hospital, el médico local puede colaborar con los especialistas para ofrecer el mejor apoyo local posible. [46]
Noruega considera la Agenda 2030 con sus 17 Objetivos de Desarrollo Sostenible (ODS) como una hoja de ruta global transformadora para los esfuerzos nacionales e internacionales encaminados a erradicar la pobreza extrema, al tiempo que se protegen los límites planetarios y se promueve la prosperidad, la paz y la justicia. [47]
Noruega también participó en la revisión nacional voluntaria de 2016 del foro político de alto nivel sobre desarrollo sostenible. [48]
Los informes de las Naciones Unidas y diversos índices internacionales muestran que Noruega ocupa un lugar destacado en cuanto a la implementación global de los ODS. Al mismo tiempo, es evidente que la implementación de la Agenda 2030 también será exigente para Noruega. [48]
El Gobierno ha identificado una serie de objetivos que plantean desafíos particulares para su seguimiento a nivel nacional en Noruega. Estos desafíos se relacionan con varios de los ODS y las tres dimensiones del desarrollo sostenible: social, económica y ambiental. Los objetivos que probablemente seguirán siendo el foco de atención política y de desarrollo de políticas son los relacionados con el consumo y la producción sostenibles, la salud y la educación, la igualdad, el empleo y la migración. El Gobierno está dando prioridad a garantizar una educación y un empleo de calidad, especialmente para los jóvenes y las personas en riesgo de marginación. Se trata de una contribución importante para hacer realidad la visión de la Agenda 2030 de no dejar a nadie atrás. Los desafíos que se han identificado a nivel nacional son:
{{cite book}}: CS1 maint: varios nombres: lista de autores ( enlace )