.jpg/440px-Retina_Group_slit_lamp_(side_view).jpg)
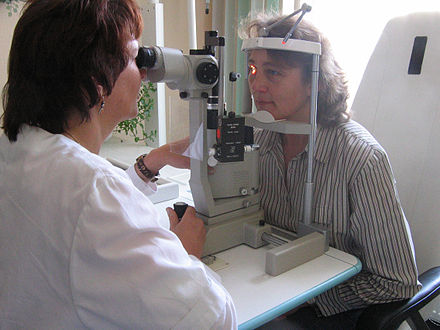
En oftalmología y optometría , una lámpara de hendidura es un instrumento que consta de una fuente de luz de alta intensidad que puede enfocarse para hacer brillar una fina lámina de luz en el ojo. Se utiliza junto con un biomicroscopio. La lámpara facilita el examen del segmento anterior y posterior del ojo humano , que incluye el párpado , la esclerótica , la conjuntiva , el iris , el cristalino natural y la córnea . El examen binocular con lámpara de hendidura proporciona una vista estereoscópica ampliada de las estructuras oculares en detalle, lo que permite realizar diagnósticos anatómicos para una variedad de afecciones oculares. Se utiliza una segunda lente portátil para examinar la retina .
En el desarrollo de la lámpara de hendidura surgieron dos tendencias contradictorias. Una tendencia se originó a partir de la investigación clínica y tenía como objetivo aplicar la tecnología cada vez más compleja y avanzada de la época. [1] La segunda tendencia se originó en la práctica oftalmológica y apuntaba a la perfección técnica y la restricción a métodos útiles. El primer hombre al que se le atribuyen avances en este campo fue Hermann von Helmholtz (1850) cuando inventó el oftalmoscopio . [2]
En oftalmología y optometría , el instrumento se denomina "lámpara de hendidura", aunque más correctamente se denomina "instrumento de lámpara de hendidura". [3] El instrumento actual es una combinación de dos desarrollos separados, el microscopio corneal y la propia lámpara de hendidura. El primer concepto de lámpara de hendidura se remonta a 1911 y se le atribuye a Allvar Gullstrand y su "gran oftalmoscopio sin reflejos". [3] El instrumento fue fabricado por Zeiss y consistía en un iluminador especial conectado a una pequeña base de soporte a través de una columna vertical ajustable. La base podía moverse libremente sobre una placa de vidrio. El iluminador empleó una mirada de Nernst que luego se convirtió en una rendija mediante un simple sistema óptico. [4] Sin embargo, el instrumento nunca recibió mucha atención y el término "lámpara de hendidura" no volvió a aparecer en ninguna literatura hasta 1914.
No fue hasta 1919 que se realizaron varias mejoras en la lámpara de hendidura Gullstrand realizada por Vogt Henker. En primer lugar, se realizó una conexión mecánica entre la lámpara y la lente oftalmoscópica . Esta unidad de iluminación se montó en la columna de la mesa con un doble brazo articulado. El microscopio binocular estaba apoyado sobre un pequeño soporte y podía moverse libremente sobre la mesa. Posteriormente se utilizó para ello una platina de deslizamiento transversal. Vogt introdujo la iluminación de Koehler y la luz rojiza de Nernst fue reemplazada por una lámpara incandescente más brillante y blanca . [4] Mención especial merecen los experimentos que siguieron a las mejoras de Henker en 1919. En sus mejoras, la lámpara Nitra fue reemplazada por una lámpara de arco de carbón con un filtro de líquido. En ese momento se reconoció la gran importancia de la temperatura del color y la luminancia de la fuente de luz para los exámenes con lámpara de hendidura y se crearon las bases para los exámenes con luz libre de rojos. [4]
En el año 1926 se rediseñó el instrumento de la lámpara de hendidura. La disposición vertical del proyector facilitó su manejo. Por primera vez, el eje que pasa por el ojo del paciente se fijó a lo largo de un eje giratorio común, aunque el instrumento todavía carecía de una plataforma de deslizamiento transversal coordinada para el ajuste del instrumento. La importancia de la iluminación focal aún no se había reconocido plenamente. [5]
En 1927, se desarrollaron cámaras estéreo y se agregaron a la lámpara de hendidura para promover su uso y aplicación. En 1930, Rudolf Theil desarrolló aún más la lámpara de hendidura, impulsado por Hans Goldmann . [6] Los ajustes de coordenadas horizontales y verticales se realizaron con tres elementos de control en la plataforma de deslizamiento transversal. El eje de giro común para el microscopio y el sistema de iluminación estaba conectado a la platina de portaobjetos, lo que permitía llevarlo a cualquier parte del ojo a examinar. [7] En 1938 se realizó una mejora adicional. Por primera vez se utilizó una palanca de control o joystick para permitir el movimiento horizontal.
Después de la Segunda Guerra Mundial, la lámpara de hendidura volvió a mejorarse. En esta mejora particular, el proyector de hendidura podría girarse continuamente a lo largo de la parte frontal del microscopio . Esto se mejoró nuevamente en 1950, cuando una empresa llamada Littmann rediseñó la lámpara de hendidura. Adoptaron el control del joystick del instrumento Goldmann y la trayectoria de iluminación presente en el instrumento Comberg. Además, Littmann añadió el sistema de telescopio estéreo con un cambiador de aumento de objetivo común. [8]
En 1965 se produjo la lámpara de hendidura modelo 100/16 basada en la lámpara de hendidura de Littmann. Pronto le siguió la lámpara de hendidura modelo 125/16 en 1972. La única diferencia entre los dos modelos era su distancia de funcionamiento de 100 mm a 125 mm. Con la introducción de la lámpara de hendidura fotográfica fueron posibles mayores avances. En 1976, el desarrollo de la lámpara de hendidura modelo 110 y las lámparas de hendidura fotográficas 210/211 fueron una innovación en la que cada una se construyó a partir de módulos estándar que permitían una amplia gama de configuraciones diferentes. [9] Al mismo tiempo, las lámparas halógenas reemplazaron los sistemas de iluminación más antiguos para hacerlos más brillantes y esencialmente con calidad de luz diurna. A partir de 1994 se introdujeron nuevas lámparas de hendidura que aprovechaban las nuevas tecnologías. El último gran desarrollo fue en 1996 en el que se incluyeron nuevas ópticas para lámparas de hendidura. [9] Véase también "De la iluminación lateral a la lámpara de hendidura: un resumen de la historia médica". [10]
Mientras el paciente está sentado en la silla de examen, apoya la barbilla y la frente en un área de apoyo para estabilizar la cabeza. Utilizando el biomicroscopio, el oftalmólogo u optometrista procede a examinar el ojo del paciente. Se puede tocar el costado del ojo con una fina tira de papel, teñida con fluoresceína , un tinte fluorescente; esto tiñe la película lagrimal en la superficie del ojo para facilitar el examen. El tinte se elimina naturalmente del ojo mediante las lágrimas .
Una prueba posterior puede implicar la colocación de gotas en el ojo para dilatar las pupilas . Las gotas tardan entre 15 y 20 minutos en hacer efecto, después de lo cual se repite el examen, permitiendo examinar la parte posterior del ojo. Los pacientes experimentarán cierta sensibilidad a la luz durante algunas horas después de este examen y las gotas dilatadoras también pueden causar un aumento de la presión en el ojo, lo que provoca náuseas y dolor. Se recomienda a los pacientes que experimenten síntomas graves que busquen atención médica de inmediato.
Los adultos no necesitan preparación especial para la prueba; sin embargo, los niños pueden necesitar cierta preparación, según la edad, las experiencias previas y el nivel de confianza.
Se requieren varios métodos de iluminación con lámpara de hendidura para aprovechar al máximo el biomicroscopio con lámpara de hendidura. Existen principalmente seis tipos de opciones de iluminación: [ cita necesaria ]
La iluminación oscilatoria a veces se considera una técnica de iluminación. [11] La observación con una sección óptica o iluminación focal directa es el método de examen más utilizado con la lámpara de hendidura. En este método los ejes de la trayectoria de iluminación y visión se cruzan en la zona de los medios oculares anteriores a examinar, por ejemplo en las distintas capas de la córnea. [12]

Si los medios, especialmente el de la córnea, son opacos, las imágenes de corte óptico a menudo son imposibles dependiendo de la gravedad. En estos casos, se puede utilizar con ventaja la iluminación difusa. Para ello, la rendija se abre muy ampliamente y se genera una iluminación de estudio difusa y atenuada insertando una pantalla de vidrio esmerilado o un difusor en el camino de iluminación. [13] La iluminación de "haz amplio" es el único tipo que tiene la fuente de luz completamente abierta. Su objetivo principal es iluminar la mayor parte del ojo y sus anexos a la vez para la observación general. [14]

La observación con una sección óptica o iluminación focal directa es el método más utilizado. Se logra dirigiendo un haz de altura completa, desde la línea del cabello hasta un ancho medio y un brillo medio de manera oblicua hacia el ojo y enfocándolo en la córnea de modo que un bloque cuadrilátero de luz ilumine los medios transparentes del ojo. El brazo de visualización y el brazo de iluminación se mantienen parafocales. Este tipo de iluminación es útil para la localización de profundidad. La iluminación focal directa se utiliza para clasificar las células y ensanchar la cámara anterior acortando la altura del haz a 2 a 1 mm. [15]
La reflexión especular, o iluminación reflejada, es como las manchas de reflejo que se ven en la superficie del agua de un lago iluminada por el sol. Para lograr la reflexión especular, el examinador dirige un haz de luz de mediano a estrecho (debe ser más grueso que una sección óptica) hacia el ojo desde el lado temporal. El ángulo de iluminación debe ser amplio (50°-60°) en relación con el eje de observación del examinador (que debe estar ligeramente nasal al eje visual del paciente). Una zona brillante de reflexión especular será evidente en el epitelio corneal periférico medio temporal. Se utiliza para ver el contorno endotelial de la córnea. [dieciséis]

En determinados casos, la iluminación mediante sección óptica no proporciona suficiente información o es imposible. Este es el caso, por ejemplo, cuando zonas o espacios más grandes y extensos de los medios oculares son opacos. Entonces se absorbe la luz dispersada que normalmente no es muy brillante. Una situación similar surge cuando se deben observar áreas detrás del cristalino. En este caso, el haz de observación debe pasar por una serie de interfaces que pueden reflejar y atenuar la luz. [17]

Con este método, la luz ingresa al ojo a través de una rendija estrecha a mediana (2 a 4 mm) hacia un lado del área a examinar. Para lograr esto, los ejes de la trayectoria de iluminación y visualización no se cruzan en el punto de enfoque de la imagen; el prisma de iluminación se descentra girándolo alrededor de su eje vertical fuera de su posición normal. De este modo, la luz reflejada e indirecta ilumina la zona de la cámara anterior o córnea a examinar. La zona corneal observada se encuentra entonces entre el tramo de luz incidente a través de la córnea y la zona irradiada del iris. Por tanto, la observación se realiza sobre un fondo comparativamente oscuro. [17]

En este tipo de iluminación se dirige un amplio haz de luz con un ángulo de incidencia extremadamente pequeño y con un prisma de iluminación descentrado lateralmente sobre la zona limbal de la córnea. El ajuste debe permitir que el haz de luz se transmita a través de las capas del parénquima corneal según el principio de reflexión total, permitiendo que la interfaz con la córnea quede brillantemente iluminada. El aumento debe seleccionarse de modo que se pueda ver toda la córnea de un vistazo. [18]

La observación del fondo de ojo se conoce mediante la oftalmología y el uso de cámaras de fondo de ojo . [ se necesita aclaración ] Sin embargo, con la lámpara de hendidura, la observación directa del fondo de ojo es imposible debido al poder refractivo de los medios oculares. En otras palabras: el punto lejano del ojo (punctum remotum) está tan lejos delante ( miopía ) o detrás ( hipermetropía ) que el microscopio no puede enfocarse. Sin embargo, el uso de ópticas auxiliares, generalmente como lentes, permite situar el punto lejano dentro del campo de enfoque del microscopio. Para ello se utilizan varias lentes auxiliares que varían en propiedades ópticas y aplicaciones prácticas. [19]
La prueba de Watzke-Allen es una prueba que se utiliza en el diagnóstico de un agujero macular de espesor total y también para evaluar la función de la retina después del cierre quirúrgico del agujero, con la ayuda de una lámpara de hendidura. [20] [21]
La mayoría de las lámparas de hendidura tienen cinco opciones de filtros de luz:
Las lámparas de hendidura producen luz con una longitud de onda de 450 a 500 nm, conocida como "azul cobalto". Esta luz es específicamente útil para buscar problemas en el ojo una vez teñido con fluoresceína . [22]


Hay dos tipos distintos de lámparas de hendidura según la ubicación de su sistema de iluminación:
En la lámpara de hendidura tipo Zeiss, la iluminación se encuentra debajo del microscopio. Este tipo de lámpara de hendidura lleva el nombre de la empresa fabricante Carl Zeiss .
En la lámpara de hendidura del tipo Haag Streit, la iluminación se encuentra encima del microscopio. Este tipo de lámpara de hendidura lleva el nombre de la empresa fabricante Haag Streit. [23] [24]
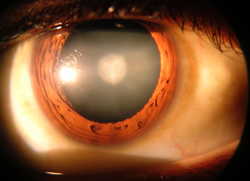
El examen con lámpara de hendidura puede detectar muchas enfermedades oculares, entre ellas:
Un signo que se puede observar en el examen con lámpara de hendidura es un "destellos", que ocurre cuando el haz de la lámpara de hendidura es visible en la cámara anterior. Esto ocurre cuando se rompe la barrera hemato-acuosa con la consiguiente exudación de proteínas. [25]