El cáncer es un grupo de enfermedades que implican un crecimiento anormal de células con el potencial de invadir o propagarse a otras partes del cuerpo. [2] [7] Estos contrastan con los tumores benignos , que no se propagan. [7] Los posibles signos y síntomas incluyen un bulto, sangrado anormal, tos prolongada, pérdida de peso inexplicable y un cambio en los movimientos intestinales . [1] Si bien estos síntomas pueden indicar cáncer, también pueden tener otras causas. [1] Más de 100 tipos de cánceres afectan a los humanos. [7]
El consumo de tabaco es la causa de alrededor del 22% de las muertes por cáncer. [2] Otro 10% se debe a la obesidad , la mala alimentación , la falta de actividad física o el consumo excesivo de alcohol . [2] [8] [9] Otros factores incluyen ciertas infecciones, la exposición a la radiación ionizante y los contaminantes ambientales. [3] La infección con virus, bacterias y parásitos específicos es un factor ambiental que causa aproximadamente el 16-18% de los cánceres en todo el mundo. [10] Estos agentes infecciosos incluyen Helicobacter pylori , hepatitis B , hepatitis C , infección por el virus del papiloma humano , virus de Epstein-Barr , virus linfotrópico T humano 1 , herpesvirus asociado al sarcoma de Kaposi y poliomavirus de células de Merkel . El virus de la inmunodeficiencia humana (VIH) no causa cáncer directamente, pero causa deficiencia inmunitaria que puede magnificar el riesgo debido a otras infecciones, a veces hasta varios miles de veces (en el caso del sarcoma de Kaposi ). Es importante destacar que se ha demostrado que la vacunación contra la hepatitis B y el virus del papiloma humano prácticamente elimina el riesgo de cánceres causados por estos virus en personas vacunadas con éxito antes de la infección.
Estos factores ambientales actúan, al menos en parte, modificando los genes de una célula. [11] Normalmente, se requieren muchos cambios genéticos antes de que se desarrolle el cáncer. [11] Aproximadamente entre el 5 y el 10 % de los cánceres se deben a defectos genéticos hereditarios. [12] El cáncer se puede detectar mediante ciertos signos y síntomas o pruebas de detección. [2] Luego, normalmente se investiga más a fondo mediante imágenes médicas y se confirma mediante una biopsia . [13]
El riesgo de desarrollar ciertos tipos de cáncer se puede reducir al no fumar, mantener un peso saludable, limitar el consumo de alcohol, comer muchas verduras, frutas y cereales integrales , vacunarse contra ciertas enfermedades infecciosas, limitar el consumo de carne procesada y carne roja y limitar la exposición a la luz solar directa. [14] [15] La detección temprana a través del cribado es útil para el cáncer de cuello uterino y colorrectal . [16] Los beneficios del cribado del cáncer de mama son controvertidos. [16] [17] El cáncer a menudo se trata con alguna combinación de radioterapia , cirugía, quimioterapia y terapia dirigida . [2] [4] El manejo del dolor y los síntomas son una parte importante de la atención. [2] Los cuidados paliativos son particularmente importantes en personas con enfermedad avanzada. [2] La posibilidad de supervivencia depende del tipo de cáncer y la extensión de la enfermedad al inicio del tratamiento. [11] En niños menores de 15 años en el momento del diagnóstico, la tasa de supervivencia a cinco años en el mundo desarrollado es en promedio del 80%. [18] Para el cáncer en los Estados Unidos, la tasa de supervivencia promedio a cinco años es del 66% para todas las edades. [5]
En 2015, alrededor de 90,5 millones de personas en todo el mundo tenían cáncer. [19] En 2019, los casos anuales de cáncer crecieron en 23,6 millones de personas y hubo 10 millones de muertes en todo el mundo, lo que representa aumentos con respecto a la década anterior del 26% y el 21%, respectivamente. [6] [20]
Los tipos más comunes de cáncer en los hombres son el cáncer de pulmón , el cáncer de próstata , el cáncer colorrectal y el cáncer de estómago . [21] [22] En las mujeres, los tipos más comunes son el cáncer de mama , el cáncer colorrectal, el cáncer de pulmón y el cáncer de cuello uterino . [11] [22] Si el cáncer de piel distinto del melanoma se incluyera en el total de casos nuevos de cáncer cada año, representaría alrededor del 40% de los casos. [23] [24] En los niños, la leucemia linfoblástica aguda y los tumores cerebrales son los más comunes, excepto en África, donde el linfoma no Hodgkin ocurre con mayor frecuencia. [18] En 2012, alrededor de 165.000 niños menores de 15 años fueron diagnosticados con cáncer. [21] El riesgo de cáncer aumenta significativamente con la edad, y muchos cánceres ocurren con mayor frecuencia en los países desarrollados. [11] Las tasas están aumentando a medida que más personas viven hasta una edad avanzada y se producen cambios en el estilo de vida en el mundo en desarrollo. [25] Los costos económicos totales mundiales del cáncer se estimaron en US$ 1,16 billones (equivalentes a US$ 1,62 billones en 2023) por año en 2010. [update][ 26]
La palabra proviene del griego antiguo καρκίνος , que significa «cangrejo» y «tumor». Los médicos griegos Hipócrates y Galeno , entre otros, notaron la similitud de los cangrejos con algunos tumores con venas hinchadas. La palabra fue introducida en inglés en el sentido médico moderno alrededor de 1600. [27]
Los cánceres comprenden una gran familia de enfermedades que implican un crecimiento anormal de células con el potencial de invadir o propagarse a otras partes del cuerpo. [2] [7] Forman un subconjunto de neoplasias . Una neoplasia o tumor es un grupo de células que han experimentado un crecimiento descontrolado y que a menudo formarán una masa o bulto, pero pueden distribuirse de forma difusa. [28] [29]
Todas las células tumorales presentan las seis características distintivas del cáncer . Estas características son necesarias para producir un tumor maligno. Entre ellas se incluyen: [30]
La progresión desde células normales a células que pueden formar una masa detectable hasta el cáncer implica múltiples pasos conocidos como progresión maligna. [30] [31]
Cuando el cáncer comienza, no produce síntomas. Los signos y síntomas aparecen a medida que la masa crece o se ulcera . Los hallazgos que resultan dependen del tipo y la ubicación del cáncer. Pocos síntomas son específicos . Muchos se presentan con frecuencia en personas que tienen otras afecciones. El cáncer puede ser difícil de diagnosticar y puede considerarse un " gran imitador ". [32]
Las personas con cáncer pueden volverse ansiosas o deprimidas después del diagnóstico. El riesgo de suicidio en personas con cáncer es aproximadamente el doble. [33]
Los síntomas locales pueden ocurrir debido a la masa del tumor o su ulceración. Por ejemplo, los efectos de masa del cáncer de pulmón pueden bloquear el bronquio dando como resultado tos o neumonía ; el cáncer de esófago puede causar estrechamiento del esófago , lo que dificulta o duele tragar; y el cáncer colorrectal puede llevar a estrechamiento o bloqueos en el intestino , afectando los hábitos intestinales. Las masas en los senos o los testículos pueden producir bultos observables. La ulceración puede causar sangrado que puede llevar a síntomas como tos con sangre (cáncer de pulmón), anemia o sangrado rectal (cáncer de colon), sangre en la orina (cáncer de vejiga) o sangrado vaginal anormal (cáncer de endometrio o cuello uterino). Aunque puede ocurrir dolor localizado en el cáncer avanzado, el tumor inicial generalmente es indoloro. Algunos cánceres pueden causar una acumulación de líquido dentro del tórax o el abdomen . [32]
Los síntomas sistémicos pueden ocurrir debido a la respuesta del cuerpo al cáncer. Estos pueden incluir fatiga, pérdida de peso involuntaria o cambios en la piel. [34] Algunos cánceres pueden causar un estado inflamatorio sistémico que conduce a pérdida muscular y debilidad continuas, conocidas como caquexia . [35]
Algunos tipos de cáncer, como la enfermedad de Hodgkin , las leucemias y los cánceres de hígado o de riñón , pueden causar fiebre persistente . [32]
La falta de aire, llamada disnea , es un síntoma común del cáncer y su tratamiento. Las causas de la disnea relacionada con el cáncer pueden incluir tumores en el pulmón o alrededor de él, vías respiratorias bloqueadas, líquido en los pulmones, neumonía o reacciones al tratamiento, incluida una respuesta alérgica . [36] El tratamiento para la disnea en pacientes con cáncer avanzado puede incluir ventiladores , ventilación de dos niveles, acupresión / reflexología e intervenciones no farmacológicas multicomponentes . [37]
Algunos síntomas sistémicos del cáncer son causados por hormonas u otras moléculas producidas por el tumor, conocidos como síndromes paraneoplásicos . Los síndromes paraneoplásicos comunes incluyen hipercalcemia , que puede causar alteración del estado mental , estreñimiento y deshidratación, o hiponatremia , que también puede causar alteración del estado mental, vómitos, dolores de cabeza o convulsiones. [38]
La metástasis es la propagación del cáncer a otras partes del cuerpo. Los tumores dispersos se denominan tumores metastásicos, mientras que el tumor original se denomina tumor primario. Casi todos los cánceres pueden hacer metástasis. [39] La mayoría de las muertes por cáncer se deben a cánceres que han hecho metástasis. [40]
La metástasis es común en las últimas etapas del cáncer y puede ocurrir a través de la sangre, el sistema linfático o ambos. Los pasos típicos de la metástasis son:
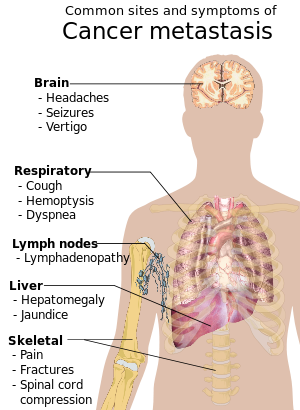
Los distintos tipos de cáncer tienden a hacer metástasis en órganos específicos. En general, los lugares más comunes donde se producen las metástasis son los pulmones , el hígado , el cerebro y los huesos . [39]
Si bien algunos tipos de cáncer se pueden curar si se detectan a tiempo, el cáncer metastásico es más difícil de tratar y controlar. No obstante, algunos tratamientos recientes están demostrando resultados alentadores. [41]


La mayoría de los cánceres, alrededor del 90-95% de los casos, se deben a mutaciones genéticas de factores ambientales y de estilo de vida. [3] El 5-10% restante se debe a la genética hereditaria . [3] El medio ambiente se refiere a cualquier causa que no sea hereditaria , como el estilo de vida, los factores económicos y de comportamiento y no solo la contaminación. [43] Los factores ambientales comunes que contribuyen a la muerte por cáncer incluyen el uso de tabaco (25-30%), la dieta y la obesidad (30-35%), las infecciones (15-20%), la radiación (tanto ionizante como no ionizante, hasta el 10%), la falta de actividad física y la contaminación. [3] [44] El estrés psicológico no parece ser un factor de riesgo para la aparición del cáncer, [45] [46] aunque puede empeorar los resultados en aquellos que ya tienen cáncer. [45]
Los factores ambientales o de estilo de vida que causaron el desarrollo de cáncer en un individuo pueden identificarse mediante el análisis de las firmas mutacionales de la secuenciación genómica del ADN tumoral. Por ejemplo, esto puede revelar si el cáncer de pulmón fue causado por el humo del tabaco, si el cáncer de piel fue causado por la radiación UV o si los cánceres secundarios fueron causados por un tratamiento de quimioterapia previo. [47]
El cáncer no suele ser una enfermedad transmisible . [48] Las excepciones incluyen transmisiones raras que ocurren con los embarazos y donantes ocasionales de órganos . Sin embargo, las enfermedades infecciosas transmisibles como la hepatitis B , el virus de Epstein-Barr , el virus del papiloma humano y el VIH pueden contribuir al desarrollo del cáncer. [ cita requerida ]

La exposición a determinadas sustancias se ha relacionado con tipos específicos de cáncer. Estas sustancias se denominan carcinógenos .
El humo del tabaco , por ejemplo, causa el 90% de los cánceres de pulmón. [49] El consumo de tabaco puede causar cáncer en todo el cuerpo, incluida la boca y la garganta, la laringe , el esófago , el estómago, la vejiga, los riñones, el cuello uterino, el colon/recto, el hígado y el páncreas . [50] [51] El humo del tabaco contiene más de cincuenta carcinógenos conocidos, incluidas las nitrosaminas y los hidrocarburos aromáticos policíclicos . [52]
El tabaco es responsable de aproximadamente una de cada cinco muertes por cáncer en todo el mundo [52] y de aproximadamente una de cada tres en el mundo desarrollado. [53] Las tasas de mortalidad por cáncer de pulmón en los Estados Unidos han reflejado los patrones de tabaquismo , con aumentos en el tabaquismo seguidos de aumentos dramáticos en las tasas de mortalidad por cáncer de pulmón y, más recientemente, disminuciones en las tasas de tabaquismo desde la década de 1950 seguidas de disminuciones en las tasas de mortalidad por cáncer de pulmón en hombres desde 1990. [54] [55]
En Europa occidental, el 10% de los cánceres en hombres y el 3% de los cánceres en mujeres se atribuyen a la exposición al alcohol, especialmente cánceres de hígado y del tracto digestivo. [56] El cáncer por exposición a sustancias relacionadas con el trabajo puede causar entre el 2 y el 20% de los casos, [57] causando al menos 200.000 muertes. [58] Cánceres como el cáncer de pulmón y el mesotelioma pueden provenir de la inhalación de humo de tabaco o fibras de amianto , o leucemia por exposición al benceno . [58]
Se sabe que la exposición al ácido perfluorooctanoico (PFOA), que se utiliza predominantemente en la producción de teflón , causa dos tipos de cáncer. [59] [60]
Los medicamentos de quimioterapia, como los compuestos a base de platino, son carcinógenos que aumentan el riesgo de cánceres secundarios [47]
La azatioprina , un medicamento inmunosupresor , es un carcinógeno que puede provocar el desarrollo de tumores primarios . [47]
La dieta, la inactividad física y la obesidad están relacionadas con hasta un 30-35% de las muertes por cáncer. [3] [61] En los Estados Unidos, el exceso de peso corporal está asociado con el desarrollo de muchos tipos de cáncer y es un factor en el 14-20% de las muertes por cáncer. [61] Un estudio del Reino Unido que incluye datos de más de 5 millones de personas mostró que un índice de masa corporal más alto está relacionado con al menos 10 tipos de cáncer y es responsable de alrededor de 12.000 casos cada año en ese país. [62] Se cree que la inactividad física contribuye al riesgo de cáncer, no solo a través de su efecto sobre el peso corporal, sino también a través de efectos negativos sobre el sistema inmunológico y el sistema endocrino . [61] Más de la mitad del efecto de la dieta se debe a la sobrenutrición (comer demasiado), en lugar de comer muy pocas verduras u otros alimentos saludables. [ cita requerida ]
Algunos alimentos específicos están relacionados con determinados tipos de cáncer. Una dieta rica en sal está relacionada con el cáncer gástrico . [63] La aflatoxina B1 , un contaminante frecuente de los alimentos, causa cáncer de hígado. [63] Masticar nueces de betel puede causar cáncer bucal. [63] Las diferencias nacionales en las prácticas alimentarias pueden explicar en parte las diferencias en la incidencia del cáncer. Por ejemplo, el cáncer gástrico es más común en Japón debido a su dieta rica en sal [64], mientras que el cáncer de colon es más común en los Estados Unidos. Los perfiles de cáncer de los inmigrantes reflejan los de su nuevo país, a menudo en una generación. [65]
En todo el mundo, aproximadamente el 18% de las muertes por cáncer están relacionadas con enfermedades infecciosas . [3] Esta proporción varía desde un máximo del 25% en África hasta menos del 10% en el mundo desarrollado. [3] Los virus [66] son los agentes infecciosos habituales que causan cáncer, pero las bacterias y los parásitos también pueden desempeñar un papel. Los oncovirus (virus que pueden causar cáncer humano) incluyen:
La infección bacteriana también puede aumentar el riesgo de cáncer, como se observa en
Las infecciones parasitarias asociadas con el cáncer incluyen:
La exposición a la radiación, como la radiación ultravioleta y el material radiactivo, es un factor de riesgo de cáncer. [70] [71] [72] Muchos cánceres de piel no melanoma se deben a la radiación ultravioleta, principalmente de la luz solar. [71] Las fuentes de radiación ionizante incluyen imágenes médicas y gas radón . [71]
La radiación ionizante no es un mutágeno particularmente fuerte . [73] La exposición residencial al gas radón , por ejemplo, tiene riesgos de cáncer similares a los del tabaquismo pasivo . [73] La radiación es una fuente más potente de cáncer cuando se combina con otros agentes cancerígenos, como el radón más el humo del tabaco. [73] La radiación puede causar cáncer en la mayoría de las partes del cuerpo, en todos los animales y a cualquier edad. Los niños tienen el doble de probabilidades de desarrollar leucemia inducida por radiación que los adultos; la exposición a la radiación antes del nacimiento tiene diez veces el efecto. [73]
El uso médico de la radiación ionizante es una fuente pequeña pero creciente de cánceres inducidos por radiación. La radiación ionizante puede utilizarse para tratar otros tipos de cáncer, pero en algunos casos puede inducir una segunda forma de cáncer. [73] También se utiliza en algunos tipos de imágenes médicas . [74]
La exposición prolongada a la radiación ultravioleta del sol puede provocar melanoma y otras neoplasias malignas de la piel. [75] Hay pruebas claras de que la radiación ultravioleta, especialmente la UVB de onda media no ionizante, es la causa de la mayoría de los cánceres de piel no melanoma , que son las formas más comunes de cáncer en el mundo. [75]
La Agencia Internacional para la Investigación sobre el Cáncer de la Organización Mundial de la Salud ha descrito la radiación de radiofrecuencia no ionizante de los teléfonos móviles, la transmisión de energía eléctrica y otras fuentes similares como un posible carcinógeno . [76] Sin embargo, la evidencia no ha respaldado una preocupación. [77] [70] Esto incluye que los estudios no han encontrado un vínculo consistente entre la radiación de los teléfonos móviles y el riesgo de cáncer. [78]
La gran mayoría de los cánceres no son hereditarios (esporádicos). Los cánceres hereditarios son causados principalmente por un defecto genético heredado. Menos del 0,3% de la población es portadora de una mutación genética que tiene un gran efecto en el riesgo de cáncer y estas causan menos del 3-10% de los cánceres. [79] Algunos de estos síndromes incluyen: ciertas mutaciones hereditarias en los genes BRCA1 y BRCA2 con un riesgo de más del 75% de cáncer de mama y cáncer de ovario , [79] y cáncer colorrectal hereditario sin poliposis (HNPCC o síndrome de Lynch), que está presente en aproximadamente el 3% de las personas con cáncer colorrectal , [80] entre otros.
Estadísticamente, para los cánceres que causan más mortalidad, el riesgo relativo de desarrollar cáncer colorrectal cuando un familiar de primer grado (padre, hermano o hijo) ha sido diagnosticado con él es de aproximadamente 2. [81] El riesgo relativo correspondiente es de 1,5 para el cáncer de pulmón, [82] y 1,9 para el cáncer de próstata . [83] Para el cáncer de mama, el riesgo relativo es de 1,8 si un familiar de primer grado lo desarrolló a los 50 años de edad o más, y de 3,3 si el familiar lo desarrolló cuando era menor de 50 años de edad. [84]
Las personas más altas tienen un mayor riesgo de cáncer porque tienen más células que las personas más bajas. Dado que la altura está determinada genéticamente en gran medida, las personas más altas tienen un mayor riesgo hereditario de cáncer. [85]
Algunas sustancias causan cáncer principalmente a través de sus efectos físicos, en lugar de químicos. [86] Un ejemplo destacado de esto es la exposición prolongada al amianto , fibras minerales naturales que son una de las principales causas del mesotelioma (cáncer de la membrana serosa ), generalmente la membrana serosa que rodea los pulmones. [86] Se cree que otras sustancias de esta categoría, incluidas las fibras naturales y sintéticas similares al amianto, como la wollastonita , la atapulgita , la lana de vidrio y la lana de roca , tienen efectos similares. [86] Los materiales particulados no fibrosos que causan cáncer incluyen cobalto y níquel metálicos en polvo y sílice cristalina ( cuarzo , cristobalita y tridimita ). [86] Por lo general, los carcinógenos físicos deben ingresar al cuerpo (como a través de la inhalación) y requieren años de exposición para producir cáncer. [86]
Los traumatismos físicos que provocan cáncer son relativamente raros. [87] Por ejemplo, no se han probado las afirmaciones de que la fractura de huesos provoca cáncer de huesos. [87] De manera similar, no se acepta que los traumatismos físicos sean causa de cáncer de cuello uterino, cáncer de mama o cáncer cerebral. [87] Una fuente aceptada es la aplicación frecuente y prolongada de objetos calientes al cuerpo. Es posible que las quemaduras repetidas en la misma parte del cuerpo, como las producidas por los calentadores kanger y kairo ( calentadores de manos de carbón ), puedan producir cáncer de piel, especialmente si también están presentes sustancias químicas cancerígenas. [87] El consumo frecuente de té hirviendo puede producir cáncer de esófago. [87] En general, se cree que el cáncer surge, o se fomenta un cáncer preexistente, durante el proceso de curación, en lugar de directamente por el traumatismo. [87] Sin embargo, las lesiones repetidas en los mismos tejidos pueden promover una proliferación celular excesiva, lo que podría aumentar las probabilidades de una mutación cancerosa. [ cita requerida ]
Se ha planteado la hipótesis de que la inflamación crónica causa directamente la mutación. [87] [88] La inflamación puede contribuir a la proliferación, supervivencia, angiogénesis y migración de células cancerosas al influir en el microambiente tumoral . [89] [90] Los oncogenes crean un microambiente pro-tumorigénico inflamatorio. [91]
Las hormonas también juegan un papel en el desarrollo del cáncer al promover la proliferación celular . [92] Los factores de crecimiento similares a la insulina y sus proteínas de unión juegan un papel clave en la proliferación, diferenciación y apoptosis de las células cancerosas , lo que sugiere una posible participación en la carcinogénesis. [93]
Las hormonas son agentes importantes en los cánceres relacionados con el sexo, como el cáncer de mama, endometrio , próstata, ovario y testículo , y también el cáncer de tiroides y el cáncer de huesos . [92] Por ejemplo, las hijas de mujeres que tienen cáncer de mama tienen niveles significativamente más altos de estrógeno y progesterona que las hijas de mujeres sin cáncer de mama. Estos niveles hormonales más altos pueden explicar su mayor riesgo de cáncer de mama, incluso en ausencia de un gen de cáncer de mama. [92] De manera similar, los hombres de ascendencia africana tienen niveles significativamente más altos de testosterona que los hombres de ascendencia europea y tienen un nivel correspondientemente más alto de cáncer de próstata. [92] Los hombres de ascendencia asiática, con los niveles más bajos de androstanediol glucurónido activador de testosterona , tienen los niveles más bajos de cáncer de próstata. [92]
Otros factores son relevantes: las personas obesas tienen niveles más altos de algunas hormonas asociadas con el cáncer y una mayor tasa de esos cánceres. [92] Las mujeres que toman terapia de reemplazo hormonal tienen un mayor riesgo de desarrollar cánceres asociados con esas hormonas. [92] Por otro lado, las personas que hacen mucho más ejercicio que el promedio tienen niveles más bajos de estas hormonas y un menor riesgo de cáncer. [92] El osteosarcoma puede ser promovido por las hormonas de crecimiento . [92] Algunos tratamientos y enfoques de prevención aprovechan esta causa al reducir artificialmente los niveles hormonales y, por lo tanto, desalentar los cánceres sensibles a las hormonas. [92 ]
Existe una asociación entre la enfermedad celíaca y un mayor riesgo de todos los tipos de cáncer. Las personas con enfermedad celíaca no tratada tienen un mayor riesgo, pero este riesgo disminuye con el tiempo después del diagnóstico y el tratamiento estricto. Esto puede deberse a la adopción de una dieta sin gluten , que parece tener un papel protector contra el desarrollo de neoplasias malignas en personas con enfermedad celíaca. Sin embargo, el retraso en el diagnóstico y el inicio de una dieta sin gluten parece aumentar el riesgo de neoplasias malignas. [94] Las tasas de cánceres gastrointestinales aumentan en personas con enfermedad de Crohn y colitis ulcerosa , debido a la inflamación crónica. Los inmunomoduladores y los agentes biológicos utilizados para tratar estas enfermedades pueden promover el desarrollo de neoplasias malignas extraintestinales. [95]
El cáncer es fundamentalmente una enfermedad de regulación del crecimiento tisular. Para que una célula normal se transforme en una célula cancerosa, los genes que regulan el crecimiento y la diferenciación celular deben estar alterados. [96]
Los genes afectados se dividen en dos grandes categorías. Los oncogenes son genes que promueven el crecimiento y la reproducción celular. Los genes supresores de tumores son genes que inhiben la división y la supervivencia celular. La transformación maligna puede ocurrir a través de la formación de nuevos oncogenes, la sobreexpresión inapropiada de oncogenes normales o por la subexpresión o desactivación de genes supresores de tumores. Por lo general, se requieren cambios en múltiples genes para transformar una célula normal en una célula cancerosa. [97]
Los cambios genéticos pueden ocurrir a distintos niveles y por distintos mecanismos. La ganancia o pérdida de un cromosoma entero puede ocurrir por errores en la mitosis . Más comunes son las mutaciones , que son cambios en la secuencia de nucleótidos del ADN genómico.
Las mutaciones a gran escala implican la eliminación o ganancia de una porción de un cromosoma. La amplificación genómica ocurre cuando una célula obtiene copias (a menudo 20 o más) de un locus cromosómico pequeño, que generalmente contiene uno o más oncogenes y material genético adyacente. La translocación ocurre cuando dos regiones cromosómicas separadas se fusionan de manera anormal, a menudo en una ubicación característica. Un ejemplo bien conocido de esto es el cromosoma Filadelfia , o la translocación de los cromosomas 9 y 22, que ocurre en la leucemia mieloide crónica y da como resultado la producción de la proteína de fusión BCR - abl , una tirosina quinasa oncogénica .
Las mutaciones a pequeña escala incluyen mutaciones puntuales, deleciones e inserciones, que pueden ocurrir en la región promotora de un gen y afectar su expresión , o pueden ocurrir en la secuencia codificante del gen y alterar la función o estabilidad de su producto proteico . La alteración de un solo gen también puede ser resultado de la integración de material genómico de un virus de ADN o retrovirus , lo que lleva a la expresión de oncogenes virales en la célula afectada y sus descendientes.
La replicación de los datos contenidos en el ADN de las células vivas puede dar lugar a algunos errores (mutaciones). El proceso incluye una serie de medidas complejas de prevención y corrección de errores que protegen a la célula contra el cáncer. Si se produce un error importante, la célula dañada puede autodestruirse mediante la muerte celular programada, denominada apoptosis . Si los procesos de control de errores fallan, las mutaciones sobrevivirán y se transmitirán a las células hijas .
Algunos entornos hacen que los errores sean más proclives a surgir y propagarse. Entre estos entornos se incluyen la presencia de sustancias perjudiciales llamadas carcinógenos , lesiones físicas repetidas, calor, radiación ionizante o hipoxia . [98]
Los errores que causan cáncer se autoamplifican y se acumulan, por ejemplo:
La transformación de una célula normal en cáncer es similar a una reacción en cadena causada por errores iniciales, que se combinan para dar lugar a errores más graves, cada uno de los cuales permite progresivamente que la célula escape a más controles que limitan el crecimiento normal del tejido. Este escenario similar a una rebelión es una indeseable supervivencia del más apto , donde las fuerzas impulsoras de la evolución trabajan en contra del diseño del cuerpo y la aplicación del orden. Una vez que el cáncer ha comenzado a desarrollarse, este proceso continuo, denominado evolución clonal , impulsa la progresión hacia etapas más invasivas . [99] La evolución clonal conduce a la heterogeneidad intratumoral (células cancerosas con mutaciones heterogéneas) que complica el diseño de estrategias de tratamiento efectivas y requiere un enfoque evolutivo para diseñar el tratamiento .
Las capacidades características desarrolladas por los cánceres se dividen en categorías, específicamente evasión de la apoptosis, autosuficiencia en señales de crecimiento, insensibilidad a señales anti-crecimiento, angiogénesis sostenida, potencial replicativo ilimitado, metástasis, reprogramación del metabolismo energético y evasión de la destrucción inmune. [30] [31]
La visión clásica del cáncer es la de un conjunto de enfermedades impulsadas por anomalías genéticas progresivas que incluyen mutaciones en genes supresores de tumores y oncogenes , y en anomalías cromosómicas . A principios del siglo XXI se identificó un papel para las alteraciones epigenéticas . [100]
Las alteraciones epigenéticas son modificaciones funcionalmente relevantes del genoma que no cambian la secuencia de nucleótidos. Ejemplos de tales modificaciones son los cambios en la metilación del ADN (hipermetilación e hipometilación), la modificación de histonas [101] y los cambios en la arquitectura cromosómica (causados por la expresión inapropiada de proteínas como HMGA2 o HMGA1 ). [102] Cada una de estas alteraciones regula la expresión génica sin alterar la secuencia de ADN subyacente . Estos cambios pueden permanecer a través de las divisiones celulares , perdurar durante varias generaciones y pueden considerarse equivalentes a las mutaciones.
Las alteraciones epigenéticas se producen con frecuencia en los cánceres. Como ejemplo, un estudio enumeró genes codificadores de proteínas cuya metilación se alteraba con frecuencia en relación con el cáncer de colon. Entre ellos se encontraban 147 genes hipermetilados y 27 hipometilados. De los genes hipermetilados, 10 estaban hipermetilados en el 100% de los cánceres de colon y muchos otros estaban hipermetilados en más del 50% de los cánceres de colon. [103]
Si bien se encuentran alteraciones epigenéticas en los cánceres, las alteraciones epigenéticas en los genes de reparación del ADN, que causan una expresión reducida de las proteínas de reparación del ADN, pueden ser de particular importancia. Dichas alteraciones pueden ocurrir en las primeras etapas de la progresión hacia el cáncer y son una posible causa de la inestabilidad genética característica de los cánceres. [104] [105] [106]
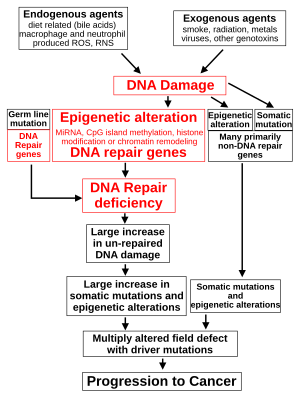
La expresión reducida de los genes de reparación del ADN altera la reparación del ADN. Esto se muestra en la figura en el cuarto nivel desde arriba. (En la figura, las palabras en rojo indican el papel central del daño del ADN y los defectos en la reparación del ADN en la progresión al cáncer). Cuando la reparación del ADN es deficiente, el daño del ADN permanece en las células a un nivel más alto de lo habitual (quinto nivel) y causa mayores frecuencias de mutación y/o epimutación (sexto nivel). Las tasas de mutación aumentan sustancialmente en células defectuosas en la reparación de desajustes del ADN [107] [108] o en la reparación recombinatoria homóloga (HRR). [109] Los reordenamientos cromosómicos y la aneuploidía también aumentan en las células defectuosas en HRR. [110]
Los niveles más elevados de daño del ADN provocan un aumento de la mutación (lado derecho de la figura) y una mayor epimutación. Durante la reparación de roturas de doble cadena de ADN o la reparación de otros daños del ADN, los sitios de reparación que no se han limpiado por completo pueden provocar el silenciamiento de genes epigenéticos. [111] [112]
La expresión deficiente de las proteínas de reparación del ADN debido a una mutación hereditaria puede aumentar los riesgos de cáncer. Las personas con un deterioro hereditario en cualquiera de los 34 genes de reparación del ADN (véase el artículo Trastorno por deficiencia en la reparación del ADN ) tienen un mayor riesgo de cáncer, y algunos defectos aseguran una probabilidad de cáncer del 100 % durante la vida (por ejemplo, las mutaciones del p53). [113] Las mutaciones de reparación del ADN de la línea germinal se indican en el lado izquierdo de la figura. Sin embargo, dichas mutaciones de la línea germinal (que causan síndromes de cáncer de alta penetración) son la causa de solo alrededor del 1 por ciento de los cánceres. [114]
En los cánceres esporádicos, las deficiencias en la reparación del ADN son causadas ocasionalmente por una mutación en un gen de reparación del ADN, pero con mucha más frecuencia son causadas por alteraciones epigenéticas que reducen o silencian la expresión de los genes de reparación del ADN. Esto se indica en la figura del tercer nivel. Muchos estudios de carcinogénesis inducida por metales pesados muestran que dichos metales pesados causan una reducción en la expresión de las enzimas de reparación del ADN, algunas a través de mecanismos epigenéticos. Se propone que la inhibición de la reparación del ADN es un mecanismo predominante en la carcinogenicidad inducida por metales pesados. Además, las alteraciones epigenéticas frecuentes de las secuencias de ADN codifican pequeños ARN llamados microARN (o miARN). Los miARN no codifican proteínas, pero pueden "dirigirse" a genes codificadores de proteínas y reducir su expresión.
Los cánceres suelen surgir de un conjunto de mutaciones y epimutaciones que confieren una ventaja selectiva que conduce a la expansión clonal (véase Defectos de campo en la progresión al cáncer ). Sin embargo, las mutaciones pueden no ser tan frecuentes en los cánceres como las alteraciones epigenéticas. Un cáncer promedio de mama o colon puede tener alrededor de 60 a 70 mutaciones que alteran las proteínas, de las cuales alrededor de tres o cuatro pueden ser mutaciones "impulsoras" y las restantes pueden ser mutaciones "pasajeras". [115]
La metástasis es la propagación del cáncer a otras partes del cuerpo. Los tumores dispersos se denominan tumores metastásicos, mientras que el tumor original se denomina tumor primario. Casi todos los cánceres pueden hacer metástasis. [39] La mayoría de las muertes por cáncer se deben a cánceres que han hecho metástasis. [40]
La metástasis es común en las últimas etapas del cáncer y puede ocurrir a través de la sangre o el sistema linfático o ambos. Los pasos típicos de la metástasis son la invasión local , la intravasación en la sangre o la linfa, la circulación a través del cuerpo, la extravasación en el nuevo tejido, la proliferación y la angiogénesis . Diferentes tipos de cánceres tienden a hacer metástasis en órganos específicos, pero en general los lugares más comunes donde se producen las metástasis son los pulmones , el hígado , el cerebro y los huesos . [39]
Las células normales normalmente generan solo alrededor del 30% de la energía de la glucólisis , [116] mientras que la mayoría de los cánceres dependen de la glucólisis para la producción de energía ( efecto Warburg ). [117] [118] Pero una minoría de tipos de cáncer dependen de la fosforilación oxidativa como fuente primaria de energía, incluyendo el linfoma , la leucemia y el cáncer de endometrio . [119] Sin embargo, incluso en estos casos, el uso de la glucólisis como fuente de energía rara vez supera el 60%. [116] Algunos cánceres utilizan la glutamina como principal fuente de energía, en parte porque proporciona el nitrógeno necesario para la síntesis de nucleótidos (ADN, ARN). [120] Las células madre cancerosas a menudo utilizan la fosforilación oxidativa o la glutamina como fuente primaria de energía. [121]

La mayoría de los cánceres se reconocen inicialmente debido a la aparición de signos o síntomas o mediante pruebas de detección . [122] Ninguna de estas conduce a un diagnóstico definitivo, que requiere el examen de una muestra de tejido por parte de un patólogo . [123] A las personas con sospecha de cáncer se las investiga con pruebas médicas . Estas comúnmente incluyen análisis de sangre , radiografías , tomografías computarizadas ( con contraste ) y endoscopia .
El diagnóstico del tejido a partir de la biopsia indica el tipo de célula que está proliferando, su grado histológico , anomalías genéticas y otras características. En conjunto, esta información es útil para evaluar el pronóstico y elegir el mejor tratamiento.
La citogenética y la inmunohistoquímica son otros tipos de análisis de tejidos. Estas pruebas proporcionan información sobre cambios moleculares (como mutaciones , genes de fusión y cambios cromosómicos numéricos ) y, por lo tanto, también pueden indicar el pronóstico y el mejor tratamiento.
El diagnóstico de cáncer puede causar angustia psicológica y las intervenciones psicosociales, como la terapia de conversación, pueden ayudar a las personas con esto. [124] Algunas personas optan por revelar ampliamente el diagnóstico; otras prefieren mantener la información privada, especialmente poco después del diagnóstico, o revelarla solo parcialmente o a personas seleccionadas. [125]

Los cánceres se clasifican según el tipo de célula a la que se asemejan las células tumorales y, por lo tanto, se presume que es el origen del tumor. Estos tipos incluyen:
Los cánceres se nombran generalmente utilizando -carcinoma , -sarcoma o -blastoma como sufijo, con la palabra latina o griega para el órgano o tejido de origen como raíz. Por ejemplo, los cánceres del parénquima hepático que surgen de células epiteliales malignas se denominan hepatocarcinoma , mientras que una malignidad que surge de células precursoras hepáticas primitivas se llama hepatoblastoma y un cáncer que surge de células grasas se llama liposarcoma . Para algunos cánceres comunes, se utiliza el nombre del órgano en inglés. Por ejemplo, el tipo más común de cáncer de mama se llama carcinoma ductal de mama . Aquí, el adjetivo ductal se refiere a la apariencia del cáncer bajo el microscopio, lo que sugiere que se ha originado en los conductos lácteos.
Los tumores benignos (que no son cánceres) se nombran utilizando el sufijo -oma con el nombre del órgano como raíz. Por ejemplo, un tumor benigno de células musculares lisas se llama leiomioma (el nombre común de este tumor benigno que aparece con frecuencia en el útero es fibroma ). De manera confusa, algunos tipos de cáncer utilizan el sufijo -noma , por ejemplo, melanoma y seminoma .
Algunos tipos de cáncer reciben su nombre según el tamaño y la forma de las células observadas en el microscopio, como el carcinoma de células gigantes, el carcinoma de células fusiformes y el carcinoma de células pequeñas .


La prevención del cáncer se define como la adopción de medidas activas para reducir el riesgo de padecerlo. [129] La gran mayoría de los casos de cáncer se deben a factores de riesgo ambientales. Muchos de estos factores ambientales son opciones de estilo de vida controlables. Por lo tanto, el cáncer generalmente se puede prevenir. [130] Entre el 70% y el 90% de los cánceres comunes se deben a factores ambientales y, por lo tanto, son potencialmente prevenibles. [131]
Más del 30% de las muertes por cáncer podrían prevenirse evitando factores de riesgo como: tabaco, exceso de peso / obesidad , mala alimentación, inactividad física , alcohol , infecciones de transmisión sexual y contaminación del aire. [132] Además, la pobreza podría considerarse un factor de riesgo indirecto en los cánceres humanos. [133] No todas las causas ambientales son controlables, como la radiación de fondo natural y los cánceres causados por trastornos genéticos hereditarios y, por lo tanto, no se pueden prevenir mediante el comportamiento personal.
En 2019, aproximadamente el 44 % de todas las muertes por cáncer (o aproximadamente 4,5 millones de muertes o aproximadamente 105 millones de años de vida ajustados por discapacidad perdidos ) se debieron a factores de riesgo claramente prevenibles , encabezados por el tabaquismo , el consumo de alcohol y el IMC alto , según un análisis sistemático de GBD . [128]
Aunque se han propuesto muchas recomendaciones dietéticas para reducir los riesgos de cáncer, la evidencia que las respalda no es definitiva. [14] [134] Los principales factores dietéticos que aumentan el riesgo son la obesidad y el consumo de alcohol. Se han implicado dietas bajas en frutas y verduras y altas en carne roja, pero las revisiones y los metanálisis no llegan a una conclusión consistente. [135] [136] Un metanálisis de 2014 no encontró relación entre frutas y verduras y cáncer. [137] El café se asocia con un riesgo reducido de cáncer de hígado . [138] Los estudios han vinculado el consumo excesivo de carne roja o procesada con un mayor riesgo de cáncer de mama, cáncer de colon y cáncer de páncreas , un fenómeno que podría deberse a la presencia de carcinógenos en las carnes cocinadas a altas temperaturas. [139] [140] En 2015, el IARC informó que comer carne procesada (p. ej., tocino , jamón , salchichas , salchichas ) y, en menor grado, carne roja , estaba relacionado con algunos tipos de cáncer. [141] [142]
Las recomendaciones dietéticas para la prevención del cáncer suelen incluir un énfasis en las verduras, las frutas, los cereales integrales y el pescado, y evitar la carne roja y procesada (ternera, cerdo, cordero), las grasas animales , los alimentos encurtidos y los carbohidratos refinados . [14] [134]
Los medicamentos se pueden utilizar para prevenir el cáncer en algunas circunstancias. [143] En la población general, los AINE reducen el riesgo de cáncer colorrectal ; sin embargo, debido a los efectos secundarios cardiovasculares y gastrointestinales, causan daño general cuando se usan para la prevención. [144] Se ha descubierto que la aspirina reduce el riesgo de muerte por cáncer en aproximadamente un 7%. [145] Los inhibidores de la COX-2 pueden disminuir la tasa de formación de pólipos en personas con poliposis adenomatosa familiar ; sin embargo, se asocia con los mismos efectos adversos que los AINE. [146] El uso diario de tamoxifeno o raloxifeno reduce el riesgo de cáncer de mama en mujeres de alto riesgo. [147] El beneficio versus el daño del inhibidor de la 5-alfa-reductasa como la finasterida no está claro. [148]
La suplementación con vitaminas no parece ser eficaz para prevenir el cáncer. [149] Si bien los niveles bajos de vitamina D en sangre se correlacionan con un mayor riesgo de cáncer, [150] [151] [152] no se ha determinado si esta relación es causal y si la suplementación con vitamina D es protectora. [153] [154] Una revisión de 2014 encontró que los suplementos no tenían un efecto significativo en el riesgo de cáncer. [154] Otra revisión de 2014 concluyó que la vitamina D3 puede disminuir el riesgo de muerte por cáncer (una muerte menos en 150 personas tratadas durante 5 años), pero se observaron preocupaciones con la calidad de los datos. [155]
La suplementación con betacaroteno aumenta las tasas de cáncer de pulmón en personas con alto riesgo. [156] La suplementación con ácido fólico no es eficaz para prevenir el cáncer de colon y puede aumentar los pólipos de colon. [157] No se ha demostrado que la suplementación con selenio reduzca el riesgo de cáncer. [158]
Se han desarrollado vacunas que previenen la infección por algunos virus cancerígenos . [159] La vacuna contra el virus del papiloma humano ( Gardasil y Cervarix ) disminuye el riesgo de desarrollar cáncer de cuello uterino . [159] La vacuna contra la hepatitis B previene la infección por el virus de la hepatitis B y, por lo tanto, disminuye el riesgo de cáncer de hígado. [159] Se recomienda la administración de vacunas contra el virus del papiloma humano y la hepatitis B cuando los recursos lo permitan. [160]
A diferencia de los esfuerzos de diagnóstico impulsados por los síntomas y signos médicos , la detección del cáncer implica esfuerzos para detectar el cáncer después de que se ha formado, pero antes de que aparezca cualquier síntoma notable. [161] Esto puede implicar un examen físico , análisis de sangre u orina o imágenes médicas . [161]
No se dispone de pruebas de detección del cáncer para muchos tipos de cáncer. Incluso cuando se dispone de pruebas, es posible que no se recomienden para todo el mundo. La detección universal o masiva implica la detección de todas las personas. [162] La detección selectiva identifica a las personas que tienen un riesgo mayor, como las personas con antecedentes familiares. [162] Se tienen en cuenta varios factores para determinar si los beneficios de la detección superan los riesgos y los costos de la detección. [161] Estos factores incluyen:
El Grupo de Trabajo de Servicios Preventivos de Estados Unidos (USPSTF) emite recomendaciones para varios tipos de cáncer:
Se realizan pruebas de detección de cáncer gástrico mediante fotofluorografía debido a la alta incidencia allí. [25]
Los grupos no oficiales recomiendan la realización de pruebas genéticas a las personas con alto riesgo de padecer ciertos tipos de cáncer. [160] [176] Los portadores de estas mutaciones pueden someterse a una vigilancia mejorada, quimioprevención o cirugía preventiva para reducir su riesgo posterior. [176]
Existen muchas opciones de tratamiento para el cáncer. Las principales incluyen cirugía, quimioterapia , radioterapia , terapia hormonal , terapia dirigida y cuidados paliativos . Los tratamientos que se utilizan dependen del tipo, la ubicación y el grado del cáncer, así como de la salud y las preferencias del paciente. El objetivo del tratamiento puede ser curativo o no. [ cita requerida ]
La quimioterapia es el tratamiento del cáncer con uno o más fármacos antineoplásicos citotóxicos ( agentes quimioterapéuticos ) como parte de un régimen estandarizado . El término abarca una variedad de fármacos, que se dividen en categorías amplias, como agentes alquilantes y antimetabolitos . [177] Los agentes quimioterapéuticos tradicionales actúan matando las células que se dividen rápidamente, una propiedad fundamental de la mayoría de las células cancerosas.
Se ha comprobado que la administración de fármacos citotóxicos combinados es mejor que la administración de un solo fármaco, un proceso denominado terapia combinada , que presenta una ventaja en las estadísticas de supervivencia y respuesta al tumor y en el progreso de la enfermedad. [178] Una revisión Cochrane concluyó que la terapia combinada era más eficaz para tratar el cáncer de mama metastásico. Sin embargo, en general no se sabe con certeza si la quimioterapia combinada produce mejores resultados de salud, cuando se consideran tanto la supervivencia como la toxicidad. [179]
La terapia dirigida es una forma de quimioterapia que se dirige a diferencias moleculares específicas entre las células cancerosas y las normales. Las primeras terapias dirigidas bloquearon la molécula del receptor de estrógeno , inhibiendo el crecimiento del cáncer de mama. Otro ejemplo común es la clase de inhibidores de Bcr-Abl , que se utilizan para tratar la leucemia mieloide crónica (LMC). [4] Actualmente, existen terapias dirigidas para muchos de los tipos de cáncer más comunes, incluidos el cáncer de vejiga , el cáncer de mama , el cáncer colorrectal , el cáncer de riñón , la leucemia , el cáncer de hígado , el cáncer de pulmón, el linfoma , el cáncer de páncreas , el cáncer de próstata , el cáncer de piel y el cáncer de tiroides , así como otros tipos de cáncer. [180]
La eficacia de la quimioterapia depende del tipo de cáncer y del estadio. En combinación con la cirugía, la quimioterapia ha demostrado ser útil en tipos de cáncer que incluyen cáncer de mama, cáncer colorrectal, cáncer de páncreas , sarcoma osteogénico , cáncer testicular , cáncer de ovario y ciertos cánceres de pulmón. [181] La quimioterapia es curativa para algunos cánceres, como algunas leucemias , [182] [183] ineficaz en algunos tumores cerebrales , [184] e innecesaria en otros, como la mayoría de los cánceres de piel no melanoma . [185] La efectividad de la quimioterapia a menudo está limitada por su toxicidad para otros tejidos del cuerpo. Incluso cuando la quimioterapia no proporciona una cura permanente, puede ser útil para reducir síntomas como el dolor o para reducir el tamaño de un tumor inoperable con la esperanza de que la cirugía sea posible en el futuro.
La radioterapia implica el uso de radiación ionizante en un intento de curar o mejorar los síntomas. Funciona dañando el ADN del tejido canceroso, lo que provoca una catástrofe mitótica que resulta en la muerte de las células cancerosas. [186] Para preservar los tejidos normales (como la piel o los órganos, que la radiación debe atravesar para tratar el tumor), se dirigen haces de radiación moldeados desde múltiples ángulos de exposición para que se crucen con el tumor, lo que proporciona una dosis mucho mayor allí que en el tejido sano circundante. Al igual que con la quimioterapia, los cánceres varían en su respuesta a la radioterapia. [187] [188] [189]
La radioterapia se utiliza en aproximadamente la mitad de los casos. La radiación puede provenir de fuentes internas ( braquiterapia ) o de fuentes externas. La radiación más común es la de rayos X de baja energía para tratar cánceres de piel, mientras que la de rayos X de mayor energía se utiliza para cánceres dentro del cuerpo. [190] La radiación se utiliza típicamente además de la cirugía y/o quimioterapia. Para ciertos tipos de cáncer, como el cáncer de cabeza y cuello en etapa temprana , se puede utilizar sola. [191] Se ha demostrado que la radioterapia después de la cirugía para metástasis cerebrales no mejora la supervivencia general de los pacientes en comparación con la cirugía sola. [192] Para la metástasis ósea dolorosa , se ha descubierto que la radioterapia es efectiva en aproximadamente el 70% de los pacientes. [191]
La cirugía es el principal método de tratamiento para la mayoría de los cánceres sólidos aislados y puede desempeñar un papel en la paliación y la prolongación de la supervivencia. Por lo general, es una parte importante del diagnóstico definitivo y la estadificación de los tumores, ya que generalmente se requieren biopsias. En el cáncer localizado, la cirugía generalmente intenta extirpar toda la masa junto con, en ciertos casos, los ganglios linfáticos de la zona. Para algunos tipos de cáncer, esto es suficiente para eliminar el cáncer. [181]
Los cuidados paliativos son tratamientos que intentan ayudar al paciente a sentirse mejor y pueden combinarse con un intento de tratar el cáncer. Los cuidados paliativos incluyen acciones para reducir el sufrimiento físico, emocional, espiritual y psicosocial. A diferencia del tratamiento que tiene como objetivo matar directamente las células cancerosas, el objetivo principal de los cuidados paliativos es mejorar la calidad de vida .
Las personas que se encuentran en todas las etapas del tratamiento del cáncer suelen recibir algún tipo de cuidados paliativos. En algunos casos, las organizaciones profesionales de especialidades médicas recomiendan que los pacientes y los médicos respondan al cáncer únicamente con cuidados paliativos. [193] Esto se aplica a los pacientes que: [194]
Los cuidados paliativos pueden confundirse con los cuidados paliativos y, por lo tanto, solo están indicados cuando las personas se acercan al final de su vida . Al igual que los cuidados paliativos, los cuidados paliativos intentan ayudar al paciente a afrontar sus necesidades inmediatas y aumentar su comodidad. A diferencia de los cuidados paliativos, los cuidados paliativos no requieren que las personas interrumpan el tratamiento dirigido contra el cáncer.
Varias guías médicas nacionales recomiendan cuidados paliativos tempranos para pacientes cuyo cáncer ha producido síntomas angustiantes o que necesitan ayuda para afrontar su enfermedad. En pacientes a los que se les diagnostica por primera vez enfermedad metastásica, los cuidados paliativos pueden estar indicados de inmediato. Los cuidados paliativos están indicados para pacientes con un pronóstico de vida de menos de 12 meses, incluso si se les administra un tratamiento agresivo. [195] [196] [197]
Desde 1997 se han utilizado diversas terapias que utilizan inmunoterapia , que estimulan o ayudan al sistema inmunológico a combatir el cáncer. Los enfoques incluyen: [198]
La terapia con láser utiliza luz de alta intensidad para tratar el cáncer mediante la reducción o destrucción de tumores o crecimientos precancerosos. Los láseres se utilizan con mayor frecuencia para tratar cánceres superficiales que se encuentran en la superficie del cuerpo o en el revestimiento de los órganos internos. Se utiliza para tratar el cáncer de piel de células basales y las etapas muy tempranas de otros como el cáncer de cuello uterino, pene, vagina, vulva y pulmón de células no pequeñas. A menudo se combina con otros tratamientos, como cirugía, quimioterapia o radioterapia. La termoterapia intersticial inducida por láser (LITT), o fotocoagulación láser intersticial , utiliza láseres para tratar algunos cánceres mediante hipertermia, que utiliza calor para reducir los tumores dañando o matando las células cancerosas. Los láseres son más precisos que la cirugía y causan menos daño, dolor, sangrado, hinchazón y cicatrices. Una desventaja es que los cirujanos deben tener una formación especializada. Puede ser más caro que otros tratamientos. [199]
Los tratamientos complementarios y alternativos contra el cáncer son un grupo diverso de terapias, prácticas y productos que no forman parte de la medicina convencional. [200] La "medicina complementaria" se refiere a los métodos y sustancias que se utilizan junto con la medicina convencional, mientras que la "medicina alternativa" se refiere a los compuestos que se utilizan en lugar de la medicina convencional. [201] La mayoría de las medicinas complementarias y alternativas para el cáncer no se han estudiado ni probado utilizando técnicas convencionales como los ensayos clínicos. Se han investigado algunos tratamientos alternativos y se ha demostrado que son ineficaces, pero aún se siguen comercializando y promoviendo. El investigador del cáncer Andrew J. Vickers afirmó: "La etiqueta 'no probada' es inapropiada para tales terapias; es hora de afirmar que muchas terapias alternativas contra el cáncer han sido 'refutadas'". [202]

Las tasas de supervivencia varían según el tipo de cáncer y la etapa en la que se diagnostica, y van desde la supervivencia mayoritaria hasta la mortalidad completa cinco años después del diagnóstico. Una vez que el cáncer ha hecho metástasis, el pronóstico normalmente empeora. Aproximadamente la mitad de los pacientes que reciben tratamiento para el cáncer invasivo (excluyendo el carcinoma in situ y los cánceres de piel no melanoma) mueren a causa de ese cáncer o de su tratamiento. [25] La mayoría de las muertes por cáncer se deben a metástasis del tumor primario. [204]
La supervivencia es peor en el mundo en desarrollo , [25] en parte porque los tipos de cáncer que son más comunes allí son más difíciles de tratar que los asociados con los países desarrollados . [205]
Las personas que sobreviven al cáncer desarrollan un segundo cáncer primario aproximadamente a una tasa dos veces mayor que las que nunca fueron diagnosticadas. [206] Se cree que el mayor riesgo se debe a la posibilidad aleatoria de desarrollar cualquier cáncer, la probabilidad de sobrevivir al primer cáncer, los mismos factores de riesgo que produjeron el primer cáncer, los efectos secundarios no deseados del tratamiento del primer cáncer (en particular la radioterapia) y un mejor cumplimiento de las pruebas de detección. [206]
Predicting short- or long-term survival depends on many factors. The most important are the cancer type and the patient's age and overall health. Those who are frail with other health problems have lower survival rates than otherwise healthy people. Centenarians are unlikely to survive for five years even if treatment is successful. People who report a higher quality of life tend to survive longer.[207] People with lower quality of life may be affected by depression and other complications and/or disease progression that both impairs quality and quantity of life. Additionally, patients with worse prognoses may be depressed or report poorer quality of life because they perceive that their condition is likely to be fatal.
People with cancer have an increased risk of blood clots in their veins which can be life-threatening.[208] The use of blood thinners such as heparin decrease the risk of blood clots but have not been shown to increase survival in people with cancer.[208] People who take blood thinners also have an increased risk of bleeding.[208]
Although extremely rare, some forms of cancer, even from an advanced stage, can heal spontaneously. This phenomenon is known as the spontaneous remission.[209]
Estimates are that in 2018, 18.1 million new cases of cancer and 9.6 million deaths occur globally.[211] About 20% of males and 17% of females will get cancer at some point in time while 13% of males and 9% of females will die from it.[211]
In 2008, approximately 12.7 million cancers were diagnosed (excluding non-melanoma skin cancers and other non-invasive cancers)[25] and in 2010 nearly 7.98 million people died.[212] Cancers account for approximately 16% of deaths. The most common as of 2018[update] are lung cancer (1.76 million deaths), colorectal cancer (860,000) stomach cancer (780,000), liver cancer (780,000), and breast cancer (620,000).[2] This makes invasive cancer the leading cause of death in the developed world and the second leading in the developing world.[25] Over half of cases occur in the developing world.[25]
Deaths from cancer were 5.8 million in 1990.[212] Deaths have been increasing primarily due to longer lifespans and lifestyle changes in the developing world.[25] The most significant risk factor for developing cancer is age.[213] Although it is possible for cancer to strike at any age, most patients with invasive cancer are over 65.[213] According to cancer researcher Robert A. Weinberg, "If we lived long enough, sooner or later we all would get cancer."[214] Some of the association between aging and cancer is attributed to immunosenescence,[215] errors accumulated in DNA over a lifetime[216] and age-related changes in the endocrine system.[217] Aging's effect on cancer is complicated by factors such as DNA damage and inflammation promoting it and factors such as vascular aging and endocrine changes inhibiting it.[218]
Some slow-growing cancers are particularly common, but often are not fatal. Autopsy studies in Europe and Asia showed that up to 36% of people have undiagnosed and apparently harmless thyroid cancer at the time of their deaths and that 80% of men develop prostate cancer by age 80.[219][220] As these cancers do not cause the patient's death, identifying them would have represented overdiagnosis rather than useful medical care.
The three most common childhood cancers are leukemia (34%), brain tumors (23%) and lymphomas (12%).[221] In the United States cancer affects about 1 in 285 children.[222] Rates of childhood cancer increased by 0.6% per year between 1975 and 2002 in the United States[223] and by 1.1% per year between 1978 and 1997 in Europe.[221] Death from childhood cancer decreased by half between 1975 and 2010 in the United States.[222]

Cancer has existed for all of human history.[224] The earliest written record regarding cancer is from c. 1600 BC in the Egyptian Edwin Smith Papyrus and describes breast cancer.[224] Hippocrates (c. 460 BC – c. 370 BC) described several kinds of cancer, referring to them with the Greek word καρκίνος karkinos (crab or crayfish).[224] This name comes from the appearance of the cut surface of a solid malignant tumor, with "the veins stretched on all sides as the animal the crab has its feet, whence it derives its name".[225] Galen stated that "cancer of the breast is so called because of the fancied resemblance to a crab given by the lateral prolongations of the tumor and the adjacent distended veins".[226]: 738 Celsus (c. 25 BC – 50 AD) translated karkinos into the Latin cancer, also meaning crab and recommended surgery as treatment.[224] Galen (2nd century AD) disagreed with the use of surgery and recommended purgatives instead.[224] These recommendations largely stood for 1000 years.[224]
In the 15th, 16th and 17th centuries, it became acceptable for doctors to dissect bodies to discover the cause of death.[227] The German professor Wilhelm Fabry believed that breast cancer was caused by a milk clot in a mammary duct. The Dutch professor Francois de la Boe Sylvius, a follower of Descartes, believed that all disease was the outcome of chemical processes and that acidic lymph fluid was the cause of cancer. His contemporary Nicolaes Tulp believed that cancer was a poison that slowly spreads and concluded that it was contagious.[228]
The physician John Hill described tobacco sniffing as the cause of nose cancer in 1761.[227] This was followed by the report in 1775 by British surgeon Percivall Pott that chimney sweeps' carcinoma, a cancer of the scrotum, was a common disease among chimney sweeps.[229] With the widespread use of the microscope in the 18th century, it was discovered that the 'cancer poison' spread from the primary tumor through the lymph nodes to other sites ("metastasis"). This view of the disease was first formulated by the English surgeon Campbell De Morgan between 1871 and 1874.[230]
Although many diseases (such as heart failure) may have a worse prognosis than most cases of cancer, cancer is the subject of widespread fear and taboos. The euphemism of "a long illness" to describe cancers leading to death is still commonly used in obituaries, rather than naming the disease explicitly, reflecting an apparent stigma.[231] Cancer is also euphemised as "the C-word";[232][233][234] Macmillan Cancer Support uses the term to try to lessen the fear around the disease.[235] In Nigeria, one local name for cancer translates into English as "the disease that cannot be cured".[236] This deep belief that cancer is necessarily a difficult and usually deadly disease is reflected in the systems chosen by society to compile cancer statistics: the most common form of cancer—non-melanoma skin cancers, accounting for about one-third of cancer cases worldwide, but very few deaths[237][238]—are excluded from cancer statistics specifically because they are easily treated and almost always cured, often in a single, short, outpatient procedure.[239]
Western conceptions of patients' rights for people with cancer include a duty to fully disclose the medical situation to the person, and the right to engage in shared decision-making in a way that respects the person's own values. In other cultures, other rights and values are preferred. For example, most African cultures value whole families rather than individualism. In parts of Africa, a diagnosis is commonly made so late that cure is not possible, and treatment, if available at all, would quickly bankrupt the family. As a result of these factors, African healthcare providers tend to let family members decide whether, when and how to disclose the diagnosis, and they tend to do so slowly and circuitously, as the person shows interest and an ability to cope with the grim news.[236] People from Asian and South American countries also tend to prefer a slower, less candid approach to disclosure than is idealized in the United States and Western Europe, and they believe that sometimes it would be preferable not to be told about a cancer diagnosis.[236] In general, disclosure of the diagnosis is more common than it was in the 20th century, but full disclosure of the prognosis is not offered to many patients around the world.[236]
In the United States and some other cultures, cancer is regarded as a disease that must be "fought" to end the "civil insurrection"; a War on Cancer was declared in the US. Military metaphors are particularly common in descriptions of cancer's human effects, and they emphasize both the state of the patient's health and the need to take immediate, decisive actions himself rather than to delay, to ignore or to rely entirely on others. The military metaphors also help rationalize radical, destructive treatments.[240][241]In the 1970s, a relatively popular alternative cancer treatment in the US was a specialized form of talk therapy, based on the idea that cancer was caused by a bad attitude.[242] People with a "cancer personality"—depressed, repressed, self-loathing and afraid to express their emotions—were believed to have manifested cancer through subconscious desire. Some psychotherapists claimed that treatment to change the patient's outlook on life would cure the cancer.[242] Among other effects, this belief allowed society to blame the victim for having caused the cancer (by "wanting" it) or having prevented its cure (by not becoming a sufficiently happy, fearless and loving person).[243] It also increased patients' anxiety, as they incorrectly believed that natural emotions of sadness, anger or fear shorten their lives.[243] The idea was ridiculed by Susan Sontag, who published Illness as Metaphor while recovering from treatment for breast cancer in 1978.[242] Although the original idea is now generally regarded as nonsense, the idea partly persists in a reduced form with a widespread, but incorrect, belief that deliberately cultivating a habit of positive thinking will increase survival.[243] This notion is particularly strong in breast cancer culture.[243]
One idea about why people with cancer are blamed or stigmatized, called the just-world fallacy, is that blaming cancer on the patient's actions or attitudes allows the blamers to regain a sense of control. This is based upon the blamers' belief that the world is fundamentally just and so any dangerous illness, like cancer, must be a type of punishment for bad choices, because in a just world, bad things would not happen to good people.[244]
The total health care expenditure on cancer in the US was estimated to be $80.2 billion in 2015.[245] Even though cancer-related health care expenditure have increased in absolute terms during recent decades, the share of health expenditure devoted to cancer treatment has remained close to 5% between the 1960s and 2004.[246][247] A similar pattern has been observed in Europe where about 6% of all health care expenditure are spent on cancer treatment.[248][249] In addition to health care expenditure and financial toxicity, cancer causes indirect costs in the form of productivity losses due to sick days, permanent incapacity and disability as well as premature death during working age. Cancer causes also costs for informal care. Indirect costs and informal care costs are typically estimated to exceed or equal the health care costs of cancer.[250][249]
In the United States, cancer is included as a protected condition by the Equal Employment Opportunity Commission (EEOC), mainly due to the potential for cancer having discriminating effects on workers.[251] Discrimination in the workplace could occur if an employer holds a false belief that a person with cancer is not capable of doing a job properly, and may ask for more sick leave than other employees. Employers may also make hiring or firing decisions based on misconceptions about cancer disabilities, if present. The EEOC provides interview guidelines for employers, as well as lists of possible solutions for assessing and accommodating employees with cancer.[251]
A study found women were around six times more likely to be divorced soon after a diagnosis of cancer compared to men.[252] Rate of separation for cancer-survivors showed correlations with race, age, income, and comorbidities in a study.[253] A review found a somewhat decreased divorce rate for most cancer types, and noted study heterogeneity and methodological weaknesses for many studies on effects of cancer on divorce.[254]

Because cancer is a class of diseases,[255][256] it is unlikely that there will ever be a single "cure for cancer" any more than there will be a single treatment for all infectious diseases.[257] Angiogenesis inhibitors were once incorrectly thought to have potential as a "silver bullet" treatment applicable to many types of cancer.[258] Angiogenesis inhibitors and other cancer therapeutics are used in combination to reduce cancer morbidity and mortality.[259]
Experimental cancer treatments are studied in clinical trials to compare the proposed treatment to the best existing treatment. Treatments that succeeded in one cancer type can be tested against other types.[260] Diagnostic tests are under development to better target the right therapies to the right patients, based on their individual biology.[261]
Cancer research focuses on the following issues:
The improved understanding of molecular biology and cellular biology due to cancer research has led to new treatments for cancer since US President Richard Nixon declared the "War on Cancer" in 1971. Since then, the country has spent over $200 billion on cancer research, including resources from public and private sectors.[262] The cancer death rate (adjusting for size and age of the population) declined by five percent between 1950 and 2005.[263]
Competition for financial resources appears to have suppressed the creativity, cooperation, risk-taking and original thinking required to make fundamental discoveries, unduly favoring low-risk research into small incremental advancements over riskier, more innovative research. Other consequences of competition appear to be many studies with dramatic claims whose results cannot be replicated and perverse incentives that encourage grantee institutions to grow without making sufficient investments in their own faculty and facilities.[264][263][265][266]
Virotherapy, which uses convert viruses, is being studied.
In the wake of the COVID-19 pandemic, there has been a worry that cancer research and treatment are slowing down.[267][268]
On 2 December 2023, Nano Today published a groundbreaking discovery involving "NK cell-engaging nanodrones" for targeted cancer treatment. The development of "NK cell-engaging nanodrones" represents a significant leap forward in cancer treatment, showcasing how cutting-edge nanotechnology and immunotherapy can be combined to target and eliminate cancer cells with unprecedented precision. These nanodrones are designed to harness the power of natural killer (NK) cells, which play a crucial role in the body's immune response against tumors. By directing these NK cells specifically to the sites of tumors, the nanodrones can effectively concentrate the immune system's attack on the cancer cells, potentially leading to better outcomes for patients.[269]
The key innovation here lies in the use of protein cage nanoparticle-based systems. These systems are engineered to carry signals that attract NK cells directly to the tumor, overcoming one of the major challenges in cancer immunotherapy: ensuring that the immune cells find and attack only the cancer cells without harming healthy tissue. This targeted approach not only increases the efficacy of the treatment but also minimizes side effects, a common concern with broader-acting cancer therapies.[269]
Cancer affects approximately 1 in 1,000 pregnant women. The most common cancers found during pregnancy are the same as the most common cancers found in non-pregnant women during childbearing ages: breast cancer, cervical cancer, leukemia, lymphoma, melanoma, ovarian cancer and colorectal cancer.[270]
Diagnosing a new cancer in a pregnant woman is difficult, in part because any symptoms are commonly assumed to be a normal discomfort associated with pregnancy. As a result, cancer is typically discovered at a somewhat later stage than average. Some imaging procedures, such as MRIs (magnetic resonance imaging), CT scans, ultrasounds and mammograms with fetal shielding are considered safe during pregnancy; some others, such as PET scans, are not.[270]
Treatment is generally the same as for non-pregnant women. However, radiation and radioactive drugs are normally avoided during pregnancy, especially if the fetal dose might exceed 100 cGy. In some cases, some or all treatments are postponed until after birth if the cancer is diagnosed late in the pregnancy. Early deliveries are often used to advance the start of treatment. Surgery is generally safe, but pelvic surgeries during the first trimester may cause miscarriage. Some treatments, especially certain chemotherapy drugs given during the first trimester, increase the risk of birth defects and pregnancy loss (spontaneous abortions and stillbirths).[270]
Elective abortions are not required and, for the most common forms and stages of cancer, do not improve the mother's survival. In a few instances, such as advanced uterine cancer, the pregnancy cannot be continued and in others, the patient may end the pregnancy so that she can begin aggressive chemotherapy.[270]
Some treatments can interfere with the mother's ability to give birth vaginally or to breastfeed.[270] Cervical cancer may require birth by Caesarean section. Radiation to the breast reduces the ability of that breast to produce milk and increases the risk of mastitis. Also, when chemotherapy is given after birth, many of the drugs appear in breast milk, which could harm the baby.[270]
Veterinary oncology, concentrating mainly on cats and dogs, is a growing specialty in wealthy countries and the major forms of human treatment such as surgery and radiotherapy may be offered. The most common types of cancer differ, but the cancer burden seems at least as high in pets as in humans. Animals, typically rodents, are often used in cancer research and studies of natural cancers in larger animals may benefit research into human cancer.[271]
Across wild animals, there is still limited data on cancer. Nonetheless, a study published in 2022, explored cancer risk in (non-domesticated) zoo mammals, belonging to 191 species, 110,148 individual, demonstrated that cancer is a ubiquitous disease of mammals and it can emerge anywhere along the mammalian phylogeny.[272] This research also highlighted that cancer risk is not uniformly distributed along mammals. For instance, species in the order Carnivora are particularly prone to be affected by cancer (e.g. over 25% of clouded leopards, bat-eared foxes and red wolves die of cancer), while ungulates (especially even-toed ungulates) appear to face consistently low cancer risks.
In non-humans, a few types of transmissible cancer have also been described, wherein the cancer spreads between animals by transmission of the tumor cells themselves. This phenomenon is seen in dogs with Sticker's sarcoma (also known as canine transmissible venereal tumor), and in Tasmanian devils with devil facial tumour disease (DFTD).[273]
The term environment refers not only to air, water, and soil but also to substances and conditions at home and at the workplace, including diet, smoking, alcohol, drugs, exposure to chemicals, sunlight, ionizing radiation, electromagnetic fields, infectious agents, etc. Lifestyle, economic and behavioral factors are all aspects of our environment.
the strongest conclusion derived from decades of research on stressors and cancer is that stressful events may be associated with decreased cancer survival but are probably not associated with disease incidence (Chida et al. 2008).
A certain irreducible background incidence of cancer is to be expected regardless of circumstances: mutations can never be absolutely avoided, because they are an inescapable consequence of fundamental limitations on the accuracy of DNA replication, as discussed in Chapter 5. If a human could live long enough, it is inevitable that at least one of his or her cells would eventually accumulate a set of mutations sufficient for cancer to develop.