




El software de gestión de la diabetes se refiere a herramientas de software que se ejecutan en computadoras personales y asistentes digitales personales para ayudar a las personas con diabetes tipo 1 y tipo 2 a administrar los datos asociados con:
La realización de tareas de autogestión periódicas, como la toma de medicación e insulina, el control del azúcar en sangre, el seguimiento de la dieta y el ejercicio físico, son realmente exigentes. [1] Por ello, el uso de aplicaciones relacionadas con la diabetes para registrar la dieta y la ingesta de medicación o el nivel de glucosa en sangre promete mejorar el estado de salud de los pacientes. [2] Hay muchos productos disponibles para ayudar a mantener registros y analizar tendencias relacionadas con el cuidado de la diabetes. Algunos admiten una sola herramienta para la diabetes, como un medidor de glucosa de un fabricante, [3] mientras que otros están destinados a interactuar con productos de muchos fabricantes. [4] Algunos programas de gestión de la diabetes se pueden descargar de forma gratuita o se pueden utilizar en línea, mientras que otros están a la venta (o son shareware). Algunos son sencillos y fáciles de utilizar para un solo usuario, mientras que otros tienen funciones muy potentes que admiten a muchos usuarios en un entorno clínico. [5] La aparición de dispositivos móviles fáciles de usar ha dado lugar a un renovado interés en las aplicaciones móviles para la diabetes, y existe un artículo de revisión de 2011 de las funciones disponibles actualmente en comparación con las recomendaciones basadas en la evidencia para la autogestión de la diabetes. [6]
Dependiendo del producto seleccionado, existen una variedad de características [7] que incluyen:
El ejemplo 1 muestra que un libro de registro puede combinar lecturas de varios medidores (como uno en casa y otro en el trabajo o la escuela) en un solo lugar. Las lecturas del desayuno, el almuerzo y la cena se alinean verticalmente para ayudar a buscar tendencias. El libro de registro colorea automáticamente el cuadro de rojo para un nivel bajo de azúcar en sangre y de azul para un nivel alto de azúcar en sangre. En el gráfico de ejemplo, es fácil visualizar un patrón: las mañanas tienden a ser un poco altas (se necesita más insulina por la noche) y hay un patrón de niveles bajos que ocurren después de la cena (quizás se podría reducir la insulina de la cena o las tasas basales de la tarde).
Los gráficos de datos de un día estándar (véase el ejemplo 2) muestran que las tendencias son fáciles de ver. Las lecturas de glucosa en sangre se representan gráficamente en función de su nivel en función de la hora del día. Se representan varios días uno encima del otro, lo que crea una dispersión de puntos. En el ejemplo que se muestra, es fácil ver las excursiones glucémicas a niveles altos de azúcar en sangre después del desayuno y el almuerzo. Una vez identificado, esto se puede mejorar utilizando una insulina de acción más rápida, o inyectándose insulina 20 minutos antes de comer, o seleccionando carbohidratos para comer que tardan más en alcanzar su punto máximo en el torrente sanguíneo.
El ejemplo 3 muestra que los gráficos circulares son una forma rápida de evaluar el rendimiento de las dosis de insulina a lo largo del día en relación con el objetivo de mantener el 75 % de las lecturas de glucosa en sangre antes de las comidas dentro de los límites. Los subgráficos se desglosan automáticamente en desayuno, almuerzo, cena y tarde en la noche, y también muestran estadísticas antes y después de las comidas. En el gráfico circular de ejemplo que se muestra, parece que existe una oportunidad de mejorar los valores mínimos de la mañana y máximos de la tarde con ajustes de insulina.
El ejemplo 4 evalúa la administración de insulina mediante una bomba de insulina , mostrando gráficos de glucosa en sangre en la parte superior, carbohidratos ingeridos (burbujas en el medio del gráfico) e insulina basal y en bolo administrada en la parte inferior. Este es un buen ejemplo de la flexibilidad en el estilo de vida que se le brinda a un usuario de bomba de insulina, ya que los carbohidratos no están "programados" para que coincidan con los perfiles de insulina y, sin embargo, las excursiones glucémicas están bien controladas. En este gráfico, también es fácil ver que el usuario de la bomba comió a las 3 p. m. pero olvidó medir la glucosa en sangre antes.
El ejemplo 5 muestra una pantalla de control para la administración basal desde una bomba de insulina. La hora del día y la tasa basal en unidades por hora se pueden modificar para crear un patrón de tasa basal personalizado que se adapte a las necesidades de insulina del usuario de la bomba. Se muestran íconos que guardan o leen datos desde la PC, o para cargarlos y descargarlos desde la bomba.
El ejemplo 6 muestra el control del bolo en esta pantalla. La relación insulina-carbohidratos se almacena en la bomba en función de la comida ingerida (hora del día). Esta pantalla selecciona gramos de carbohidratos como parámetro de entrada del usuario, de modo que la bomba pueda calcular el bolo de insulina deseado a partir de los gramos ingresados y la relación insulina-carbohidratos que se almacena.
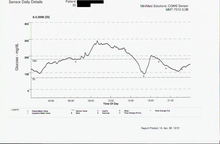
El ejemplo 7 muestra un gráfico de datos de un sistema de monitorización continua de la glucosa (CGMS). Este gráfico muestra los niveles de azúcar en sangre entre las comidas y también durante la noche, cuando otros métodos de análisis de glucosa en sangre que utilizan una muestra obtenida por punción en el dedo normalmente no captarían los datos disponibles entre muestras. Los datos del CGMS son una nueva tecnología que pretende proporcionar información inmediata entre punciones en el dedo y también predecir (por extrapolación) lo que puede suceder pronto para dar a la persona diabética la oportunidad de corregir una condición de azúcar en sangre alta o baja antes de que se vuelva urgente. Esta curva también ilustra el efecto del amanecer .
El ejemplo 8 muestra un gráfico de datos de un sistema de predicción continua de glucosa (CGPS). Este gráfico muestra los niveles de azúcar en sangre entre las comidas y también durante la noche, cuando otros métodos de análisis de glucosa en sangre que utilizan una muestra obtenida por punción en el dedo normalmente no captarían los datos disponibles entre muestras. El CGPS es una nueva tecnología que pretende proporcionar información inmediata entre punciones en el dedo y también predecir lo que puede suceder pronto para darle a la persona con diabetes la oportunidad de corregir una condición de azúcar en sangre alta o baja antes de que se vuelva urgente.
Según los últimos datos de 2016 de la Organización Mundial de la Salud (OMS), se estima que en todo el mundo hay 422 millones de adultos con diabetes mellitus. La prevalencia de la diabetes está aumentando rápidamente; las estimaciones anteriores de 2013 de la Federación Internacional de Diabetes situaban la cifra en 381 millones de personas con diabetes. Se prevé que esta cifra casi se duplique para 2030. La diabetes de tipo 2 representa alrededor del 85-90% de todos los casos. El aumento de las tasas generales de prevalencia de la diabetes refleja en gran medida un aumento de los factores de riesgo de la diabetes de tipo 2, en particular una mayor longevidad y el sobrepeso. La diabetes mellitus se da en todo el mundo, pero es más común en los países más desarrollados. Sin embargo, el mayor aumento de la prevalencia se está produciendo en los países de ingresos bajos y medios, incluidos Asia y África, donde probablemente se encontrarán la mayoría de los pacientes en 2030. El aumento de la incidencia en los países en desarrollo sigue la tendencia de la urbanización y los cambios en el estilo de vida, incluidos estilos de vida cada vez más sedentarios, trabajos menos exigentes físicamente y la transición nutricional mundial, marcada por una mayor ingesta de alimentos con una alta densidad energética pero pobres en nutrientes (a menudo ricos en azúcar y grasas saturadas, a veces denominados la dieta de patrón occidental). Se ha encontrado ampliamente que el riesgo de contraer diabetes tipo 2 está asociado con una posición socioeconómica más baja en los países. La OMS estima que la diabetes provocó 1,5 millones de muertes en 2012, lo que la convierte en la octava causa principal de muerte. Sin embargo, otros 2,2 millones de muertes en todo el mundo fueron atribuibles a la alta glucosa en sangre y los mayores riesgos de complicaciones asociadas (por ejemplo, enfermedad cardíaca, accidente cerebrovascular, insuficiencia renal), que a menudo resultan en muerte prematura y a menudo se enumeran como la causa subyacente en los certificados de defunción en lugar de la diabetes. El número de personas con diabetes ha aumentado de 108 millones en 1980 a 422 millones en 2014. La prevalencia mundial de diabetes entre los adultos mayores de 18 años ha aumentado del 4,7% en 1980 al 8,5% en 2014. La prevalencia de la diabetes ha aumentado más rápidamente en los países de ingresos medios y bajos. La diabetes es una de las principales causas de ceguera, insuficiencia renal, ataques cardíacos, accidentes cerebrovasculares y amputación de miembros inferiores. En 2012, se estima que 1,5 millones de muertes fueron causadas directamente por la diabetes y otros 2,2 millones de muertes fueron atribuibles a la hiperglucemia. La mitad de todas las muertes atribuibles a la hiperglucemia se producen antes de los 70 años. La OMS prevé que la diabetes será la séptima causa principal de muerte en 2030. Una dieta saludable, la actividad física regular, mantener un peso corporal normal y evitar el consumo de tabaco son formas de prevenir o retrasar la aparición de la diabetes tipo 2. La diabetes se puede tratar y sus consecuencias se pueden evitar o retrasar con dieta, actividad física, medicación y detección y tratamiento regulares de las complicaciones. Se presentan los patrones epidemiológicos de la diabetes tipo 1 según factores demográficos, geográficos, biológicos, culturales y otros factores en las poblaciones para obtener información sobre la etiología,Historia natural, riesgos y complicaciones de la diabetes tipo 1. Los datos de grandes estudios epidemiológicos realizados en todo el mundo indican que la incidencia de la diabetes tipo 1 ha aumentado entre un 2 y un 5 % en todo el mundo y que la prevalencia de la diabetes tipo 1 es de aproximadamente 1 de cada 300 en los EE. UU. a los 18 años de edad. La investigación sobre los factores de riesgo de la diabetes tipo 1 es un área activa de investigación para identificar desencadenantes genéticos y ambientales que podrían ser objeto de intervención. Si bien se han logrado avances significativos en la atención clínica de la diabetes tipo 1 con mejoras resultantes en la calidad de vida y los resultados clínicos, es necesario hacer mucho más para mejorar la atención y, en última instancia, encontrar una cura para la diabetes tipo 1. Los estudios epidemiológicos tienen un papel importante en la investigación de las causas complejas, la atención clínica, la prevención y la cura de la diabetes tipo 1.