Una fractura ósea (abreviada FRX o Fx , F x o # ) es una afección médica en la que hay una ruptura parcial o completa en la continuidad de cualquier hueso del cuerpo. En casos más graves, el hueso puede romperse en varios fragmentos, lo que se conoce como fractura conminuta . [1] Una fractura abierta (o fractura compuesta) es una fractura ósea en la que el hueso roto atraviesa la piel. [2] Una fractura ósea puede ser el resultado de un impacto o estrés de gran fuerza , o una lesión por traumatismo mínimo como resultado de ciertas afecciones médicas que debilitan los huesos, como osteoporosis , osteopenia , cáncer de hueso u osteogénesis imperfecta , donde la fractura se denomina apropiadamente fractura patológica . [3] La mayoría de las fracturas óseas requieren atención médica urgente para prevenir lesiones mayores.
Aunque el tejido óseo no contiene receptores del dolor , una fractura ósea es dolorosa por varias razones: [4]
El daño a las estructuras adyacentes, como nervios, músculos o vasos sanguíneos, médula espinal y raíces nerviosas (en el caso de fracturas de columna) o contenido craneal (en el caso de fracturas de cráneo) puede causar otros signos y síntomas específicos. [5]

Algunas fracturas pueden provocar complicaciones graves, incluida una afección conocida como síndrome compartimental . Si no se trata, con el tiempo, el síndrome compartimental puede requerir la amputación de la extremidad afectada. Otras complicaciones pueden incluir la falta de unión, en la que el hueso fracturado no se cura, o la mala unión, en la que el hueso fracturado se cura de forma deformada. Una forma de mala unión es la malrotación de un hueso, que es especialmente común después de las fracturas femorales y tibiales. [6] Las complicaciones de las fracturas se pueden clasificar en tres grandes grupos, según el momento en que se producen. Estos son los siguientes:

El proceso natural de curación de una fractura comienza cuando el hueso lesionado y los tejidos circundantes sangran, formando un hematoma de fractura . La sangre se coagula para formar un coágulo situado entre los fragmentos rotos. [7] En unos pocos días, los vasos sanguíneos crecen dentro de la matriz gelatinosa del coágulo sanguíneo. Los nuevos vasos sanguíneos llevan fagocitos a la zona, que eliminan gradualmente el material no viable. Los vasos sanguíneos también llevan fibroblastos a las paredes de los vasos y estos se multiplican y producen fibras de colágeno . De esta manera, el coágulo sanguíneo es reemplazado por una matriz de colágeno. La consistencia gomosa del colágeno permite que los fragmentos óseos se muevan solo una pequeña cantidad a menos que se aplique una fuerza intensa o persistente. [ cita requerida ]
En esta etapa, algunos de los fibroblastos comienzan a depositar la matriz ósea en forma de monómeros de colágeno. Estos monómeros se ensamblan espontáneamente para formar la matriz ósea, entre la cual se depositan cristales óseos ( hidroxiapatita de calcio ) en forma de cristales insolubles . Esta mineralización de la matriz de colágeno la endurece y la transforma en hueso. De hecho, el hueso es una matriz de colágeno mineralizada; si el mineral se disuelve fuera del hueso, se vuelve gomoso. El callo óseo en curación en promedio está lo suficientemente mineralizado como para aparecer en la radiografía dentro de las 6 semanas en adultos y menos en niños. Este hueso "entrelazado" inicial no tiene las fuertes propiedades mecánicas del hueso maduro. Mediante un proceso de remodelación, el hueso entretejido es reemplazado por hueso "laminar" maduro. Todo el proceso puede tardar hasta 18 meses, pero en los adultos, la fuerza del hueso en curación suele ser del 80% de lo normal a los 3 meses después de la lesión. [ cita requerida ]
Varios factores pueden ayudar o dificultar el proceso de curación ósea. Por ejemplo, el tabaquismo dificulta el proceso de curación ósea [8] y una nutrición adecuada (incluida la ingesta de calcio ) ayudará al proceso de curación ósea. La tensión que soporta el hueso, una vez que el hueso se ha curado lo suficiente para soportar el peso, también fortalece el hueso.
Aunque existen preocupaciones teóricas acerca de que los AINE retardan la velocidad de curación, no hay evidencia suficiente para justificar la suspensión del uso de este tipo de analgésico en fracturas simples. [9]
Los fumadores suelen tener una densidad ósea menor que los no fumadores, por lo que tienen un riesgo mucho mayor de sufrir fracturas. También hay evidencia de que fumar retrasa la curación de los huesos. [10]

Una fractura ósea puede diagnosticarse basándose en la historia clínica y el examen físico realizado. A menudo se realizan imágenes radiográficas para confirmar el diagnóstico. En determinadas circunstancias, está indicado el examen radiográfico de las articulaciones cercanas para descartar dislocaciones y fracturas-luxaciones. En situaciones en las que la radiografía de proyección por sí sola no es suficiente, puede estar indicada la tomografía computarizada (TC) o la resonancia magnética (RM) . [ cita requerida ]



En la medicina ortopédica , las fracturas se clasifican de diversas maneras. Históricamente, se las nombra según el médico que describió por primera vez las condiciones de la fractura; sin embargo, también existen clasificaciones más sistemáticas. [ cita requerida ]
Pueden dividirse en estables e inestables dependiendo de la probabilidad de que se desplacen aún más. [ cita requerida ]
Una clasificación anatómica puede comenzar especificando la parte del cuerpo afectada, como la cabeza o el brazo, seguida de una localización más específica. Las fracturas que tienen criterios de definición adicionales a la mera localización a menudo pueden clasificarse como subtipos de fracturas, como una fractura de Holstein-Lewis que es un subtipo de una fractura de húmero . Sin embargo, la mayoría de los ejemplos típicos de una clasificación ortopédica dados en la sección anterior no pueden clasificarse adecuadamente en ninguna parte específica de una clasificación anatómica, ya que pueden aplicarse a múltiples sitios de fractura anatómicos.
El Comité de Codificación y Clasificación de la Asociación de Traumatismos Ortopédicos publicó su sistema de clasificación [21] en 1996, adoptando un sistema similar al sistema de la Fundación AO de 1987. [22] En 2007, ampliaron su sistema, [23] unificando los dos sistemas con respecto a las fracturas de muñeca, mano, pie y tobillo.
Varias clasificaciones llevan el nombre de la persona ( epónima ) que la desarrolló.
Tanto los traumatismos de alta como de baja fuerza pueden provocar fracturas óseas. [30] [31] Las medidas preventivas para reducir los accidentes automovilísticos, la causa más común de traumatismos de alta fuerza, incluyen la reducción de las distracciones mientras se conduce. [32] Las distracciones comunes son conducir bajo la influencia del alcohol y enviar mensajes de texto o llamar mientras se conduce, las cuales conducen a un aumento aproximado de seis veces en los accidentes. [32] El uso del cinturón de seguridad también puede reducir la probabilidad de lesiones en una colisión. [32] Los límites de velocidad de 30 km/h o 20 mph (a diferencia de los 50 km/h / 30 mph más comunes dentro de la ciudad) también reducen drásticamente el riesgo de accidente, lesiones graves e incluso muerte en accidentes entre vehículos de motor y humanos. Vision Zero tiene como objetivo reducir las muertes por accidentes de tráfico a cero mediante un mejor diseño del tráfico y otras medidas y reducir drásticamente las lesiones por tráfico , lo que evitaría muchas fracturas óseas.
Una causa común de traumatismo de baja fuerza es una caída en el hogar. [30] [31] Al considerar los esfuerzos preventivos, el Instituto Nacional de Salud (NIH) examina las formas de reducir la probabilidad de caída, la fuerza de la caída y la fragilidad ósea. [33] Para prevenir las caídas en el hogar, sugieren mantener los cables fuera de las áreas de alto tráfico donde alguien podría tropezar, instalar pasamanos y mantener las escaleras bien iluminadas, e instalar una barra de asistencia cerca de la bañera en el baño para brindar apoyo. [33] Para reducir el impacto de una caída, el NIH recomienda intentar caer directamente sobre las nalgas o sobre las manos. [33]
Algunos deportes tienen un riesgo relativamente alto de fracturas óseas como una lesión deportiva común . Las medidas preventivas dependen en cierta medida del deporte específico, pero aprender la técnica adecuada, usar equipo de protección y tener una estimación realista de las propias capacidades y limitaciones pueden ayudar a reducir el riesgo de fractura ósea. En los deportes de contacto se han establecido reglas para proteger la salud de los atletas, como la prohibición de la rudeza innecesaria en el fútbol americano .
Tomar suplementos de calcio y vitamina D puede ayudar a fortalecer los huesos. [33] Los suplementos de vitamina D combinados con calcio adicional reducen marginalmente el riesgo de fracturas de cadera y otros tipos de fracturas en adultos mayores; sin embargo, la suplementación con vitamina D por sí sola no redujo el riesgo de fracturas. [34]
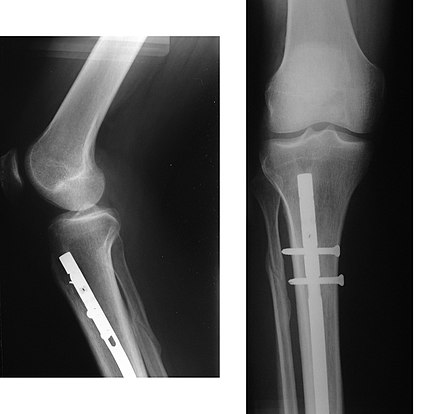


El tratamiento de las fracturas óseas se clasifica en general como quirúrgico o conservador, este último se refiere básicamente a cualquier procedimiento no quirúrgico, como el manejo del dolor, la inmovilización u otra estabilización no quirúrgica. Una clasificación similar es el tratamiento abierto versus cerrado , en el que el tratamiento abierto se refiere a cualquier tratamiento en el que se abre quirúrgicamente el sitio de la fractura, independientemente de si la fractura es abierta o cerrada. [36]
En las fracturas de brazo en niños, se ha descubierto que el ibuprofeno es tan eficaz como una combinación de paracetamol y codeína . [37] En el ámbito de los servicios médicos de urgencia , podría ser aplicable administrar 1 mg/kg de ketamina intravenosa para lograr un estado disociado.
Dado que la curación de los huesos es un proceso natural que se produce con mayor frecuencia, el tratamiento de las fracturas tiene como objetivo garantizar la mejor función posible de la parte lesionada después de la curación. Las fracturas óseas normalmente se tratan restaurando las piezas fracturadas del hueso a sus posiciones naturales (si es necesario) y manteniendo esas posiciones mientras el hueso se cura. A menudo, todo lo que se necesita es alinear el hueso, lo que se denomina reducción , en una buena posición y verificar la alineación mejorada con una radiografía. Este proceso es extremadamente doloroso sin anestesia , casi tan doloroso como romperse el hueso mismo. Para este fin, una extremidad fracturada generalmente se inmoviliza con un yeso o una férula de fibra de vidrio que mantiene los huesos en posición e inmoviliza las articulaciones por encima y por debajo de la fractura. Cuando el edema o la hinchazón inicial posterior a la fractura disminuyen, la fractura puede colocarse en un aparato ortopédico o una órtesis removible . Si se trata con cirugía, se utilizan clavos quirúrgicos , tornillos, placas y alambres para mantener unido el hueso fracturado de forma más directa. Alternativamente, los huesos fracturados pueden tratarse mediante el método Ilizarov , que es una forma de fijador externo.
Ocasionalmente, los huesos más pequeños, como las falanges de los dedos de los pies y de las manos , pueden tratarse sin el yeso, envolviéndolos con un vendaje , que cumple una función similar a la de hacer un yeso. Se puede utilizar un dispositivo llamado marco de Suzuki en casos de fracturas profundas y complejas de dedos intraarticulares. [38] Al permitir solo un movimiento limitado, la inmovilización ayuda a preservar la alineación anatómica al tiempo que permite la formación de callo , hacia el objetivo de lograr la unión.
La ferulización produce el mismo resultado que el yeso en niños que tienen una fractura del radio distal con poco desplazamiento. [39]
Los métodos quirúrgicos para tratar las fracturas tienen sus propios riesgos y beneficios, pero por lo general, la cirugía se realiza solo si el tratamiento conservador ha fallado, es muy probable que falle o es probable que resulte en un resultado funcional deficiente. [40] Con algunas fracturas como las de cadera (generalmente causadas por osteoporosis ), la cirugía se ofrece de forma rutinaria porque el tratamiento no quirúrgico da como resultado una inmovilización prolongada, que comúnmente resulta en complicaciones que incluyen infecciones en el pecho, úlceras por presión, desacondicionamiento, trombosis venosa profunda (TVP) y embolia pulmonar , que son más peligrosas que la cirugía. [41] Cuando una superficie articular está dañada por una fractura , también se recomienda comúnmente la cirugía para hacer una reducción anatómica precisa y restaurar la suavidad de la articulación.
La infección es especialmente peligrosa en los huesos debido a la naturaleza recidivante de las infecciones óseas. El tejido óseo está compuesto predominantemente de matriz extracelular , en lugar de células vivas, y los pocos vasos sanguíneos necesarios para sostener este metabolismo bajo solo pueden llevar una cantidad limitada de células inmunes a la lesión para combatir la infección. Por esta razón, las fracturas expuestas y las osteotomías requieren procedimientos antisépticos muy cuidadosos y el uso profiláctico de antibióticos.
Ocasionalmente, se utiliza un injerto óseo para tratar una fractura. [42]
A veces los huesos se refuerzan con metal. [43] Estos implantes deben diseñarse e instalarse con cuidado. El blindaje contra el estrés se produce cuando las placas o los tornillos soportan una porción demasiado grande de la carga del hueso, lo que provoca atrofia . Este problema se reduce, pero no se elimina, mediante el uso de materiales de bajo módulo , incluido el titanio y sus aleaciones. El calor generado por la fricción de la instalación del hardware puede acumularse fácilmente y dañar el tejido óseo , lo que reduce la resistencia de las conexiones. Si se instalan metales diferentes en contacto entre sí (es decir, una placa de titanio con una aleación de cobalto - cromo o tornillos de acero inoxidable ), se producirá corrosión galvánica . Los iones metálicos producidos pueden dañar el hueso localmente y también pueden causar efectos sistémicos.
La estimulación ósea con ondas electromagnéticas o ultrasónicas puede ser una alternativa a la cirugía para reducir el tiempo de curación de las fracturas sin unión. [44] [45] El mecanismo de acción propuesto es estimular los osteoblastos y otras proteínas que forman los huesos utilizando estas modalidades. La evidencia que respalda el uso de la terapia con ultrasonidos y ondas de choque para mejorar las uniones es muy débil [44] y es probable que estos enfoques no hagan una diferencia clínicamente significativa en el caso de una unión tardía o una no unión. [46]
También se suelen sugerir ejercicios de fisioterapia (ya sea en el hogar o dirigidos por un fisioterapeuta) para mejorar la movilidad y la fuerza funcionales, el entrenamiento de la marcha para las fracturas de cadera y otros ejercicios físicos para ayudar a recuperar las capacidades físicas después de que se haya curado una fractura. [47] [48]
En los niños, cuyos huesos aún están desarrollándose, existen riesgos de sufrir una lesión en la placa de crecimiento o una fractura en tallo verde .
{{cite journal}}: CS1 maint: DOI inactivo a partir de noviembre de 2024 ( enlace )